Inhaltsverzeichnis
- Zusammenfassung
- Einleitung
- Behandlung, Versorgung und Gesundheitssystem sind unterschiedliche Dinge
- a).. Die Ebene der Behandlung
- b).. Die Ebene der Versorgung
- c).. Die Ebene des Gesundheitssystems
- Grundsätzliches zum österreichischen Gesundheitssystem…
- Die Kassenfusion
- (1) Ist das österreichische ambulante Versorgungssystem wirklich so schlecht?
- a… Was soll ambulante Versorgung?
- b.. Was ist PHC?
- c… Ist unsere ambulante Versorgung so schlecht?
- d.. Wie misst man „ambulante Versorgung“?
- e.. Warum gibt es bei uns kein PHC?
- (2) Welche Organisationsformen gibt es in der ambulanten Versorgung?
- a.. Kassenärzte
- b.. Wahlärzte
- c… Spitalsambulanzen
- d.. Kasseneigene Ambulatorien
- e.. Selbständige Ambulatorien
- f… Privatärzte
- (3) Welche Folgen hat diese Zersplitterung?
- a.. Welche Folgen hat das auf die Versorgung?
- b.. Welche Folgen hat das für die Regionen?
- c… Warum gibt es keinen einheitlichen Katalog?
- d… Warum ist es sinnvoll, einheitliche Leistungen einheitlich zu honorieren und dafür über andere Modelle (P4P) Leistungsanreize zu schaffen, die sowohl regional als auch finanziell flexibel sind?
- (4) • Warum gibt es in Österreich so viele Kassen?
- a.. Wie viele Kassen gibt es?
- b.. Woher haben die Krankenkassen ihr Geld?
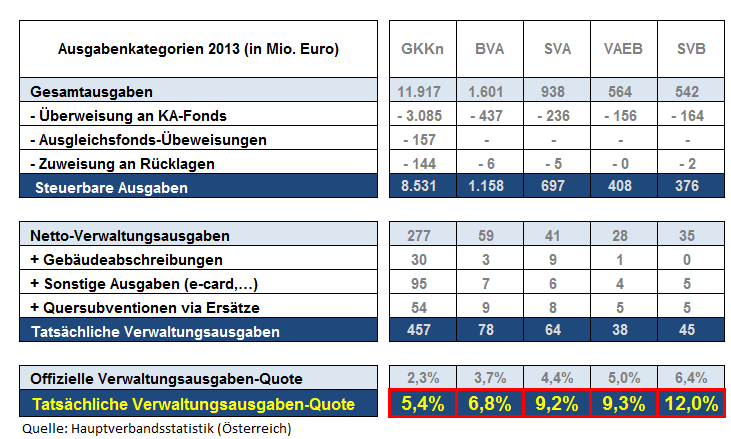
- c… Kostet die Verwaltung wirklich nur 3%?
- d… Sind Pflichtsysteme wie in Österreich (Pflichtversicherung statt Versicherungspflicht und Kassenplanstellen statt Niederlassungs-freiheit) wirklich schlecht?
- (5) Was passiert, wenn die Kassen fusionieren?
- e.. Ist eine Kassenfusion eigentlich sinnvoll (Zentralisierung im Zeitalter der Dezentralisierung)?
- f… Was bringt eine Fusion – Einsparungen?
- g.. Welche Voraussetzungen sind nötig, um die Kassen zu fusionieren (rechtlich und kulturell)?
- h.. Wie geht man bei einer Kassenfusion mit den Spitalsambulanzen um?
- i… Wie geht man bei einer Kassenfusion mit den Wahlärzten um?
- Literatur
- Abkürzungen
Eine Analyse im Auftrag der Team Stronach Akademie im ersten Halbjahr 2015
Zusammenfassung
In den Medien wird oft und gerne kolportiert, dass eine Kassenfusion sehr viel Geld in der Verwaltung einsparen könnte. Hier wird wohl eher polemisch argumentiert. Richtig ist, dass die Kassen viele Doppelgleisigkeiten verwalten. Daraus kann jedoch noch nicht abgeleitet werden, dass die Ausgaben hier alleine durch eine Kassenfusion in relevanter Höhe sinken werden.
Die 8.000 Mitarbeiter in der „Verwaltung und Verrechnung“ der Kassen verwalten im Wesentlichen nur die 10.000 Kassenärzte. Betrachtet man die Zahl der Kassenmitarbeiter aber aus der Sicht der Versicherten, steht pro 1.000 Versicherten etwa ein Kassenmitarbeiter zu Verfügung. Wenn die Kassen primär Patienten-versorgung (kriegen die Versicherten zur richtigen Zeit am richtigen Ort die richtige Leistung?) und nicht Ärzteverwaltung betrieben, wäre die Zahl der Mitarbeiter zu rechtfertigen. Eine Kassenfusion ginge also nicht zwangsläufig mit massivem Stellenabbau einher.
Schlussendlich würden direkt erzielbare Einsparungen im zweistelligen Millionenbereich, eventuell in niedrigen dreistelligen bleiben – das ist im Vergleich zu den 10 Mrd. €, die verwaltet werden, eine meiner Meinung nach vernachlässigbare Größe. Mehr noch, der politische Kampf um so eine Fusion ist bei einem solchen Betrag definitiv zu groß. Und im Grunde sind 6% bis 8% Verwaltungskosten (denn anders als kolportiert wird, liegen die Verwaltungskosten real eben nicht bei unter 3%) eine tolerable Größe, wenn die Ergebnisse passten. Doch genau das ist leider nicht der Fall.
In Österreich finden – gerechnet auf 365 Tage zu 18 Stunden – pro Minute etwa 330 ambulante Versorgungssituationen statt. Viele dieser Versorgungssituationen koppeln aufeinander und zueinander rück – wir haben es also mit einer unglaublich komplexen Situation zu tun.
Ähnlich komplexe Situationen werden üblicherweise durch Marktmechanismen (Wettbewerb und der „unsichtbaren Hand des Marktes“) gesteuert. In Gesundheitssystemen jedoch wird der Versuch unternommen, diese so wenig wie möglich eingreifen zu lassen.
Wenn jedoch nicht der Markt steuern soll, dann kann nur durch Planung gesteuert werden. Und genau diese wird durch die Zersplitterung unmöglich gemacht. Daher ist eine Situation, wie sie in Österreich vorliegt – also mehrere Pflichtebenen, die nicht miteinander planen müssen und auch nicht im Wettbewerb stehen – tatsächlich schlecht.
Der Grund, warum eine Kassenfusion daher sinnvoll ist, ist die Möglichkeit, das Gesundheitswesen straffer zu organisieren, um die Planung, und in weiterer Folge die Versorgung zu verbessern.
Wenn also über eine Kassenreform diskutiert wird, sollte darüber diskutiert werden, wie man aus den Kassen moderne Versorgungsunternehmen macht, die statt der Verwaltung die Gestaltung der Versorgung ihrer (v.a. chronischen) Patienten als Aufgabe sehen; also beispielsweise: „Kriegen die Diabetiker ihre jährliche Augenhintergrunduntersuchung oder nicht?“, „Erhalten alle Herzschwächepatienten ihre Medikamente, und wenn nein, was ist zu tun, dass das passiert?“ etc.
Allerdings fehlt dazu bereits ein sehr wichtiges Instrument. Anders als in praktisch allen anderen Ländern der Welt, existiert für den Bürger weder eine Wahlfreiheit zwischen verschiedenen Kassen (Pflichtversicherung vs. Versicherungspflicht), noch existiert ein einheitlich definierter und verbindlicher Katalog für die Anbieter ambulanter Leistungen. Damit kann also jede Kasse im Wesentlichen selbst festlegen, was den Versicherten angeboten wird, und über die Honorarordnung auch steuern, ob es wohnortnah durch Vertragsärzte angeboten wird, und zudem kann innerhalb des bestehenden Honorarkatalogs auch jeder Kassenarzt völlig frei entscheiden was er seinen Patienten anbieten möchte, und was er „anderen“ überlässt, in dem er Patienten weiterüberweist.
Um jedoch die Patientenströme zum „Best Point of Service“ aus gesundheitsökonomischer Sicht zu lenken, ist es dringend nötig, Regeln aufzustellen, zu messen, ob diese Regeln funktionieren, und immer wieder nachzubessern. Ohne einen einheitlichen Katalog ist aber nicht einmal erkennbar, was denn wirklich wo erbracht wird, geschweige denn, ob es auch wirklich so wohnortnah wie möglich erbracht wurde.
Das wissend, steht demnach seit 1996 regelmäßig, und auch 2013 wieder, in diversen Regierungsprogrammen und Gesetzen, dass ein einheitlicher Diagnosen- und Leistungskatalog für den ambulanten Bereich (Wahlärzte, Kassen-ärzte, Spitalsambulanzen Ambulatorien) einzuführen ist. Aber es ist offenbar nicht möglich, einen solchen Katalog mit den aktuellen Akteuren zu verhandeln und zu beschließen, womit die Frage zu stellen ist, ob es nicht leichter wäre, die Kassen zu fusionieren, um damit einen solchen Katalog zu erhalten?
Gesundheitsökonomisch, bzw. versorgungswissenschaftlich gilt als Devise für den „Best Point of Service“: „ambulant vor stationär“ und „so wohnortnah wie möglich“.
Wenn die ambulante Versorgung so wohnortnah wie möglich sein soll, ist es wichtig, die ärztlichen Dienstleister so wohnortnah wie möglich zu verteilen, um dort möglichst viele gesundheitliche Probleme zu adressieren.
Das ASVG kennt den Begriff „wohnortnah“ jedoch nicht, sondern legt laut § 342. (1) Abs.1 fest, dass in der Regel die Auswahl zwischen mindestens zwei in angemessener Zeit erreichbaren Vertrags-ärzten oder einem Vertragsarzt und einer Vertrags-Gruppenpraxis freigestellt sein soll.
Sucht man jedoch nach Angaben, die diese „angemessene Zeit“ erläutern, dann wird man feststellen, dass es keine gibt. Am Ende wird „angemessen“ völlig unterschiedlich und auch willkürlich interpretiert, sodass eine völlig inhomogene Versorgungsdichte in Österreich zu beobachten ist.
Da das ASVG nie als ein ernstzunehmendes Steuerungsgesetz erarbeitet wurde, sondern eher als eine Art Geldverteilungsinstrument, wurden die Kassen nie zu „Versorgern“, sondern blieben Verwalter. Mehr noch, sie wurden immer mehr zu (politisch durchdrungenen) Systemanbietern („Kassensystem“).
Als Systemanbieter sind Kassen jedoch nicht geeignet, weil sie nicht für den ganzen Bereich des Gesundheitswesens – von der Primär-Prävention bis zur Hospizversorgung – zuständig sind, wie etwa die französische Sozialversicherung.
Andererseits sind sie auch als Versorger nicht geeignet, weil sie in der verpflichtenden Verhandlungssituation mit den Ärztekammern (den Vertretern der „Behandlungsebene“) stecken – also dort praktisch weder bedarfsorientiert planen können, noch Anreizsysteme so setzen können, dass Ziele erreicht werden könnten. Ganz abgesehen davon, dass die Kassen ja schon keine versorgungswissenschaftlich vernünftigen Ziele entwickeln oder gar festsetzen.
Das Ziel der Versorgungswissenschaft, Wege zu finden, die Versorgung so wohnortnah wie möglich zu erbringen, konnte also nie Teil des Selbstbildes der Kassen werden, denn die Verhandlungen mit der Ärztekammer (die ja Vertreter der Behandlungsebene sind) funktionierten im Grunde so, dass die Kassen eine Prognose abgaben, wie viel Geld im nächsten Jahr MEHR zur Verfügung steht. Dieser Betrag wurde dann zuerst auf die einzelnen Fächer aufgeteilt und dann anhand des historischen Honorarkatalogs aufgeschlüsselt. Und je nachdem, welche Arztgruppe in der Ärztekammer gerade die „Macht“ hatte, wurden diese in den Verhandlungen besser bedient. Einmal waren es die Hausärzte, dann wieder einzelne Fachärzte. Logik findet man hier nicht.
Das geschah und geschieht seit 1955 jährlich für mehr als 20 Krankenkassen in neun Bundesländern anhand von heute „nur mehr“ 14 Honorarkatalogen, die jeweils unterteilt sind in 15 bis 20 Sonderfächer. Es ist also eine sehr komplizierte, und wegen der begrenzten Ressourcen auch eine komplexe Situation, die hier jährlich hunderte Male stattfand und stattfindet.
Das Fehlen eine gesamthaften Strategie und viele politische Streitereien, die seit 1955 existieren haben schließlich dazu geführt, dass sich mehrere ambulante Versorgungsschienen praktisch unabhängig voneinander entwickelt haben: Kassenärzte, Wahlärzte, Spitalsambulanzen, kasseneigene und selbständige Ambulatorien.
Keiner hat eine Verpflichtung, jene Leistungen, die er erbringen dürfte, auch zu erbringen. Ein niedergelassener Arzt, ob nun Kassen-, oder Wahlarzt, kann aus dem Honorarkatalog jene Leistungen anbieten, die er will. Die, die er nicht anbieten will, bietet er auch nicht an. Sollte ein Patient eine Leistung brauchen, die, weil sie etwa finanzielle Verluste verspricht, oder aber ein hohes Risiko in sich trägt, nicht durchgeführt wird, kann der Patient einfach weitergeschickt werden.
Aber es gibt auch andere Fälle. Da darf ein Arzt eine Leistung für die eine Krankenkasse erbringen, bei der anderen besteht jedoch entweder ein Fächervorbehalt, oder aber die Leistung wird nicht honoriert. So kann es dann sein, dass der eine Patient in einer Ordination eine Leistung erhält, der andere jedoch nicht, oder nur gegen Bargeld – je nachdem, wo der Patient versichert ist.
Eine mögliche Erklärung solcher „Ungleichheiten“ ist, dass jede Krankenkasse, einen anderen „Best Point of Service“ identifiziert und dann die Anreize so setzt, dass Patienten eben an unterschiedlichen Stellen versorgt werden. Eine andere, wahrscheinlichere Erklärung ist, dass das alles ein rein zufälliges und unbewusstes Produkt jahrzehntelanger Verhandlungen ohne Ziel ist.
Die einzige Stelle übrigens, an der Patienten fast sicher sein können, alles gleich zu erhalten, sind die Spitalsambulanzen. Und da immer mehr Patienten dieses „Spiel“ verstehen, beginnen sie von sich aus, diese immer häufiger direkt zu frequentieren.
Das parallele Agieren mit unterschiedlichen, oft divergierenden Anreizen führt dazu, dass in Österreich bei gleichzeitig hoher Inanspruchnahme ambulanter Strukturen die Zahl der stationären Patienten ebenfalls atemberaubend hoch ist – weil die ambulante Versorgung ineffektiv ist.
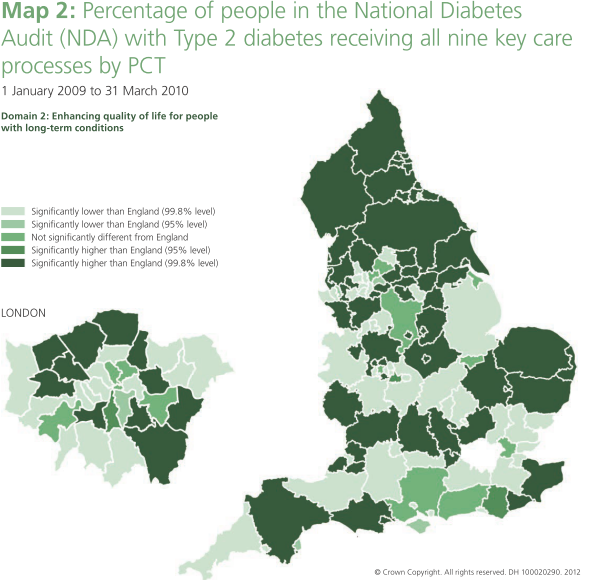
Um die Effektivität der ambulanten Versorgung zu messen, wird die Krankenhaushäufigkeit vom Patienten mit „Ambulatory Care Sensitive Conditions (ACSC)“ gemessen. Als ACSC gelten Krankheitsbilder, bei denen Krankenhaus-aufenthalte durch eine zeitgerechte und effektive ambulante Versorgung potenziell verhindert werden können.
Bei mindestens 470.000 oder 35% aller Spitalsaufnahmen von Patienten über 65, mit einer Belagsdauer von weit über vier Millionen Spitalstagen (das sind mehr als 25% aller Spitalstage) sind die Entlassungsdiagnosen wohl nicht gerade die, die man bei einer höchstspezialisierten stationären Versorgung in einem Akut-Spital erwartet – Rücken- oder Gelenks-schmerzen, Dehydrierung, Kreislauf-schwäche, kleine Verletzungen etc. Allesamt wohl Spitalsaufnahmen, die durch ambulante Versorgungsmaßnahmen hätten verhindert werden können. Aber auch chronische Krankheiten wie Diabetes oder COPD führen bei uns zu sehr hoher Krankenhaushäufigkeit.
Um die ambulante Versorgung effektiver, aber auch effizienter zu gestalten, müsste ein, komplett neuer, vernünftiger und einheitlicher Katalog aller ambulanten Leistungen eingeführt werden. Das allerdings stellt sich als politisch unlösbare Aufgabe dar.
Im Kassenbereich zwingt das Vertragswesen jede Krankenkasse und die dazugehörige Ärztekammer praktisch in ein Dasein (inoperabler) siamesischer Zwillinge, die sich zwar streiten können, aber nicht trennen. Und von diesen „Zwillingen“ gibt es sehr viele.
Jedes dieser Zwillingspaare hat es über die Jahrzehnte gelernt, einen Modus Vivendi zu finden, der in den Honorarkatalogen seinen Niederschlag findet. Über diese wird im Wesentlichen nur das zur Verfügung stehende Geld aufgeteilt. Diese Aufteilung erfolgt weder nach versorgungswissenschaftlichen noch nach gesundheitsökonomischen, ja noch nicht einmal nach ökonomischen Grundsätzen. Deswegen sind die Honorarpositionen auch nicht einheitlich benannt oder überall gleich viel wert.
Würde ein einheitlicher Katalog eingeführt, entstünde eine Transparenz, die eine Vergleichbarkeit zwischen den Kassen und Regionen ermöglichte. Man könnte also feststellen, welche Leistungen effektiv erbracht werden und auch, ob sie zu selten, zu oft oder vermutlich richtig oft erbracht würden, da ja mit einem einheitlichen Katalog eine epidemiologische Kontrolle möglich wäre – allerdings nur, wenn wirklich der gesamte Katalog vereinheitlicht würde und den Positionen auch einheitliche und betriebswirtschaftliche Kalkulationen zu Grunde lägen.
Aber genau an diesem Punkt beginnen die Widerstände vor allem in der Ärztekammer massiv zu werden,
Einer der Gründe, warum die Verhandler in den Ärztekammern praktisch keinerlei Spielraum haben, einer Vereinheitlichung der Kataloge zuzustimmen, hängt mit der Eigenart der selbstoptimierenden Organisation zusammen.
Im Wesentlichen, und für das resistente Verhalten gegenüber einem einheitlichen Katalog auch wesentlich, vertritt die Ärztekammer Einzelordinationen. Diese können wegen ihrer Kleinheit und des fehlenden echten Marktdrucks als Systeme aufgefasst werden. Und wie jedes System optimieren sie sich selbst.
Für eine Ordination bedeutet das, dass sich jeder einzelne Arzt in seiner einzigartigen Situation so anpasst, dass er das Maximum von dem erzielt, was er erzielen will. Die fehlenden Definitionen in den Katalogen erlauben einen höheren Freiheitsgrad. Die fehlende Abstimmung zwischen den 14 Katalogen der Krankenkassen und vor allem mit den Spitalambulanzen erhöht den Freiheitsgrad zusätzlich. Normalerweise bedeutet Freiheit Unsicherheit – nicht so jedoch im Kassenbereich, denn der Kassenvertrag ist gleichzeitig ein regionaler Konkurrenzschutz. Es entsteht daher eine Situation, in der Sicherheit und Freiheit gleichzeitig vorkommen. Eine solche Position gibt man nicht kampflos auf.
Dazu kommt, dass ja auch die Spitäler gelernt haben, sich dieser Situation anzupassen.
Wenn es über einen einheitlichen Katalog dazu käme, dass stärker wohnortnah und ambulant versorgt wird, sinkt zwangsläufig die Zahl der stationären Patienten. Dann können die Spitäler nicht anders reagieren, als ihre Kapazitäten zu redimensionieren – also zu schließen.
Diese Erkenntnisse sind auch auf politischer Ebene nicht unbekannt, weswegen auch dort der Widerstand gegen solche Entwicklungen besteht. Und so ist neben der Ärztekammer vor allem die Landespolitik gegen die Entwicklung eines einheitlichen Leistungskatalogs. Und es ist beinah zynisch, dass es nach 1996, 2005, 2008 nun auch wieder politische Willensbekundungen gibt, einen solchen Katalog ambulanter Leistungen einzuführen
Auch wenn seit 2004 eine ständige Arbeitsgruppe im Ministerium sich mit der Entwicklung eines Katalogs ambulanter Leistungen beschäftigt, und daher eigentlich genug Know-How für die Umsetzung da wäre – wollen (wie die Landeszielsteuerungsverträge zeigen) Wien, Tirol, Salzburg, Oberösterreich, Niederösterreich und das Burgenland in nächster Zeit nichts, Vorarlberg will es in einer Spitalsambulanz, die Steiermark in sechs Spitalsambulanzen und Kärnten gar in ganzen vier Spitälern (alle Ambu-lanzen?) pilotieren. Wie die Abstimmung dieser Pilotprojekte mit den Kassenärzten stattfinden, oder ob es eine solche Abstimmung überhaupt geben soll, wird nirgends erwähnt.
In Summe stellt eine Kassenfusion eine Bedrohung der heutigen Macht-konstellation dar – das ist meiner Meinung nach der einzige Grund, warum dieses Thema seit Jahrzehnten schwelt und trotz schlechter Outcome-Ergebnisse für die Versicherten ungelöst bleibt.
Stattdessen bleiben wir bei einem Nebeneinander unterschiedlichster Versorger, deren eigene Planung entweder völlig insuffizient ist (Krankenkassen) oder von politischen Motiven irritiert wird (Länder).
In genau diesem Kontext ist die Frage der Kassenfusion zu sehen. Es geht also faktisch ausschließlich um eine Reduktion der Komplexität. Zwar garantiert eine Kassenfusion nicht, dass dann die Abstimmung mit den Ländern klappt, aber es erhöht deutlich die Wahrscheinlichkeit. Eine Kassenfusion ist also nicht eine zwingende Maßnahme, sondern eher eine Verzweiflungstat, weil eben die Geschichte zeigt, dass die derzeitigen, sklerosierten Entscheidungswege jegliches Reformvorhaben unterbinden.
Rechtlich und verfassungsrechtlich ist eine Kassenfusion aller Kassen der Unselbständigen, bzw. der Selbständigen (SVA und SVB) möglicherweise sogar durch eine Weisung, jedenfalls durch eine einfachgesetzliche Regelung möglich. Nach so einer Fusion könnte dann innerhalb weniger Jahre ein einheitlicher Katalog eingeführt werden, der dann eine Umlenkung der Patienten zum „Best Point of Service“ ermöglichte. Realistisch betrachtet ist die Umlenkung der Patientenströme eine langfristige Angelegenheit. Mit einer Übergangszeit von zehn Jahren NACH verpflichtendem Einführen des Katalogs ist zu rechnen.
Einleitung
Behandlung, Versorgung und Gesundheitssystem sind unterschiedliche Dinge
In der gesundheitspolitischen Diskussion, genauer gesagt in der realen Situation, besteht ein erhebliches Sprachgewirr. So wird beispielsweise gerne behauptet, wir hätten das beste Gesundheitssystem der Welt und argumentiert mit den Erfolgen der onkologischen Medizin oder den ange-blich geringen Wartezeiten auf einzelne Therapien etc.. Abgesehen davon, dass die meisten dieser Aussagen arbiträrer Natur, oder maximal als Einzelerfahrung (Anekdote) zu werten sind, werden hier Behandlung, Versorgung und Gesundheitssystem in der Regel willkürlich ver-mischt.
Grundsätzlich gilt aber, dass die Behandlung eines Patienten nicht automatisch etwas mit seiner Versorgung zu tun haben muss, und noch viel weniger mit dem Gesundheitssystem. Daher können Be-handlungserfolge auch nicht unmittelbar der Versorgung und schon gar nicht dem Gesundheitssystem zugesprochen wer-den. Gesundheitssystem, Versorgung und Behandlung sind verschiedene Ebenen, die, wiewohl systemisch miteinander ver-knüpft, eigenen Regelmäßigkeiten unter-liegen.
Interessant, politisch betrachtet aber logisch, sind die Grenzen dieser Ebenen dann klarer, wenn es um negative Nachrichten geht. Wenn im Rahmen einer Behandlung etwas schief läuft, also ein Misserfolg vorliegt, halten sich meist bereits die Verantwortlichen auf der Versorgungsebene (z.B. Spitalsträger), ganz klar aber jene auf der Systemebene (Gesundheitspolitiker) für schuldlos. Üblicherweise ist ein Spitalsarzt selbst schuld (auch wenn es juristisch anders aussieht) und nicht das Spital und schon gar nicht das Bundesland. Analog im niedergelassenen Bereich. Dort wird es nie zur Schuldhaftigkeit der Kassen oder in weiterer Folge des Gesundheits-ministeriums als Aufsichtsbehörde kom-men, wenn eine Behandlung erfolglos blieb.
a) Die Ebene der Behandlung
„Gut behandelt heißt, die richtige Leistung (Diagnose, Intervention, …) vorzunehmen.“
Die Ebene der Behandlung ist die kleinstgliedrige und die quantitativ bedeu-tendste. Sie stellt die Ebene dar, in der die Kernprozesse des Gesundheitswesens ablaufen – wobei hier sicher die Diagnose, also das feststellen, ob jemand krank oder gesund ist, von besonderer Bedeutung ist.
Immer dort, wo eine Beziehung zwischen einem Patienten (der manchmal auch Klient heißt) und seinem Helfer, der aus jedem patientennahen (Gesund-heits)Beruf stammen kann, entsteht, findet Behandlung statt. Als Professionisten kommen hier Arzt, Apotheker, Therapeut, Pflegekraft etc. (der Einfachheit halber nennt man diese Patientennahen Gesundheitsberufe Gesundheitsdienste-anbieter – GDA) in Frage.
Je nachdem, wie das Gesundheitssystem die Ressourcen definiert, dürfen diese GDAs auch diagnostizieren – also zwischen „krank“ und „gesund“ unter-scheiden. Da die Diagnose ein sehr wesentlicher Teil der Behandlungsebene ist, und in Österreich, anders als in vielen anderen Ländern, die Diagnose unter Arztvorbehalt steht, ist die wichtigste Beziehung in Österreich die „Arzt-Patienten-Beziehung“, aber sie ist nicht die Einzige, da die „Selbstdiagnose“ zulässig ist und demnach im Bereich der Selbstmedikation andere, nicht-ärztliche Berufsgruppen, allen voran der Apotheker, beratend zur Seite steht, auch wenn eben die Diagnose selbst nicht gemacht werden darf.
Auf der Behandlungsebene, wenn diese (GDA) Arzt-Patienten-Beziehung einmal eingetreten ist, gibt es keine Fragen (mehr), woher der Patient kommt, oder wie er gekommen ist. Auch sind (GDA) Ärzte, einmal in die Beziehung eingetreten, quasi voraussetzungslos vorhanden. Beide sind auf der Eben der Behandlung einfach da.
Alleine bei den Kassenärzten kommt es zu etwa 100 Millionen e-Card-Kontakten, hinter denen meist eine GDA-Patienten-Interaktion steht. Dazu kommen noch die vielen Millionen Kontakte in Spitälern, Pflegeheimen, Apotheken und natürlich den eigenen vier Wänden der Patienten.
Beforscht wird diese Beziehung durch die medizinischen Wissenschaften, wobei hier Diagnose und Therapie im Vordergrund stehen. Allerdings sind diese Begriffe durchaus weiter zu sehen, da hier Maßnahmen der Prävention oder Gesundheitsförderung genauso untersucht werden, wie auch Themen aus der Kommunikationswissenschaft, die für die Medizin relevant scheinen. Typische und für ein Gesundheitssystem wichtige Ergebnisse dieser Forschung sind die Behandlungsleitlinien.
b) Die Ebene der Versorgung
„Gut versorgen heißt, der richtige Patient ist zur richtigen Zeit beim richtigen Arzt/GDA (Versorgung ermöglicht die Behandlung)“
Die beiden Beziehungspartner treffen sich nicht zufällig und auch nicht grundlos. Praktisch betrachtet steht hinter beiden Partnern ein komplexes Modell aus Motivation, Ressourcen und Logistik, das es erst ermöglicht, dass ein Zusammentreffen erfolgen kann. Sei es, dass etwas Triviales wie ein Treffpunkt (Ordination, Spital etc.) vorhanden und erreichbar ist, oder Finanzierungswege geklärt sind – worunter im Falle eines solidarischen Systems im Grunde auch Privatversicherungssysteme fallen. Dane-ben sind aber auch so komplexe Umstände wie die Motivation der beiden, sich in dieser Beziehung treffen zu wollen, zu klären.
Beim Patienten ist diese Motivation scheinbar noch einfach zu erkennen, schließlich ist er ein leidender Hilfe-suchender. Aber auch hier sind Fragen vorhanden, die nicht trivial zu beantworten sind. Welche Mühe (Schmerzen, Wege, Wartezeiten etc.) ist der Patient bereit, auf sich zu nehmen, um zum Treffpunkt zu gelangen und welchem „Krankheits- oder Leidensäquivalent“ entspricht das? Welches Risiko (Verlust der Selbst-bestimmung, finanzielle oder zeitliche Belastung etc.) besteht für den Patienten, wenn er sich in diese Beziehung, die ja oft von einer erheblichen Informations-asymmetrie geprägt ist, einlässt und welche Risikobereitschaft kann man voraussetzen? Gibt es Eintrittsschwellen, die einer Genesung entgegenstehen, und wenn ja, wie hoch sind sie? Etc. etc. Bedenken wir, dass die Eintrittshürde für Patienten in Spitalsambulanzen ganz offensichtlich niedriger ist als im Kassenversorgungssystem, obwohl die Anonymität in Spitälern größer ist und damit die Vertrauensbasis eigentlich nie-driger sein sollte.
Hier muss erwähnt werden, dass es genau jene Fragen sind, deren Antworten dazu geführt haben, dass ein Patient eben kein „Käufer“ ist, und daher ein Marktversagen auslöst, es im Gesundheitswesen eben nicht oder wenigstens nicht leicht ist, auf marktwirtschaftliche Steuerungssysteme zu bauen.
Beim GDA ist es noch schwieriger, die Motivation in dieser Beziehung zu analysieren. Liegt beispielsweise das wirtschaftliche Risiko, eine Ordination zu betreiben, beim GDA, wird das die Motivation, in eine Beziehung mit dem Patienten einzutreten, erheblich beein-flussen. Ist ein Mindestumsatz nötig, um eine Ordination zu betreiben, wird dieses Wissen enormen Druck auf die Behandlungsebene ausüben und es so nicht sicher machen, dass die richtige Maßnahme vorgenommen wird (also gut behandelt wird) – v.a. dann, wenn damit kein Umsatz zu machen ist. Wenn ein Arzt beispielsweise meint, dass Zuwarten die beste Maßnahme wäre, aber durch das Honorarsystem so eine Maßnahme nicht honoriert wird, wird der Arzt möglicher-weise auf die „zweitbeste“ Maßnahme zurückgreifen, wenn er damit Umsatz erzeugen kann (Stichwort: Überdiagnose und Übertherapie statt ärztlichem Ge-spräch).
Aber auch umgekehrt liegt das Risiko eines Ordinationsbetriebs bei der Gesellschaft, hat auch das seine Auswirkungen, da der Arzt gegenüber Überinanspruchnahme durch „fordernde Pa-tienten“ zu früh nachgibt (z.B. die Anfertigung eines MRT, obwohl dafür eigentlich keine medizinische Indikation besteht).
Wird ein Primar daran gemessen, welche Auslastung seine Station hat, hat das seine Auswirkungen; oder, wenn der Arzt einen Lebensstil (ein Einkommen) erreichen will, von dem er ausgeht, es stehe ihm zu, hat das seine Auswirkungen; oder, wenn der Arzt eine Familie hat, die wegen langer Spitals-dienste „leidet“, hat das seine Auswirkungen etc. etc. Die Motivation des GDA, sich in eine Beziehung mit dem Patienten einzulassen, ist also alles andere als leicht erklärt.
Betrachtet man beide Seiten gemeinsam, dann treten oft chaotisch anmutende Zustände auf.
Das alles ist bereits im Vorfeld einer GDA-Patienten-Beziehung auf der Versorgungs-ebene zu bedenken, insbesondere dann, wenn man der unsichtbaren Hand des Marktes keine regelnde Rolle zubilligen will. Praktisch bedeutet es, an Strukturen (Ordinationen, Spitäler, Pflegeheime) inklusive deren Ausstattung (personell und sachlich) und Erreichbarkeit genauso zu denken, wie an Finanzierungswege – aber vor allem muss man sich hier genaueste Gedanken über Anreizsysteme machen, die teils bewusst, teils unbewusst bestehen.
Die Versorgungsebene kennt viele Versorgungskonzepte, die unterschiedlich definiert werden können.
Die komplexeste Form sind die Disease Management-Programme (DMP), die den Versuch unternehmen, die Versorgung mit Behandlungsmaßnahmen sinnvoll entlang einer definierten Patientenkarriere (also krankheitsorientiert) zu organisieren.
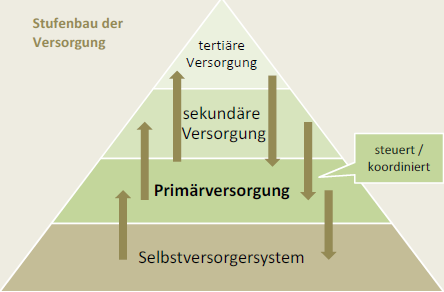
Weniger spezifisch, dafür sehr erfolgreich, werden jene Konzepte umgesetzt, die die Versorgung in drei Ebenen aufteilen: Primär-, Sekundär- und Tertiär-Ebene; wobei gilt, je näher am Wohnort (also in der Primärversorgung) und je mehr ambulant, desto besser (patienten-orientiert). Man achtet daher darauf, die Kompetenz der Primärebene (Hausärzte!) so weit auszubauen, dass dort möglichst alles behandelt werden kann und ein Weiterleiten in wohnortfernere und spezialisierte Einrichtungen (Facharzt-ordinationen, Spitalsambulanzen etc.) so selten wie nötig vorkommt.
Wenig erfolgreich sind jene kaum granularen Konzepte, die nur strukturbezogen und nicht patienten- oder krankheitsorientiert sind: ein typisches Beispiel ist die „stationäre Versorgung“ ohne Zugangsregelungen. Solche primitiven Konzepte existieren auch fast nirgends mehr in der modernen Welt, allerdings sind sie in Österreich noch gang und gäbe.
Grundsätzlich kann man auf Versor-gungsebene folgende Überschriften finden, die die fünf Säulen der Versorgung darstellen: Prävention, Kuration, Rehabi-litation, Pflege und Palliation. Jede dieser Überschriften wird, wenn es organi-satorisch oder wissenschaftlich sinnvoll ist, zusätzlich unterteilt. So kann man Prä-vention in primäre, sekundäre und tertiäre aufteilen, bei der primären dann noch in unspezifisch und spezifisch. Die Kuration kennt, wie die Pflege, mobile, ambulante und stationäre Versorgungskonzepte, bei der Rehabilitation findet man üblicher-weise auch Morbiditätsangaben, wie z.B. „neurologische“ Rehabilitation, oder aber auch abstrakte Phaseneinteilungen. Wie auch immer diese Konzepte benannt oder beschrieben werden, hinter ihnen steht oder sollte ausschließlich ein logistischer Gedanke stehen.
Besteht zwischen der Versorgungs- und der Behandlungsebene keine eindeutige Kompetenzgrenze, dann werden Versor-gungseinrichtungen (z.B. Spitäler) zu Behandlungseinrichtungen und ein Behandlungserfolg wird ein Versorgungs-erfolg – auch wenn das nicht stimmt, weil eben ein Spital nicht behandelt, das tut nur der GDA. Und auf Grund der Komplexität der Versorgungsebene und dem Wunsch der Politik, alles vereinfacht darzustellen, kommt es schnell dazu, dass die eigentliche Aufgabe der Versorgung, nämlich eine erfolgreiche Behandlung zu ermöglichen, aus den Augen verloren wird, und die Versorgungsstrukturen ein Eigenleben entwickeln – theoretisch auch (fast) ohne Behandlung. Eigentlich sollten Versorger (also Entscheidungsträger auf Versorgungsebene, die andere sind als die auf der Behandlungsebene) folgende, wesentliche Aufgaben wahrnehmen:
· Bereitstellung der an die Versorgungsnotwendigkeit angepassten Ressourcen samt Versorgungslogistik
· Aufbau eines Anreizsystems, das die Motivationslage der Beziehungspartner steuern soll
· Regelmäßige Evaluierung, ob die Anreize und die Ressourcen so aufeinander abgestimmt sind, dass gute Behandlung möglich ist
Da jedoch die Versorgungsebene in Österreich politisch durchwirkt und so ihrer eigentlichen Funktion beraubt ist, Behand-lung zu ermöglichen, erleben wir, dass die Strukturen der Versorgungsebene ein strukturkonservierendes Eigenleben ent-wickeln. Dabei besteht das Problem, dass Politik eigentlich die Domäne der System-ebene, nicht der Versorgungsebene sein sollte.
Denken wir an die Spitäler, die nicht ihrer Versorgungsnotwendigkeit entsprechend existieren; etwa die vielen Chirurgien, die die Versorgungssituation nicht verbessern, aber trotzdem neu gebaut werden – z.B. Bad Aussee, mit einem Einzugsgebiet von 15.000 Einwohnern und zwei Chirurgien in max. 30 Minuten Fahrzeit (Individual- nicht Blaulichtverkehr!). Oder als beispielsweise das KH Mittersill 2005 überschwemmt wurde, und praktisch alle Patienten akut entlassen werden konnten. Das Spital war zwei Monate geschlossen, die Versorgung hingegen wurde nicht schlechter. Die millionenschwere Renovierung und Wiedereröffnung hatte keinerlei versor-gungswissenschaftliche, sondern aus-schließlich regionalpolitische Gründe.
Aber auch im Kassensystem findet man solche strukturkonservierenden Phäno-mene: etwa der Stellenplan für Kassenärzte, der nicht dem Bedarf folgt, sondern politischen Verhandlungen, mit der Folge, dass Stellen in überversorgten Regionen nicht zu Gunsten von unter-versorgten abgebaut werden können, selbst wenn man um die Dummheit dieser Situation weiß. Es kommt also dazu, dass die Versorgungsebene Strukturen selbst dann erhält, wenn sie eigentlich keine Behandlung ermöglichen müssten – die Gefahr dabei ist, dass natürlich dann in diesen Strukturen nicht gut behandelt wird, also nicht die richtige Maßnahme erbracht wird, sondern die, die der Struktur-erhaltung dient, die politisch gewollt ist.
Ein anderes Beispiel der Durchdringung der Versorgungsebene durch die Politik ist das Finanzierungssystem, dessen Anreiz-wirkung aus rein politischen Gründen meist nicht untersucht wird. Sei es das LKF-System, das bei weitem nicht seine selbstgesteckten Ziele erreicht, sondern, im Gegenteil, zu einer immer weiter steigenden Spitalslastigkeit geführt hat (der Evaluierungsbericht wurde drei Jahre lang politisch verzögert und auch gefärbt). Oder das Honorarsystem der Kassenärzte, das so inhomogen und undurchschaubar ist, dass es sicher nicht dazu beiträgt, Patienten zur richtigen Zeit am richtigen Ort zu behandeln.
Und dann sind da die Kompetenzprobleme bezüglich Prävention, Rehabilitation und Palliativversorgung. Wer wo und wie zuständig ist, ergibt sich meist durch Zufall im Rahmen irgendwelcher Verhandlungen oder gar Gerichtsurteile. Ein Beispiel: Österreich liegt bei der Anzahl von Kindertherapien (etwa Physiotherapie) weit unter dem internationalen Durch-schnitt. Der Grund: Die Krankenkassen steigen erst ein, wenn ein Krankheitswert vorliegt (was sie selbst feststellen dürfen) und vertreten, vollkommen zu Recht, die Meinung, dass alles andere eine Frage der Jungendwohlfahrt ist. Sollte diese, ebenfalls vollkommen zu Recht, den entsprechenden Fall nicht in ihrem Aufgabenbereich sehen, oder aber (ungestraft) nicht aktiv werden, dann bleiben die Kinder auf der Strecke. Eine stringente Zuordnung der Behandlung zu einem Versorgungskonzept – idealerweise eines für alle Kinder durch einen Versorger – fehlt aus politischen Gründen.
Wissenschaftlich ist die Versorgungs-ebene Gegenstand der Versorgungs-forschung. Sie ist eine multidisziplinäre Wissenschaft, deren Aufgabe es ist, soziale Faktoren, Finanzierungssysteme, Organisationsstrukturen und -prozesse, Gesundheitstechnologien und individuelle Verhaltensweisen, den Zugang zum Gesundheitssystem sowie Qualität und Kosten der Gesundheitsversorgung zu erforschen und zu beeinflussen. Versorgungsforschung untersucht auch die letzte Stufe des Innovationsprozesses, nämlich jenen in die Praxis der Patientenversorgung. Ein typisches Ergebnis solcher Forschung sind Versorgungsleitlinien, die im Gegensatz zu den Behandlungsleitlinien, wegen der Komplexität auch nicht mehr ausschließlich Forschungsergebnisse heranziehen können, sondern auch Erfahrungswerte (Konsensbeschlüsse) berücksichtigen müssen.
Versorgungsforschung ist hierzulande kaum – und schon gar nicht einflussreich – vorhanden, daher gibt es auch diese heillose Sprachverwirrung (Behandlung-Versorgung-System) und die immer skurriler werdenden Abgrenzungs-probleme.
c) Die Ebene des Gesundheitssystems
Das System regelt (bestenfalls steuert) die Versorgung – weder versorgt es, noch behandelt es
Vollkommen abstrakt und mit der Behandlung eigentlich kaum mehr in Kontakt, ist das Gesundheitssystem. Denn, so wie die Voraussetzung einer GDA-Patienten-Beziehung die Versor-gungslogistik ist (auf welchem Niveau und Organisationsgrad auch immer), ist das Gesundheitssystem die Rahmenbedin-gung für die Versorgung.
Es gibt kein Land ohne Gesundheits-system, weil es keine Versorgung im luftleeren Raum geben kann. Anders ausgedrückt: Egal wie stark oder schwach, egal wie strukturiert oder lose, egal wie zentral oder dezentral, über der Ver-sorgungsebene wird immer eine System-ebene stehen müssen; selbst in einem Land, das die Versorgung vollkommen liberalisiert hat! Praktisch gibt es allerdings in der entwickelten Welt keine vollkommen liberalisierte Versorgung, sodass heute eigentlich immer nur solidarische Gesundheitssysteme (in unterschiedlich-ster Ausprägung) vorliegen.
Auch wenn eine eindeutige Definition fehlt, kann man ein Gesundheitssystem als Gesamtheit und Zusammenwirken aller öffentlichen und privaten Organisationen, Einrichtungen und Ressourcen in einer Region verstehen, deren Auftrag darin besteht, unter den dortigen politischen und institutionellen Rahmenbedingungen auf die Verbesserung, Erhaltung oder Wiederherstellung von Gesundheit hinzuarbeiten, indem sie präventive, diagnostische, therapeutische, rehabilita-tive, gesundheitserhaltende, pflegende oder palliative Dienstleistungen, Aktivitäten oder Beratungen erbringen, die sich mit Krankheiten, Symptomen oder Verhaltensstörungen auseinandersetzen, die ein Individuum aufweist, seien sie körperlich oder seelisch, inklusive der zellulären und genetischen Information, den Strukturen oder Funktionen des Körpers oder eines Teils des Körpers. Gesundheitssysteme umfassen sowohl die individuelle als auch die bevölkerungs-bezogene Gesundheitsversorgung, aber auch Maßnahmen, mit denen andere Politikbereiche dazu veranlasst werden sollen, in ihrer Arbeit an den sozialen wie auch den umweltbedingten und ökono-mischen Determinanten von Gesundheit anzusetzen. Das klingt sehr abstrakt und ist es auch.
In solidarischen Gesundheitssystemen ist es gang und gäbe, dass durch die Politik ordnungspolitische Maßnahmen beschlossen werden, die den Rahmen für die Versorgung und damit mittelbar auch für die Behandlung festlegen. Denken wir dabei an die Vorschriften bezüglich der Versorgungsstrukturen oder der Ausbil-dung zu Gesundheitsberufen – also, welche strukturellen und rechtlichen Bedingungen muss man erfüllen, wenn man eine Krankenanstalt betreiben will, welche Verfahren muss man durchlaufen, um ein Medikament verkaufen zu können, welche Prüfungen muss man ablegen, um als Arzt zugelassen zu werden etc..
Historisch betrachtet sind solidarische Gesundheitssysteme (im Gegensatz zu Gesundheitssystemen im allgemeinen Sinn, die vermutlich bereits in der Vorzeit bestanden) eine junge Entwicklung, die aus der Idee entstanden sind, dass die solidarisch (sei es über private bzw. soziale Versicherungen oder die öffentliche Hand) organisierte Versorgung einen höheren Nutzen erzeugen kann, als die individuelle Selbstorganisation. Diese Idee kommt erst mit der Industriellen Revolution im 19. Jahrhundert auf und wird erst nach dem Zweiten Weltkrieg in weiten Teilen der Welt flächendeckend umgesetzt.
Solidarische Gesundheitssysteme ver-lassen sich richtigerweise nicht auf Marktmechanismen (unsichtbare Hand) um „ihre“ Aufgaben zu lösen, und müssen diese daher direkt und aktiv adressieren. Und da es sich bei dieser Adressierung um einen Staatseingriff handelt, der die Freiheit des einzelnen zugunsten der Allgemeinheit eingrenzt, sind die Systemaufgaben politische.
Es können zwei Themenblöcke identifiziert werden: Ziele und Ressourcen.
Ziele:
Auf Systemebene müssen Ziele definiert werden, deren Erreichung motorisiert werden muss. Nimmt sich ein solidarisches Gesundheitssystem ernst, dann wird es über die Ziel-Erreichung oder Verfehlung Auskunft geben – in der so-genannten Gesundheitsberichterstattung.
Die Ziele eines Gesundheitssystems sind, entsprechend dem politischen Charakter der Systemebene, dabei jedoch nicht Versorgungsziele (z.B. alle Diabetiker sollen in einem DMP betreut werden) oder Behandlungsziele (z.B. Diabetiker sollen medikamentös so eingestellt sein, dass ihr Hb1c Wert zwischen 6,5 bis 7,5 Prozent liegt), sondern Systemziele wie
- Zugangsgerechtigkeit
- Zugangssicherheit
- Verteilungsgerechtigkeit
- Gesicherte Versorgungsqualität
- Patientensicherheit
- Patientenzufriedenheit
- Wirtschaftlichkeit
Nehmen wir als Beispiel die „gesicherte Versorgungsqualität“. In diesem Ziel steckt das Problem, einerseits die Versorgung so wohnortnahe wie möglich anzubieten, andererseits aber eben eine gesicherte Qualität. Eine gesicherte Qualität verlangt meist eine bestimmte Größenordnung der Einrichtung, um den medizinischen Fortschritt, aber auch die „Übung“ der GDA sichern zu können.
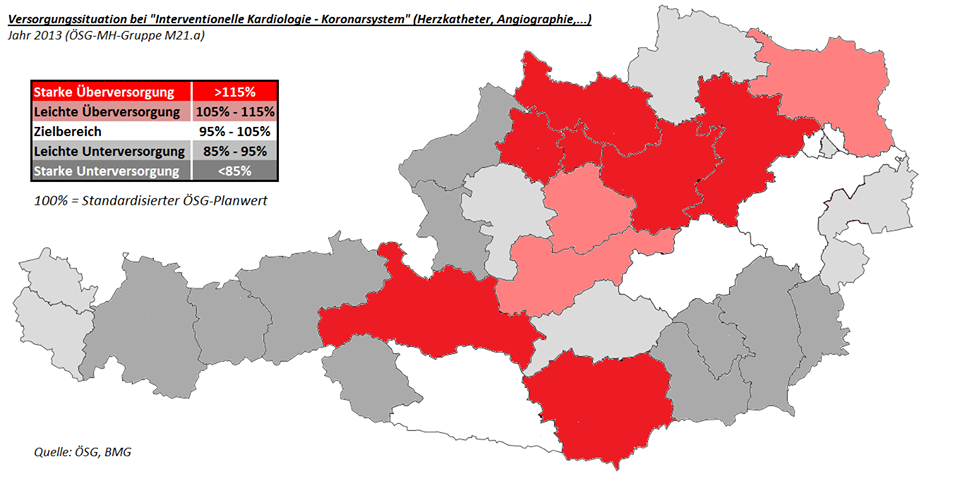
Nach internationalen Vorstellungen muss etwa eine Einrichtung, die qualitativ gesichert Herzkatheter-Eingriffe durchführen will, mindestens 400 pro Jahr durchführen. Demnach beträgt das Einzugsgebiet der Einrichtung (ein „Tisch“) mind. 300.000 Einwohner. Es gilt nun abzuwägen, ob man zugunsten der Wohnortnähe die Behandlungsqualität reduzieren will, oder umgekehrt. Beides („Alle kriegen alles überall und auf allerhöchstem Niveau“) gleichzeitig geht eben nicht, da die Ressourcen dazu fehlen – in diesem Fall die Übung der Ärzte.
In Österreich gibt es solche Systemziele nicht und in der Folge werden Patienten regional wohl überversorgt, dafür andere Regionen unterversorgt – je nachdem, wo die Herzkatheter-Tische errichtet sind und daher „Fälle“ nötig, um die geforderten Mindestfrequenzen zu erreichen.
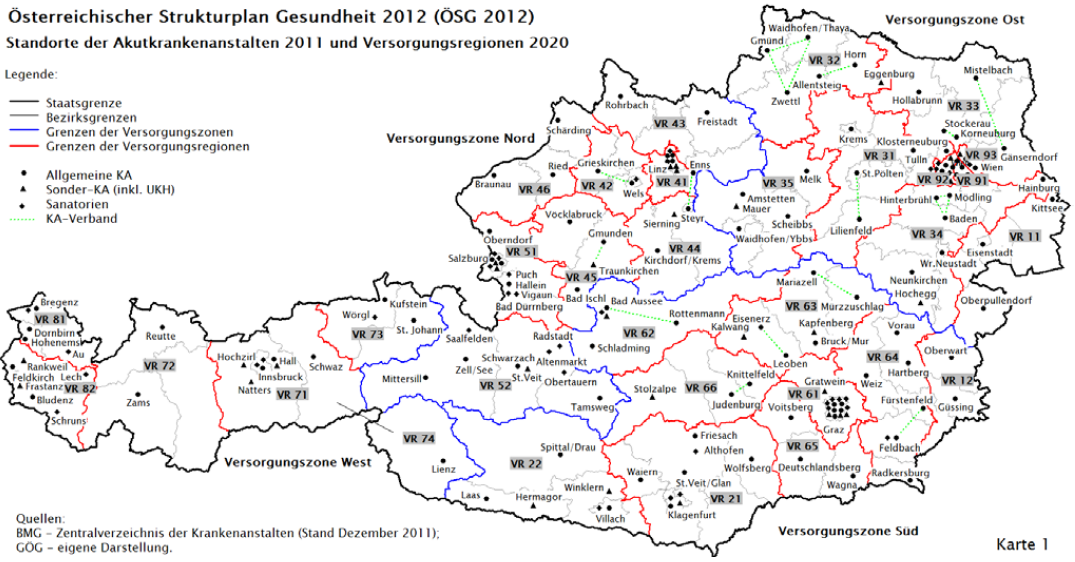
Abb.1
Womit wir zu einem anderen Beispiel kommen, der Zugangsgerechtigkeit: Menschen, die neben einem vollaus-gestatteten Zentralspital leben, haben einen sehr niedrigschwelligen Zugang zu Spitzenmedizin. Menschen, die in ruralen Regionen leben, haben diesen nicht. Damit ist also die Zugangsgerechtigkeit nicht gegeben. Wenn nun das System Regeln aufstellt, muss es eine Prioritäten-liste geben, um diese „Ungerechtigkeit“ zu mildern. Stehen dem System 100.000€ zur Verfügung und kann man damit entweder dem Spital ein neues, noch besseres Diagnosegerät kaufen, oder aber ein neues Rettungsauto für die rurale Region, dann wird die Entscheidung grosso modo immer für das Rettungsauto ausfallen müssen, sofern man eben Zugangs-gerechtigkeit ernst nimmt. In Österreich ist dies nicht der Fall, womit die Versorgung äußerst inhomogen ist – ein Umstand, der seit vielen Jahren bekannt ist und in so manchem Reformvorhaben adressiert wurde, allerdings eben nur schriftlich und nicht faktisch. Es waren also stets „papierene Reformen“.
Ein schönes Beispiel dafür ist die Spitalsversorgung in den Bundesländern;
Abb.2
jede Reform hatte das Ziel, die Inhomogenität der Versorgung, die vor 1997 bestand, einzufangen. Wie man an der Grafik erkennen kann, ist praktisch jede Reform an diesem Vorhaben gescheitert – nicht, weil sie nicht geeignet gewesen wäre, ihr Ziel zu erreichen, sondern weil das „System“ (also die Bundespolitik) praktisch keinerlei Möglich-keit hatte, die Umsetzer der Reform auf Versorgungsebene dazu zu zwingen, die Reform wirklich umzusetzen. Die regionalen Entscheidungsträger der Spitäler werden also gleichzeitig system- und versorgungsverantwortlich. Eine Kombination, die, wie man sieht, völlig unmöglich ist. Und so ist die Versorgung noch inhomogener geworden.
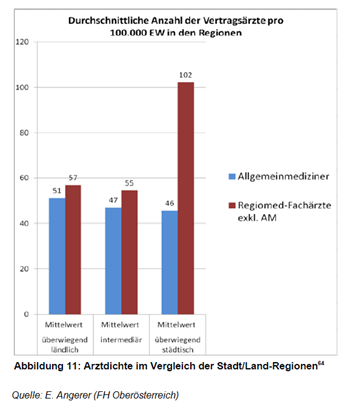
Abb. 3: Die kleinräumige Versorgungsforschung in Österreich am Beispiel der Entwicklung einer Stadt/Land-Klassifizierung und der Ist-Stand-Analyse der vertragsärztlichen Versorgung in Österreich; Bachelor-Arbeit II von Evelyn Angerer Steyr, am 02.06.2014
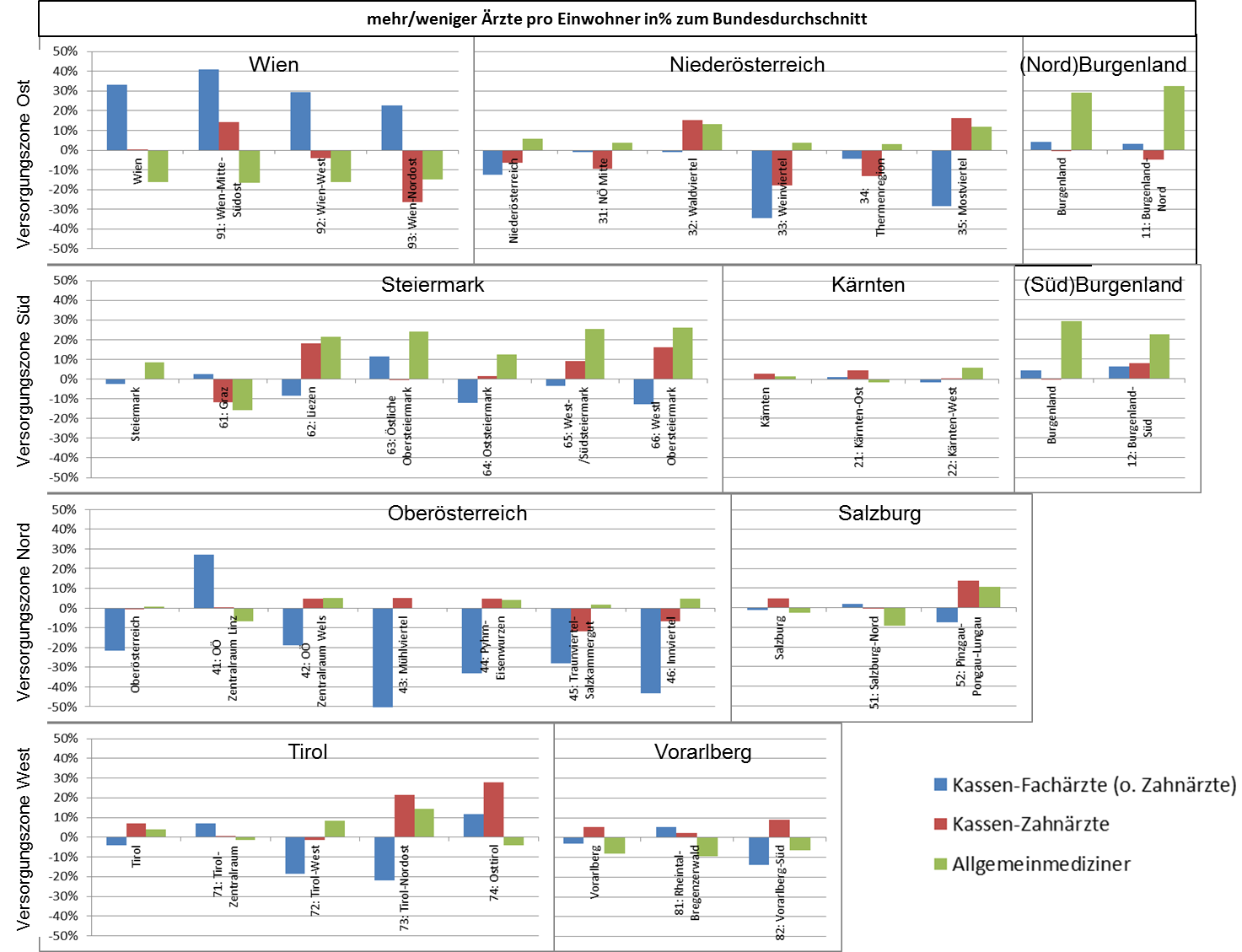
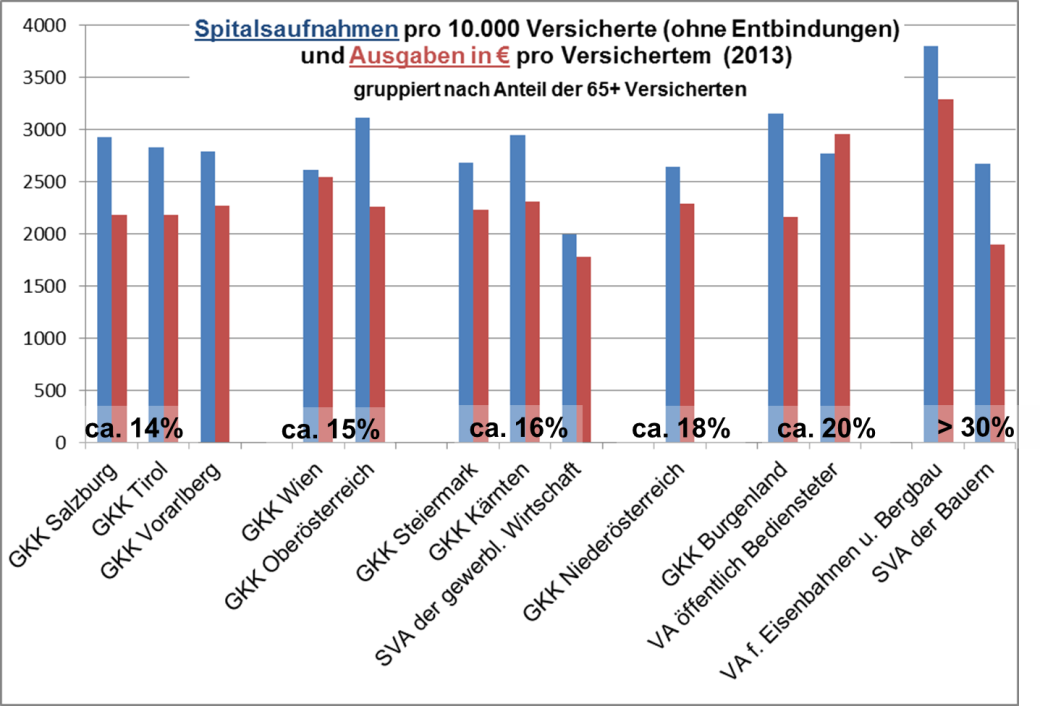
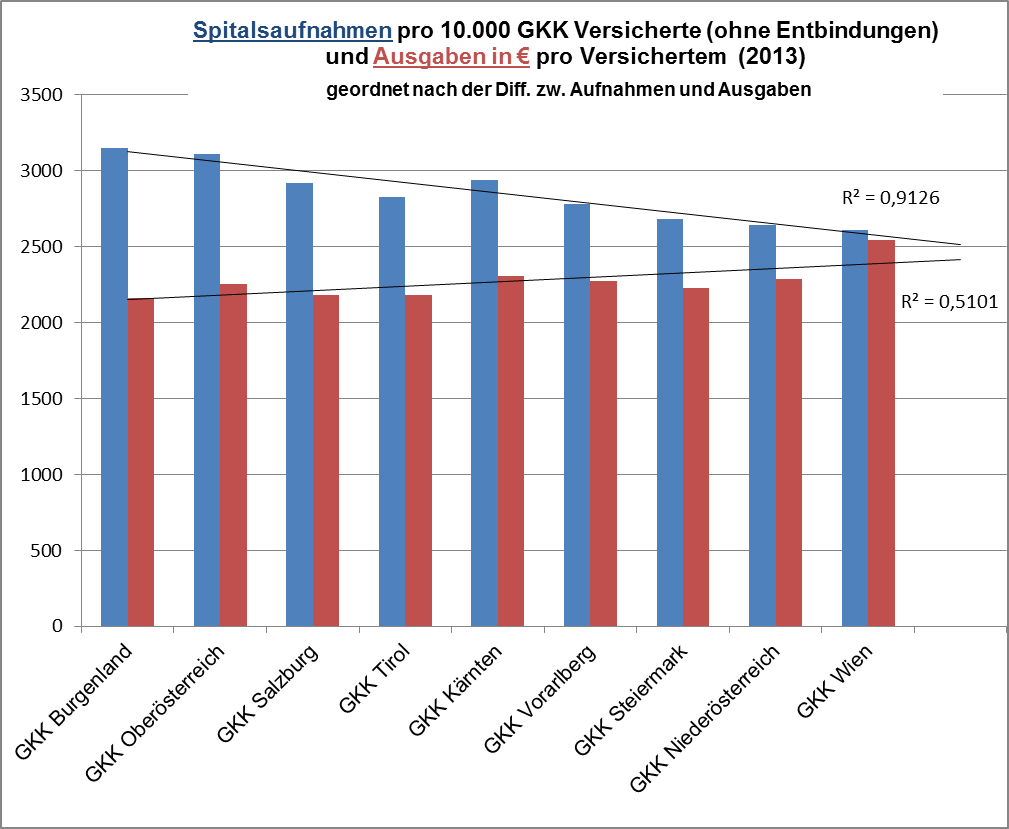
Aber nicht nur bei den Spitälern erkennt man, dass Zugangsgerechtigkeit kein Systemziel ist, auch der Kassenbereich agiert praktisch völlig für sich, wie man an der Verteilung der Kassenfachärzte erkennt. Ohne dass es die Möglichkeit gibt, seitens des Systems einzugreifen, werden urbane Regionen stark bevorzugt, während rurale Regionen benachteiligt sind. Die damit verbundenen „Ungerechtigkeiten“ sind jedoch ganz offenbar kein politisches Problem, wobei nicht klar ist, ob die extrem hohe Anzahl an fachärztlichen Konsultationen ein medizinischer Vorteil ist – sicher aber ist ein urbaner Patient deutlich teurer als ein ruraler. Damit kommen wir zur Frage der Ressourcen.
Ressourcen
Einerseits müssen diese beschafft werden, wobei eben hier nicht nur an Finanzmittel, sondern auch an Know-How und Personal gedacht werden muss, andererseits müssen Regeln bestehen, wie diese Ressourcen (zielgerichtet) verteilt werden.
Im Wesentlichen gibt es hier drei Modelle, wie in solidarischen Gesundheitssystemen die Mittel aufgebracht werden:
- Finanzierung durch Steuern (Beveridge-Modell)
- Finanzierung durch Sozialversicherungsbeiträge (Bismarck-Modell)
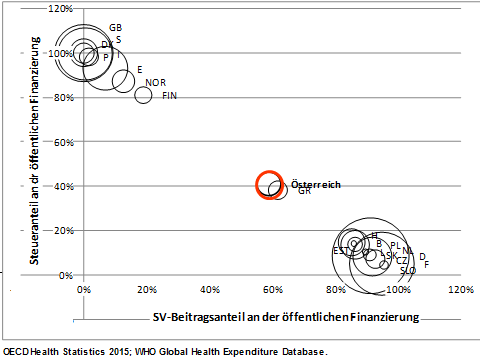
- (die sehr seltenen) Mischsysteme, zu denen leider auch Österreich gehört.
Abb. 4a und Abb. 4b
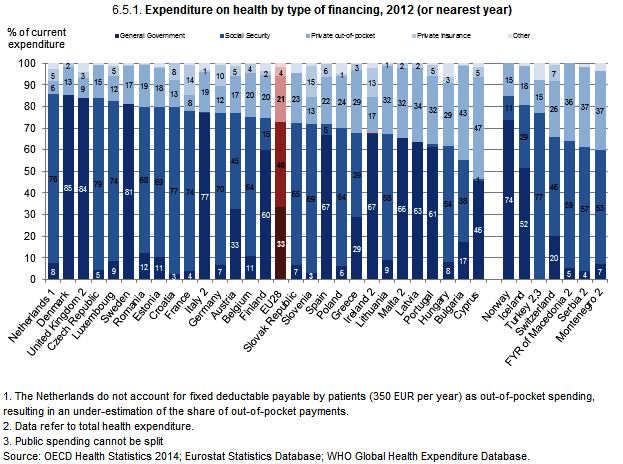
Die beiden ersten Modelle praktizieren die Finanzierung aus einer Hand, Misch-systeme finanzieren das Gesundheits-system gemeinsam und werden daher gerne auch als „dual finanziert“ bezeichnet, wobei es nur in Österreich vorkommt, dass parallel ein Bismarck- und ein Beveridge-Modell besteht, also das Kassensystem von der Sozialversicherung mit Beiträgen, das Spitalssystem von der öffentlichen Verwaltung mit Steuern bezahlt und betrieben wird.
Gemeinsam ist allen drei Systemen, dass sie über ein Umlagesystem finanziert werden, also nicht kapitalgedeckt sind.
Das Prinzip der Umlagefinanzierung ist vom Ansatz her leicht verständlich. Per Gesetz wird die Steuer- oder Beitrags-belastung in Form von Prozentsätzen festgelegt. Bemessungsgrundlage für diese Prozentsätze ist in Sozial-versicherungssystemen meist das indivi-duelle Einkommen, in steuerfinanzierten Systemen ein Anteil am Steuer-aufkommen.
Die Einnahmen, die in weiterer Folge die Ausgaben für die Gesundheitsversorgung darstellen, sind also nicht auf dem Markt entstanden, sondern durch „verpflichtende“ Gesetze. Das benötigte Geld ist im Umlagesystem „frisches“ und nicht wie in kapitalgedeckten Systemen „gespartes“ Geld. Das Geld, das von einer Person eingezahlt wird, wird für jemand anderen ausgegeben. Es wird keine Ansparung vorgenommen, sondern nur „umverteilt“ – von denen, die einzahlen, an die, die im Auftrag des Systems und zu deren Zielerreichung (mittels der Versorgungs-verantwortlichen) Leistungen an jenen erbringen, die entsprechend den Vorgaben des Systems diese Leistungen empfangen sollen.
Die Beschaffung der finanziellen Ressourcen in einem solidarisch finan-zierten System ist ein komplexer Weg. Einerseits muss man darauf achten, dass die Geldgeber bereit sind, die Mittel zur Verfügung zu stellen, andererseits müssen ausreichend Mittel zur Verfügung stehen, um die Ziele, die sich das System gesetzt hat, zu erreichen. Dafür gibt es international verschiedene Wege, der wohl üblichste ist, dass durch die Politik ein bestimmter Prozentsatz der öffentlichen Einnahmen dem Gesundheitswesen (eigentlich der Versorgungsebene) zur Verfügung gestellt wird.
Wesentlichster Charakterzug solidarischer Finanzierungsmodelle ist, dass es keine versicherungsmathematisch begründeten Einzahlungen gibt, sondern die Beiträge und Steuern unabhängig vom Erkrankungsrisiko festgesetzt werden. Gesundheitsversorgung ist eine Sozialleistung, die jedem zur Verfügung steht. Raucher, Fettleibige oder Motorradfahrer zahlen also den gleichen Anteil ein wie Nicht-Raucher, Schlanke und Nicht-Motorrad-fahrer. Im Gegensatz dazu zahlen in steuerfinanzierten Systemen Besser-verdiener mehr als Niedrigverdiener, im Falle von Sozialversicherungssystemen Lohnempfänger mehr als Sozialempfänger (worunter neben den Arbeitslosen die wesentlich wichtigere Gruppe der Pensionisten fallen).
In Mischsystemen fällt beides zusammen, wodurch es erhebliche Probleme gibt, da „Sozialpolitik“ eigentlich nicht mehr an einer Stelle, sondern an wenigstens zwei stattfindet. Damit ist eine gemeinsame Zielfindung erheblich erschwert, was dazu führt, dass Rahmenbedingungen für die Versorgungsebene derartig irritiert sind, dass Anreizsysteme zu Fehlversorgung führen.
Das wohl krasseste Beispiel dafür findet man in Österreich. Während überall versucht wird, die Spitalsaufnahmen zu senken, hat eine Reform im Jahre 1997 dazu geführt, dass die Krankenkassen völlig von der Spitalsversorgung abgekoppelt wurden. Die Folge davon war, dass die Zahl der Spitalspatienten nahezu explodiert ist. Interessanterweise, aber auch völlig klar, können wir in Deutschland seit 2006 Ähnliches beobachten. Auch hier der Hintergrund einer Zersplitterung der Finanzierungswege: War bis dahin die Finanzierung des Betriebs der Spitäler Sache der Krankenkassen (mit der Einführung eines DRG-Systems gingen dort einige Spitäler in Konkurs), haben die Kommunen – in Analogie zu Österreich – dann begonnen, Defizite aus dem Betrieb durch Steuergelder zu decken (zw. 2003 und 2007 war die Rechtslage dafür nicht klar, da die Privatkliniken beim EuGH Klage erhoben, da eine Betriebsdefizitdeckung eine unerlaubte Subvention sei. Diese Klage wurde im Juli 2007 abgewiesen (EuG, 11.07.2007 – T-167/04). In der Folge explodieren nun die Aufnahmen und damit auch die Kosten für das System, ohne jedoch die Patienten besser zu versorgen. Die Klagen über eine unnötige Leistungsausweitung werden seither immer lauter.
Abb. 5
Neben den finanziellen Mitteln ist aber vor allem darauf zu achten, dass auch genug Know-How zur Verfügung steht – hier sind es v.a. regulative Eingriffe, die einerseits festlegen, welche Ausbildung UND Fortbildung nötig ist, um einen Gesundheitsberuf auszuüben, und andererseits darauf achten, dass ausreichend Bildungs-möglichkeiten (Universitäten, Kranken-pflegeschulen, Fortbildungen, Kongresse etc.) zur Verfügung stehen und auch genutzt werden.
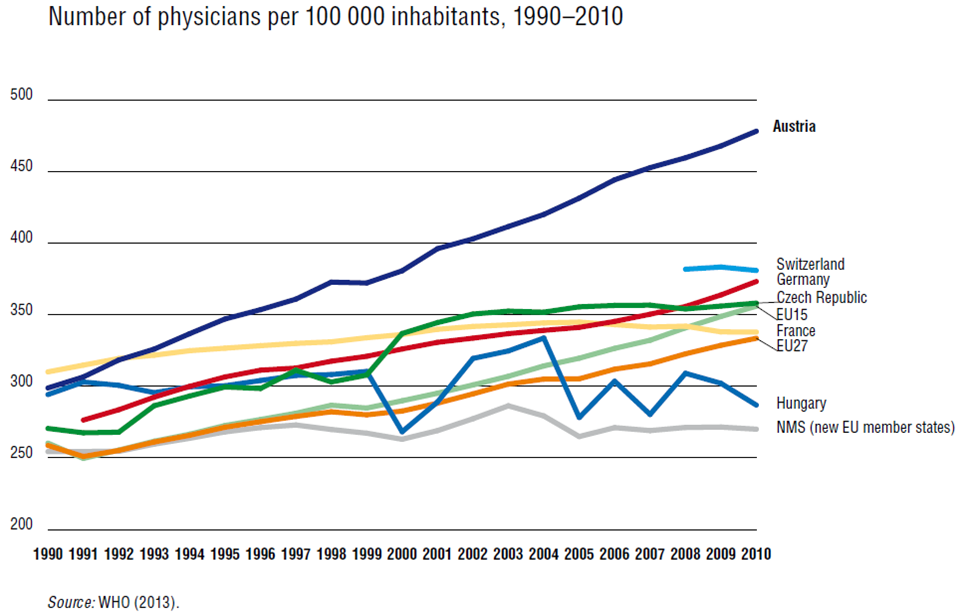
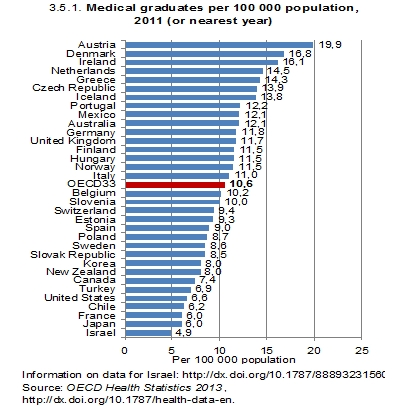
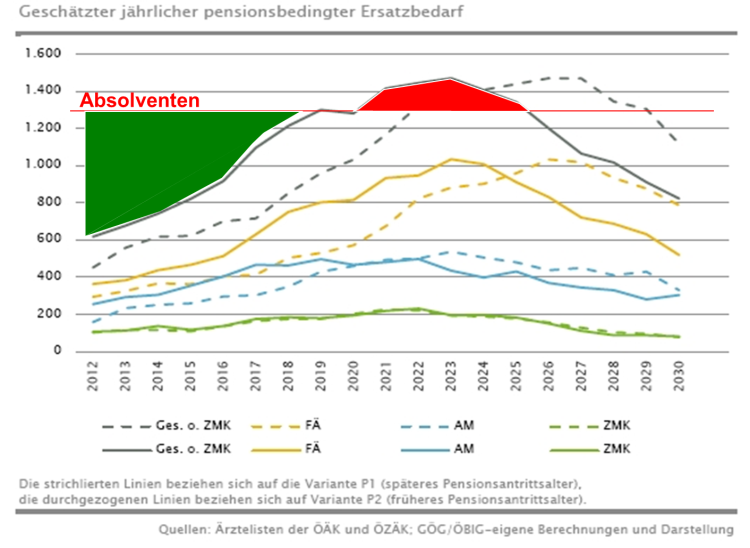
Um zu wissen, welches und wie viel Know-How wo benötigt wird, ist es nötig, den Erreichungsgrad der definierten Ziele regelmäßig zu überprüfen und darüber öffentlich Bericht zu erstatten (Gesundheitsberichterstattung). Wenn die Frage der „nicht-finanziellen“ Ressourcen unzureichend gelöst wird, dann ist in der Regel mit Verknappung trotz Überfluss zu rechnen, wie an der Diskussion über den Ärztemangel erkennbar ist. Trotz der höchsten Zahl an Absolventen, der höchsten Zahl an praktizierenden Ärzten und einer sehr jungen Ärzteschaft, sieht es aus, als ob ein Mangel bestünde oder durch die Pensionierungswelle unvermeidbar wäre. Realiter sind es die fehlenden Systemziele, die es der Versorgungs-ebene unmöglich machen, die Ressource „Arzt“ zielgerichtet eizusetzen, womit dermaßen viele Reibungsverluste entstehen, dass ein Mangel trotz Überfluss bemerkt werden kann.
Abb.6a; Abb. 6b; Abb. 6c; Abb. 6d
Ressourcenallokation
Damit kommen wir zur Ressourcenverteilung (Allokation) und damit zum Verteilungsproblem. In einem freien Markt wird das Verteilungsproblem (Allokationsproblem) mit einer unsichtbaren Hand gelöst. In einem solidarischen System muss diese Aufgabe durch die Entscheidungsträger der Systemebene, also die Politik übernommen werden.
Unter Allokation im Gesundheitssystem wird die Auf- bzw. Zuteilung von besessenen Ressourcen (im Falle eines solidarischen Systems jene, die man der Bevölkerung zu ihrem eigenen Nutzen weggenommen hat, oder deren Nutzung der Kontrolle der Solidargemeinschaft untersteht) auf vorher definierte Bereiche (z.B. Prävention, Kuration, Rehabilitation, Pflege, Palliation, oder ambulante/ stationäre Versorgung oder autonome Versorgungsregionen – je nachdem, wie eben die Versorgung organisiert ist) unter vorher definierten Regeln verstanden.
Solange Ressourcen unendlich sind, ist die Frage der Allokation im Wesentlichen nur eine der Organisation. Unter der Annahme der knappen Ressourcen ist die Frage der Allokation zusätzlich von ethischen Aspekten betroffen. Insbesondere in solidarisch organisierten Systemen ist die Frage der Auf- bzw. Zuteilung von Ressourcen, die öffentlich aufgebracht werden, mit dem Thema der „gerechten“ Verteilung konfrontiert. Da es sich um knappe Ressourcen handelt, wird immer jemand benachteiligt oder bevorteilt werden müssen. Die Abwägung, wer oder was „mehr“ wert ist, ist nicht trivial zu beantworten. In Gesundheitssystemen ist diese Frage wegen der eigenen Thematik bereits hoch brisant. Welches Leben ist mehr wert? Wer ist schwerer krank? … – und vor allem, wer darf darüber wie entscheiden.
Die Allokation von Gesundheitsleistungen ist daher eine politische Herausforderung, Entscheidungsgrundlagen können nicht rein logisch abgeleitet werden, sondern erfordern einen möglichst breiten und öffentlich ausgetragenen Diskurs zwischen Medizin und Pflege, Ökonomie, Recht und Ethik. Die für eine Verteilung notwendige Errichtung eines Werte- und Zielgerüsts, auf dessen Basis Prioritäten festgelegt werden können, nach denen dann die Allokation erfolgt, ist unabdingbar. Drückt sich die Politik, die diese Aufgabe übernehmen muss, vor Entscheidungen, wird so gehandelt, als ob es keine Ressourcenknappheit gebe (alle kriegen alles!). Gesundheit wäre damit unendlich viel Wert, was zur Folge haben muss, dass die Versorgung über kurz oder lang unendlich viel kostet. Da das aber nicht der Fall ist, kommt es in der Folge zu den heute leicht beobachtbaren Kämpfen um Kuchenanteile, die jedoch die Versorgungsaufgaben, und in weiterer Folge die Behandlungsaufgaben nicht günstig beeinflussen, ja sogar behindern können. Es kommt zur Rationierung, ohne davor die Potentiale der Rationalisierung ausgeschöpft zu haben.
Ist das eingetreten, beschäftigt sich die Gesundheitspolitik hauptsächlich mit machtpolitischen Fragen, die Sachpolitik ist zurückgedrängt. Die Frage, wo ein Krankenhaus (als Schlüssel zu Macht und Ressourcen) stehen soll wird wichtiger, als die, ob dieses auch zur Erreichung der Ziele (so sie denn vorhanden sind) des Gesundheitssystems nötig wäre. Insbesondere jene Themen, wo es auf Grund der Komplexität der Inhalte oder geringer Verdienstmöglichkeiten kaum durchsetzungsfähige Interessensgruppen außerhalb der Politik gibt, werden damit aber zu Randthemen. Denken wir nur an die unspezifische Primärprävention oder die Gesundheitsförderung, also im weitesten Sinne Maßnahmen des Patienten- bzw. Bevölkerungs-Empowerments, an dem „nichts“ zu verdienen ist, aber die auch keine politischen Erfolge versprechen. Auch Kinder gehören zu diesen an den Rand gedrängten Themen; verdienen kann man an ihnen (wenn es nicht gerade um Krebs geht) wenig und wählen dürfen sie auch nicht! Nicht umsonst sind solche Themen und Patientengruppen im österreichischen Gesundheitssystem „unbedeutend“.
Auf einer sehr abstrakten Ebene gesprochen besteht die Aufgabe eines Gesundheitssystems darin, zuerst zu sagen, was es will, dann den Rahmen so herzustellen, dass Versorger und GDA zielorientiert arbeiten können, und dann zu überprüfen, ob das, was erreicht werden wollte erreicht wurde. Werden allerdings Gesundheitssystemanbieter auch zu Versorgern, wenn es also zu einer Kompetenzvermischung zwischen System- und Versorgungsverantwortlichen kommt, dann ist prognostiziert, dass die Ziele nicht mehr unabhängig der Versorgungs-strukturen erstellt werden und auch die Ergebnisse nicht objektiv sind, sondern dem entsprechen, was der Versorger erreichen kann. Ein Klassiker dafür sind all die Jubelmeldungen über die hohe und weiter steigende Zahl an Spitalspatienten, die regelmäßig von den politischen Spitalsträgern veröffentlicht werden (oder wurden, hier ist gerade ein Paradigmen-wechsel zu sehen) – gerade so, als ob es das Ziel ist, immer mehr Patienten dort zu behandeln und dementsprechend auch ein Erfolg, wenn man diese Zahl erreicht, oder sogar überschritten hat – und das, obwohl die Versorgungsebene normalerweise nach den Prinzipien
(1) „so wohnortnah wie möglich“ und
(2) „ambulant vor stationär“
handeln müsste.
Wissenschaftlich ist die Gesundheitssystem-Ebene Gegenstand der Gesundheitssystemforschung. Sie ist im Wesentlichen eine vergleichende Wissenschaft, da es hier kaum Möglichkeiten zu Experimenten gibt. Man kann stark verkürzt behaupten, es werden die Ergebnisse mehrerer Systeme anhand von Indikatoren betrachtet und versucht über Analogien herauszufinden, welche Maßnahmen auf Systemebene (z.B. Planungs- und Finanzierungsmaßnahmen) zu welchen Reaktionen führen könnten. Die berühmtesten Indikatoren dazu werden durch die OECD „Health at a Glance“ regelmäßig publiziert, auf der Basis mehrerer Übereinkünfte auf WHO-Ebene, mit denen Staaten sich verpflichten, Daten zu liefern, damit man gegenseitig lernen kann (z.B. „Gesundheit für Alle“-Datenbank).
Leitlinien für Gesundheitspolitik gibt es noch nicht – aber es gibt sehr weit fortgeschrittene Ansätze sogenannter evidenzgeleiteter Politikgestaltung, die erkannt hat, dass tagespolitische Interessen möglichst weit von der Versorgungs- und Behandlungsebene entfernt sein müssen. Damit verbunden ist ein Rückzug auf rein strategische Fragen, wie: „Was darf ein qualitätsbereinigtes, gewonnenes Lebensjahr kosten?“, „Woher nehme ich das Geld?“, „Nach welchen Regeln verteile ich es?“, „Wie entwickle ich Ziele, die auf Versorgungsebene operationalisiert werden können?“, „Wie kontrolliere ich meine Zielerreichung?“ etc.. Standortdiskussionen oder gar Behandlungsfragen gehören dann genauso wenig zu Systemfragen, wie auch dort niemand auf die Idee käme, sich in die Entwicklung von Behandlungsleitlinien oder konkreten Versorgungsleitlinien einzumischen – solange die Ergebnisse passen. Mehr noch, weil Politik an Negativmeldungen nicht interessiert ist, haben sich viele Staaten so weit zurückgezogen, dass sie sogar Zieldefinitionen und Zielerreichung an unabhängige Institute (Public Health-Institute) ausgelagert haben; denn auch diese lassen sich wissenschaftlich erarbeiten und können – vorausgesetzt, das System hat entsprechende Entscheidungen getroffen – an die Versorgungsebene delegiert werden.
Grundsätzliches zum österreichischen Gesundheitssystem
Alles begann mit dem Schmieden des ASVG. Damals, kurz nach dem Krieg und dann über zehn Jahre lang, mussten sich zwei Gruppen, die wenige Jahre zuvor noch in verfeindeten Lagern einen Bürgerkrieg ausfochten, auf einen gemein-samen Sozialstaat einigen. Vermutlich ist seit dem der Wurm drinnen. Denn bereits die damaligen Kompromisse weisen etwas sehr typisch Österreichisches auf – diplomatische Noten statt klarer Aus-sagen! Und so war bereits 1955 klar, dass dieses österreichische Gesundheitswesen aus einem heillosen Kompetenzdschungel besteht, der weder klare Abgrenzungen bei den Entscheidungsträgern, noch bei den Versorgungssektoren (Prävention, Kuration, Rehabilitation, Pflege) kennt – und dafür viel willkürlichen Interpretations-spielraum offen lässt.
1969 – und keiner weiß warum dieser Bericht überhaupt gemacht wurde – kam die WHO und hat sich unser Gesundheits-wesen angeschaut und folgende, bis heute gültigen Beobachtungen gemacht:
• Das österreichische Gesundheitswesen zeigt das Bild beachtlicher Verschiedenheit durch unterschiedlichste Träger (Landesregierungen, Gemeinden, Religionsgemeinschaften, Kassen, Versicherungen, etc.), wodurch eine überregionale Zusammenarbeit zugunsten von „Eigeninteressen“ behindert wird.
• Die Existenz so vieler Träger ist nicht geeignet, die Entwicklung eines rationellen, aufeinander abgestimmten und reibungslos funktionierenden Systems zu fördern. Die Träger sind oft klein und von beschränkter Finanzkraft. Es besteht ein Mangel an Zusammenarbeit verschiedener Spitäler.
• Die Bundesregierung hat keine Kompetenzen, den Trägern verbindliche Weisungen zu erteilen.
• Es gibt keine Vorkehrung für eine systematische Bewertung der Qualität der Arbeit der einzelnen Spitäler.
• Spitalsplanung ist nicht Teil eines umfassenden Planes der Gesundheitspflege. Es besteht keine Vorkehrung für eine Behandlung in Tages- oder Nachtkliniken, daher werden im Allgemeinen nur „vollstationäre“ Patienten im Spital behandelt.
• Spitäler erhalten statt konkreter Zuschüsse für spezifische Programme globale Defizitdeckungen, wodurch weder Kostenwahrheit entsteht, noch Anreize geschaffen werden, die Effizienz zu erhöhen.
• Zwischen intramuralem und extramuralem Bereich besteht eine scharfe Trennlinie. Es existieren Zweigleisigkeiten in der Arbeit von Spitälern und Ärzten in der Praxis.
• Es gibt die steigende Tendenz der praktizierenden Ärzte, ihre Patienten in ein Spital einzuweisen – diese Tendenz wird unter anderem durch das Honorierungssystem gefördert.
• Die Vorsorge für die ärztliche Betreuung alter Menschen und chronisch Erkrankter ist im Allgemeinen unzulänglich.
Die zu diesem Zeitpunkt gerade einmal 15 Jahre alten Kompromisse hatten schon ihre Wirkungen gezeigt. Außenstehende konnten bereits spätere Entwicklungen erahnen und davor warnen. Allerdings hat das hierzulande niemanden interessiert! Denn, statt eine Reform der Zuständigkeiten durchzuführen und so die Steuerbarkeit herzustellen, wurde entsprechend der politischen Logik weiter zersplittert – Teile wurden den Gemeinden übertragen, andere den Ländern, einige dem Bund. Unterdessen sank die Zahl der Kassen kaum, und die Zahl der „realen“ Entscheidungsträger (aus Parteien der unterschiedlichsten Verwaltungsebenen und Couleur, den Gewerkschaften und den Kammern) stieg genauso wie die Kompetenzstreiterei. Und solange es genug Geld gab, schien niemand, es sei denn Kritiker und Experten, irgendetwas von Reformen wissen zu wollen.
Diese Reformunwilligkeit hielt bis in die späten 1980er an, allerdings wurden die Geldströme für jene seichter, die nicht das Glück hatten, Defizite global durch Steuern einfach zu decken, nämlich die Krankenkassen.
Trotz vieler Tricks wollte deren Geld nicht mehr reichen, um die immer teureren Spitäler, die von regionalen Politikern als ideale Spielwiese entdeckt wurden, zu finanzieren. 1995 haben die Kassen sich dann des Spitalssektors endgültig entledigt, indem sie nur mehr einen definierten Prozentsatz ihrer Einnahmen pauschal ablieferten. Alles andere war nun Ländersache. Die Welt war so endgültig in extramural und intramural geteilt.
Ab nun besteht die Gesundheitspolitik nur mehr aus dem Kassenarztbereich und dem Spitalsbereich. Pflege, Rehabilitation und Prävention waren zu diesem Zeitpunkt bereits Stiefkinder und wurden es ab nun immer mehr. Niemand interessierte sich – trotz wachsenden Bedarfs – wirklich dafür. Die Politik liebte die Spitäler, und die Kassen hielten sich an das ASVG, das für diesen Bereich kaum Platz hatte – logischerweise, sind sie doch Ausdruck einer alternden Gesellschaft und des medizinisch-technischen Fortschritts. Beides war 1955, dem Jahre des ASVG-Beschlusses, unbekannt.
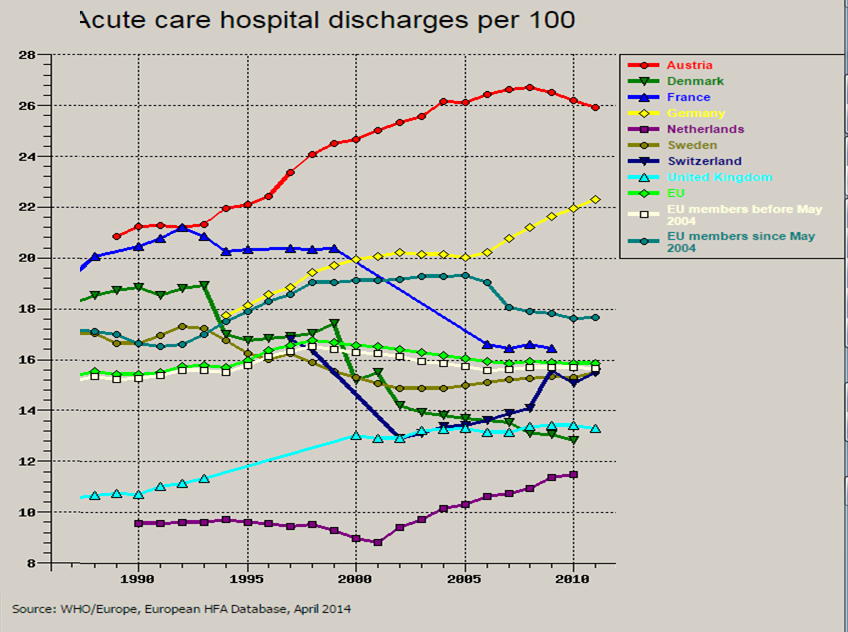
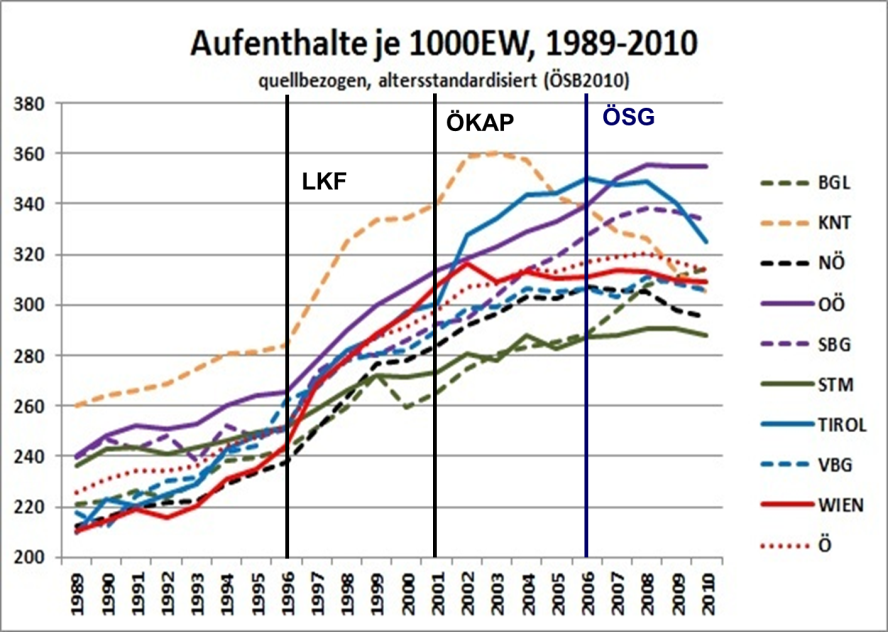
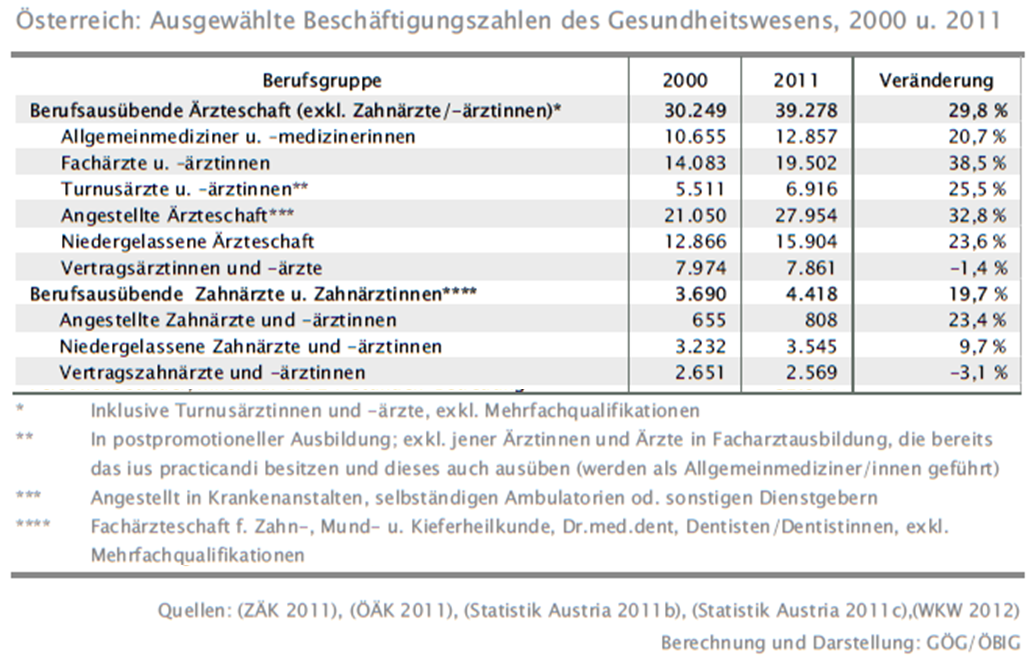
Die Reduktion des Leistungsspektrums war das Thema für alle, deren Geld immer knapper wurde; Leistungsausweitung das Thema der steuerfinanzierten Teile – und so stieg die Spitalslastigkeit in schwindelnde Höhen, während der Kassenbereich im Verhältnis zum Bedarf immer dünner wurde. Als deutliches Zeichen dafür sieht man, dass seit Jahren die Zahl der Kassenärzte stagniert, ja sogar leicht sinkt, während sie im Spital stetig und steil steigt – so wie überhaupt außer den Kassenärzten alle Berufs-gruppen mehr wurden.
Abb. 7
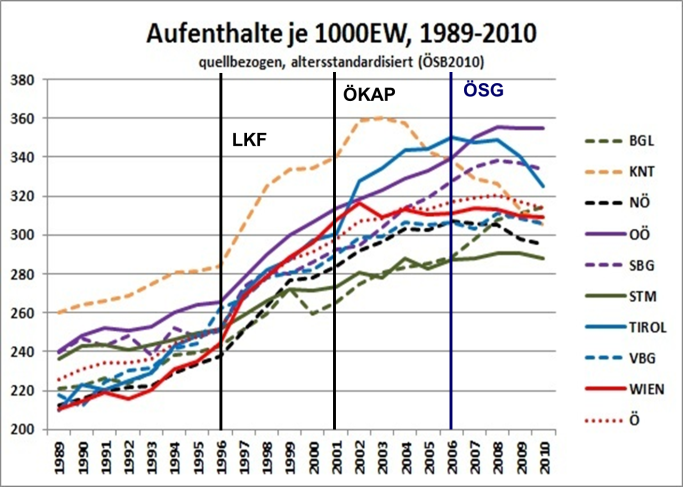
Als 1997 durch den Bund der Versuch unternommen wurde, durch die Einführung eines neuen LEISTUNGSORIENTIERTEN Finanzierungssystems (LKF) die steigenden Spitalskosten und die steigenden Patientenzahlen unter Kontrolle zu bringen, war jedem Experten klar, dass so etwas dumm ist. Nur eine krankheitsorientierte Finanzierung, die eine epidemiologische Kontrolle erlaubt, kann zur Steuerung eingesetzt werden. Nicht umsonst gibt es ein leistungsorientiertes Finanzierungsmodell nur in Österreich, während andere Länder diagnose-bezogene Fallgruppen (DRG: Diagnosis Related Groups) eingeführt haben und so unnötige Spitalsaufenthalte wirklich vermeiden können. In Österreich hingegen wurde mit dem LKF dem Moral Hazard quasi Tür und Tor geöffnet und wurden sogar jene bestraft, die nicht mitspielen wollten.
Andererseits konnten wir wohl gar nicht anders, weil eben der Spitalssektor keine Entscheidungskompetenz im Kassensektor hat, und umgekehrt. Damit wusste auch niemand, welches Spital notwendigerweise Aufgaben für den Kassenbereich übernehmen musste, welches nicht. Eine rigide Kürzung der Spitalsversorgung hätte möglicherweise ungeahnte Probleme verursacht. Und solange Länder genug Geld hatten und man den mittlerweile existierenden Parallelstaat der Sozialpartner nicht durch frisches Geld vergrößern wollte, wollte auch niemand so ein Risiko eingehen.
Und um sicher zu sein, dass niemand nachschaut, wie das alles läuft, wurde anders als anderswo die Einführung des LKF-Systems auch nicht wissenschaftlich begleitet. Ein Evaluierungsbericht, der anlässlich des zehnjährigen Jubiläums des LKF-Systems 2007 beschlossen wurde, wurde erst nach politischen Abstimmungen 2012 publiziert. Und er zeigt trotzdem noch das komplette Versagen des Systems. Weder Kosten noch Patientenzahlen wurden gesenkt – ganz im Gegenteil! An eine Abschaffung, oder wenigstens große Reform war jedoch nicht zu denken, denn nach zehn Jahren hat sich das System natürlich verfestigt.
2005 wurde dann ein Versuch gestartet, die Welten wieder zusammenzubringen. Jedem war mittlerweile klar, dass die Schnittstellen unser System zerpflücken, viel Geld kosten, Patientenleid vergrößern und eine qualitative Entwicklung unmöglich machen. Aber auch dieser Versuch ist komplett danebengegangen, wie sogar der Rechnungshof 2010 festhielt. Die Hoffnung, an der Realverfassung vorbei, zum Wohle der Bevölkerung mehr Sachlichkeit statt Machtwille in die Gesundheitspolitik zu bringen, wurde wegen des damaligen scheinbaren Reichtums der öffentlichen Hand – eigentlich nur der Landesfürsten – vernichtet. Wie der Rechnungshof treffend bemerkt, ist von dieser Reform nichts geblieben.
Was den ambulanten Bereich betrifft, findet sich folgende Empfehlung, die sich auf Beschlüsse aus dem Jahr 2005 bezieht und deren Umsetzung eigentlich 2008 erfolgen sollte (siehe Abbildung unten).
Was die Gesundheitsreform 2012 betrifft, so ist diese wohl ebenfalls bereits Geschichte – wir werden jedoch noch etwas warten müssen, bis die offiziellen Stellen das auch zugeben.
Abb. 8: Rechnungshof Bund 2010/5: Teilbereiche der Gesundheitsreform 2005 mit Länderaspekten in Tirol und Wien
Die Kassenfusion
Das Thema „Zusammenlegung der Kassen“ ist sehr alt und trotzdem gerade sehr aktuell. Der linearen Logik unserer Gesundheitspolitik entsprechend, geht es dabei jedoch nur um Einsparungsphantasien durch Abbau von Verwaltungsposten.
Die Kassen mit ihren etwa 8.000 Mitarbeitern in der „Verwaltung und Verrechnung“ stellen sicher einen sehr großen Verwaltungsposten dar, besonders wenn man bedenkt, dass sie im Wesentlichen nur für die Verwaltung von 10.000 Kassenärzten da sind. Und ebenso sicher ist, dass es in den Kassen viele hunderte „reine“ Versorgungsposten gibt, die nicht wirklich nötig sind – aber in Summe würde die Abschaffung all dieser Posten und eine Straffung der Verwaltung im Vergleich zu den Umsätzen kaum ins Gewicht fallen. Eine substanzielle Einsparung ist nicht zu erwarten.
Die Diskussion ist wohl nur vorgeschoben. Dass die FPÖ beispielsweise einer Kassenfusion das Wort redet, hat weniger mit der Tatsache zu tun, dass dies aus anderen Gründen sinnvoll wäre, sondern damit, dass die dortigen SPÖ-ÖVP- Einflusssphären angegriffen werden sollen.
Betrachtet man die Zahl der Kassenmitarbeiter aus der Sicht der Versicherten, steht pro 1.000 Versicherte etwa ein Kassenmitarbeiter zu Verfügung. Wenn die Kassen primär Patientenversorgung (kriegen die Versicherten zur richtigen Zeit am richtigen Ort die richtige Leistung?) und nicht Ärzteverwaltung betrieben, wäre die Zahl der Mitarbeiter zu rechtfertigen.
Wenn also über eine Kassenreform diskutiert wird, sollte statt einer Fusionsdebatte eher darüber diskutiert werden, wie man aus den Kassen moderne Versorgungsunternehmen macht, die statt der Verwaltung die Gestaltung der Versorgung ihrer (v.a. chronischen) Patienten als Aufgabe sehen; also beispielsweise: „Kriegen die Diabetiker ihre jährliche Augenhintergrunduntersuchung oder nicht?“, „Erhalten alle Herzschwäche-patienten ihre Medikamente, und wenn nein, was ist zu tun, dass das passiert?“ etc.
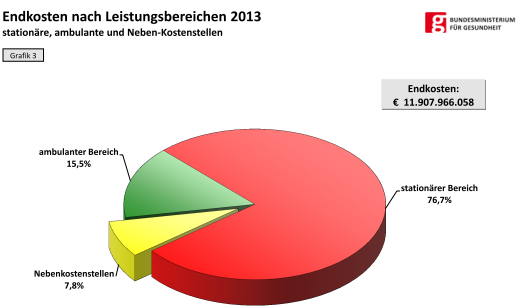
In diesem Zusammenhang ist natürlich die Frage zu stellen, welcher Patient besser im Spital als bei einem Kassenarzt versorgt wird. Dafür wäre es wesentlich, dass Spitäler quasi „Lieferanten“ der Kassen sind. Durch die seit 1997 fixierte pauschale Abgeltung der Spitals-versorgung (ambulant UND stationär) besteht jedoch der Anreiz, Patienten in die Spitäler zu verdrängen – ob es nun gut für sie ist oder nicht. Und diesem Anreiz folgend, liegt heute die höchste Krankenhaushäufigkeit der Welt vor. Zudem haben sich die Kassen mit dieser Pauschale ihren Gestaltungsspielraum massiv eingegrenzt, wodurch die gesundheitsökonomisch sinnvolle Steuerung der Patientenströme praktisch unmöglich wurde.
Das antizipierend, wurde daher bereits 1996 festgelegt, dass der gesamte ambulante Versorgungsbereich (Kassen-ärzte, Wahlärzte und Spitalsambulanzen) ab 2001 nach einem einheitlichen Diagnosen- und Leistungskatalog arbeiten soll – ein Vorhaben, das nie umgesetzt wurde.
Und da es eben keinen einheitlichen Katalog für ambulante Leistungen gab, und zudem die gleichzeitige Einführung des LKF-Systems zur Spitalsfinanzierung der stationären Versorgung (es gibt weiterhin kein strukturiertes Finanzierungsinstrument für die Spitalsambulanzen) einen Anreiz bot, die stationäre Versorgung auszubauen, wurde durch ein sich selbst verstärkendes System die vorhandene inhomogene Versorgungs-situation immer inhomogener – eine Folge, die eigentlich keine rechtliche Grundlage hat, da die Verfassung und das ASVG keinerlei Unterscheidung der Versorgung nach Versicherung oder Bundesland erlaubten.
In Österreich besteht ein sehr rigides Pflichtsystem: weder Versicherte können ihre Versicherung frei wählen, noch besitzen Kassenärzte eine Niederlassungsfreiheit. Anders als in praktisch allen anderen Ländern der Welt, existiert weder ein einheitlich definierter Katalog, noch eine Wahlfreiheit zwischen verschiedenen Anbietern mit verschiedenen Katalogen. Damit kann also jede Kasse (aber innerhalb des bestehenden Honorar-katalogs auch jeder Kassenarzt) im Wesentlichen selbst festlegen, was angeboten wird, und über die Honorar-ordnung auch steuern, ob es wohnortnah durch Vertragsärzte angeboten wird, oder nicht.
Um jedoch die Patientenströme zum „Best Point of Service“ aus gesundheits-ökonomischer, und nicht aus politisch-ökonomischer Sicht zu lenken, ist es dringend nötig, Regeln aufzustellen, zu messen, ob diese Regeln funktionieren, und immer wieder nachzubessern. Ohne einen einheitlichen Katalog ist nicht einmal erkennbar, was denn wirklich wo erbracht wird, geschweige denn, ob es auch wirklich so wohnortnah wie möglich erbracht wurde.
Gesundheitsökonomisch gilt als Devise für den „Best Point of Service“:
„ambulant vor stationär“ und „so wohnortnah wie möglich“
Das wissend, steht demnach seit 1996 regelmäßig, und auch 2013 wieder, in diversen Regierungsprogrammen und Gesetzen, dass ein einheitlicher Diagnosen- und Leistungskatalog einzuführen ist. Aber es ist offenbar nicht möglich, einen solchen Katalog mit den aktuellen Akteuren zu verhandeln und zu beschließen, womit die Frage zu stellen ist, ob es nicht leichter wäre, die Kassen zu fusionieren, um damit einen solchen Katalog zu erhalten?
Die Frage, die also zu beantworten wäre ist:
Ist die Kassenfusion ein gangbarer Weg, die ambulante Versorgung besser zu organisieren?
Davon abgeleitet, lassen sich mehrere Fragen formulieren, u.a.:
(1) Ist das österreichische ambulante Versorgungssystem wirklich so schlecht?
a. Was soll ambulante Versorgung?
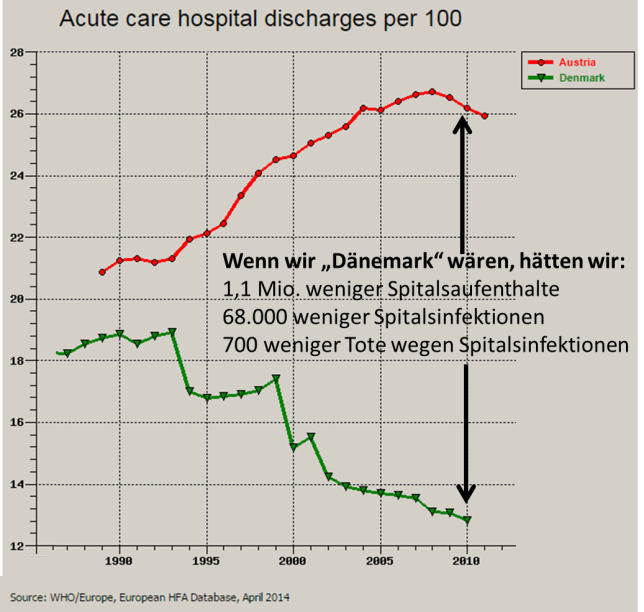
Patienten sollten so wohnortnah wie möglich versorgt werden – Wohnortnähe beginnt dabei im Wohnbereich des Patienten (Hausbesuche) und kann, wenn es nötig ist, sogar mehrere hundert Kilometer betragen (z.B. gibt es für Schwerstbrandverletzte in ganz Europa nur wenige Zentren). Zudem gilt seit mehreren Jahrzehnten die Prämisse „ambulant vor stationär“. Daraus folgt, dass eben die Versorgung darauf zielen soll alles, was ambulant erbracht werden kann, auch ambulant zu erbringen, und eine wohnortferne Behandlung so selten wie möglich nötig sein soll (dazu zählt jegliche Spitalsbehandlung, egal ob ambulant oder stationär – und auch egal, ob es viele Spitäler gibt oder wenige). Hintergrund dieser „Spitalsvermeidungs-strategie“ ist weniger der finanzielle, denn der patientenorientierte Aspekt. Spitäler sind nicht nur sehr teuer, sondern auch potentiell gefährlich.
Abb.9
Etwa 6% der Spitalspatienten haben eine nosokomiale Infektion – und etwa 1% von ihnen stirbt daran. In einem Vergleich mit Dänemark, das eine langfristige Reform umsetzt, wird das sehr plakativ.
Wenn also die ambulante Versorgung so wohnortnah wie möglich sein soll, ist es wichtig, die ärztlichen Dienstleister so wohnortnah wie möglich zu verteilen, um dort möglichst viele gesundheitliche Probleme zu adressieren. Denn ein Patient, der medizinische Hilfe sucht, und dafür weit fahren muss, wird, sollte er frei wählen dürfen, von sich aus oft eine Spitalsambulanz aufsuchen.
Das ASVG kennt den Begriff „wohnortnah“ jedoch nicht, sondern legt laut § 342. (1) Abs.1 fest, dass in der Regel die Auswahl zwischen mindestens zwei in angemessener Zeit erreichbaren Vertrags-ärzten oder einem Vertragsarzt und einer Vertrags-Gruppenpraxis freigestellt sein soll.
Versorgungswissenschaftlich bedeutet das, dass – je nach Erkrankung unter-schiedlich weit entfernt – mindestens zwei Ärzte erreichbar sein müssten. Sucht man jedoch nach Angaben, die diese „angemessene Zeit“ erläutern, dann wird man feststellen, dass es keine gibt. Es gibt auch keinerlei Angaben dazu, welcher Arzt für welche Erkrankung in Frage käme. Es ist also nicht so, dass seitens der Kassen darauf geachtet wird, dass für bestimmte, v.a. chronische Erkrankungen Netzwerke gebildet werden, und der Patient sich daran orientieren kann. Am Ende wird „angemessen“ völlig unterschiedlich und auch willkürlich interpretiert, sodass eine völlig inhomogene Versorgungsdichte in Österreich zu beobachten ist.
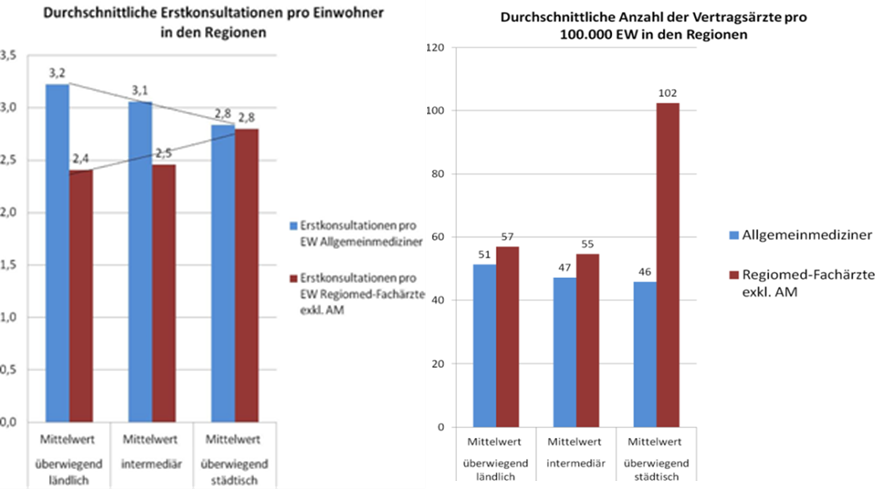
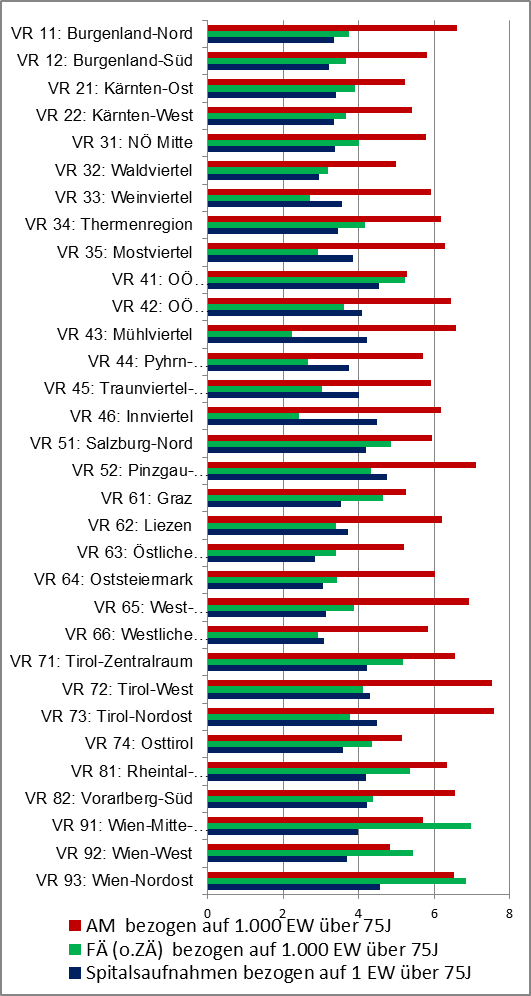
Einmal abgesehen davon, dass in Städten mehr Kassenfachärzte zur Verfügung stehen als im ländlichen Raum, obwohl es in nicht wenigen Städten zusätzliche Spitäler gibt, zeigen die nachfolgenden Tabellen die Inhomogenität auch zwischen den Bundesländern und Versorgungs-regionen sehr gut. Manchmal hat man den Eindruck, es bestehe wenigstens auf Bundesländerebene eine bestimmte Stra-tegie – in OÖ beispielsweise sind fast überall sehr wenige Fachärzte vorhanden (Wahlärzte werden NICHT mitgezählt) – , doch dann gibt es im gleichen Bundesland Regionen, die nicht dazu passen, wie Linz. Warum Linz, das die höchste Spitalsdichte der Welt aufweist, zudem überdurch-schnittlich viele Kassen-Fachärzte hat, ist schwer verständlich – passt aber eben sehr gut zur allgemeinen Tendenz in Österreich.
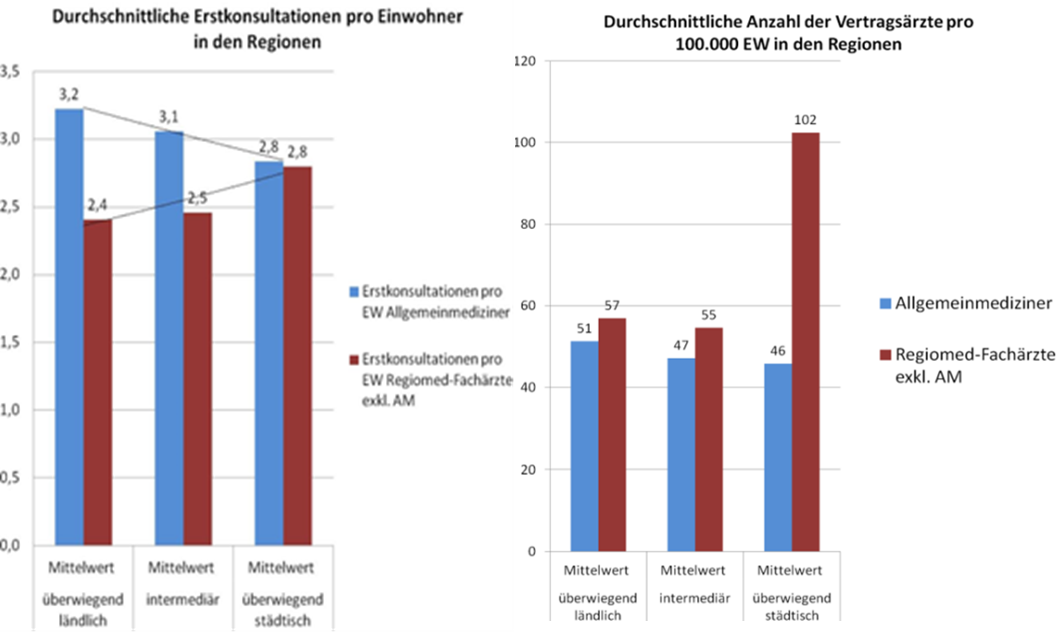 Abb. 10: Die kleinräumige Versorgungsforschung in Österreich am Beispiel der Entwicklung einer Stadt/Land-Klassifizierung und der Ist-Stand-Analyse der vertragsärztlichen Versorgung in Österreich; Bachelor-Arbeit II von Evelyn Angerer
Abb. 10: Die kleinräumige Versorgungsforschung in Österreich am Beispiel der Entwicklung einer Stadt/Land-Klassifizierung und der Ist-Stand-Analyse der vertragsärztlichen Versorgung in Österreich; Bachelor-Arbeit II von Evelyn Angerer
Abb. 12
Die völlig inhomogene (kassen)ambulante Versorgungslandschaft setzt sich dann in einer inhomogenen Krankenhaus-häufigkeit fort. Bedenkt man, dass 1997, mit der Reform der Spitalsfinanzierung (LKF) der Versuch unternommen wurde, die Versorgungssituation zu harmoni-sieren, und die Einführung des verpflich-tenden ÖKAP (Österreichischer Krankenanstalten Plan) und auch die Einführung des ÖSG (Österreichischer Strukturplan Gesundheit) dem gleichen Ziel diente, kann man erahnen, wie einflusslos versorgungswissenschaftliche Arbeiten sind.
b. Was ist PHC?
Wie oben bereits beschrieben, agieren moderne Gesundheitssysteme anders als das österreichische. Dort gibt es eine „abgestufte“ Versorgung in Primärversorgung (Hausarztversorgung), Sekundär-versorgung (ambulante Facharztversorgung) und Tertiärversorgung (stationäre Facharztversorgung). Primary Health Care (PHC) wird dabei als Schlüsselebene identifiziert.
„Primary Health Care behandelt die wesentlichen Gesundheitsprobleme der Bevölkerung, indem es entsprechende Leistungen der Gesundheitsförderung, Krankheitsprävention, Heilung und Rehabilitation zu den Menschen bringt.“ (WHO 1978) Die Idee ist es also, über das PHC alles, was wohnortnah, ambulant und/oder mobil angeboten werden kann auch dort anzubieten – egal, ob es Maßnahmen der Primär-, Sekundär-, Tertiär-Prävention, der Kuration, der Pflege, der Rehabilitation oder auch der Palliation sind. – PHC bringt Versorgung des gesamten Gesundheitswesens zum Patienten.
Diese Idee geht zurück auf die Anfänge des 20. Jhdts., als die Spezialisierung der ärztlichen Medizin und der medizinnahen Bereiche (v.a. Pflege und physikalische Therapie) deutlich zunahm, und es immer schwerer wurde, den medizinischen Fortschritt in die Fläche zu bringen. Es kam zu einer Zersplitterung der Kompetenzen und zu einer Verteuerung der medizinischen Versorgung, die immer größere Bevölkerungsgruppen aus-schloss. Bereits 1920 wurde in UK erkannt, dass man dieser Entwicklung nur durch eine abgestufte Versorgung begegnen kann. Die erste Stufe wurde damals als die Primär-Versorgungsstufe definiert, die von „General Practitioners“ (also Hausärzten) getragen werden muss. Auf dieser Stufe muss man den alltäglichen gesundheitlichen Problemen begegnen.
Ebenfalls wurde klar festgehalten, dass Gesundheitsförderung, Prävention und Kuration (die Behandlung von Krankheiten, also Diagnose und Therapie) nach vernünftigen Grundsätzen nicht voneinander zu trennen sind und im Wirkungsbereich des Hausarztes zusammengeführt werden müssen, wobei der Hausarzt sich nicht nur um die Gesundheit des Einzelnen kümmern soll, sondern auch um die Volksgesundheit (Public Health).
Ebenfalls 1920 wurde bereits festgestellt, dass, um die Aufgaben effektiv zu erfüllen, der entsprechend und speziell ausgebildete Hausarzt (ein „Facharzt für Allgemeinmedizin“!) Hilfe durch die Mitarbeit von Apothekern, Pflegekräften und Hebammen braucht, die ebenfalls ein spezielles Training brauchen, um im Team arbeiten zu können. Unter der Führung des Hausarztes (oder – wenn es der Bedarf ist – mehrerer Hausärzte in einer Gruppenpraxis), der in entsprechend ausgestatteten, und idealerweise seitens des Gesundheitssystems bereitgestellten Räumlichkeiten (Primary Care Center) ordiniert, sollen diese zusammenarbeiten. Die Leistungen dieses Teams sind so wohnortnah wie möglich zu erbringen. Patienten, die nicht in die Ordination kommen können, werden zu Hause besucht. Patienten sollen hauptsächlich durch „ihren“ Arzt betreut werden, wenn der Hausarzt einen Facharzt (Sekundär-, Tertiär-Versorgungsstufe) beiziehen will, werden durch ihn die Termine und der Transport organisiert. Als wichtiges Kommunikationstool ist eine standardisierte Patientenakte zu führen. Die Hausarztordinationen sollen je nach regionalem Bedarf dimensioniert sein, wobei zwischen ruralen und urbanen Regionen zu unterscheiden ist.
Die Grundzüge des PHC wurden also vor etwa 100 Jahren festgelegt und haben bis heute Gültigkeit. 1978 nahm die WHO das Thema auf und hielt fest, dass PHC der einzige Weg ist, eine gerechte und finanzierbare Gesundheitsversorgung aufrecht zu erhalten („Um eine gute, gerechte, für alle zugängliche und nachhaltig leistbare Versorgung zu erreichen, müssen die wesentlichen Gesundheitsprobleme der Bevölkerung vor Ort adressiert werden.“). Seitdem gibt es eine Fülle von Entwicklungen und Forschungen. Praktisch jedes Land Europas hat seither eigene Organisationsformen des PHC entwickelt – Österreich gehört jedoch nicht dazu. Und so darf es nicht verwundern, wenn wir im internationalen Vergleich eines der schlechtesten PHC-Systeme haben. Das Fehlen eines vernünftigen PHC führt dazu, dass v.a. die chronisch Kranken immer schlechter versorgt werden und wir, trotz enormer Ausgaben, nur durchschnittliche Qualität liefern können.
c. Ist unsere ambulante Versorgung so schlecht?
Wenn man an eine abgestufte Versorgung denkt, beginnt diese in der Regel mit der Primärversorgung. Das ist jedoch nicht der Fall. Die Versorgung beginnt auf der Stufe der Selbstversorgung. Die quantitativ häufigsten, qualitativ „einfachsten“ gesundheitlichen Probleme werden in der Regel durch die Menschen selbst bewältigt. Auf dieser Ebene wird Selbst-diagnose und Selbstmedikation betrieben. Auf dieser Ebene kommen auch die sogenannten „Hausmittel“ zur Anwendung.
Abb. 14
Erst, wenn Ratlosigkeit eintritt, wird eine medizinische Versorgungsebene, die Primärversorgung, in Anspruch genommen.
Der Zeitpunkt, wann Ratlosigkeit eintritt, also der Patient nicht fähig ist, selbst zu erkennen, ob sein gesundheitliches Problem einer ärztlichen Untersuchung bedarf, hängt davon ab, welche Gesundheitskompetenz (Health Literacy) er besitzt. Darunter versteht man die Fähigkeit, Gesundheitsinformationen zu lesen, zu filtern und zu verstehen, um eine vernünftige Entscheidung zu treffen. Ist die Gesundheitskompetenz hoch, wird ein Patient später und dann auch mit konkreteren Problemen einen Arzt konsultieren, als wenn die Kompetenz niedriger ist.
In jenen Ländern, in denen ein funktionierendes PHC etabliert ist, ist die Gesundheitskompetenz der Bevölkerung höher; dort, wo es kein funktionierendes PHC gibt niedriger. Mit niedrigerer Gesundheitskompetenz sind eine schlechtere Gesundheit, mehr chronische Krankheiten und eine häufigere Inanspruchnahme von Gesundheits-dienstleistungen assoziiert. In Österreich, das bekanntlich kein funktionierendes PHC hat, liegt die Gesundheitskompetenz eines Akademikers niedriger als jene eines niederländischen Schulabbrechers. In den Niederlanden gibt es seit Jahrzehnten ein gut ausgebautes und auf PHC ausgelegtes Hausarztsystem.
Abb. 15
Durch die Positionierung des PHC zwischen der spezialisierten Versorgung und der Laienversorgung, sowie die Charakteristika der Hausarztversorgung, v.a. das auf langfristigen Arzt-Patienten-Beziehungen basierende Vertrauensverhältnis zwischen dem Patienten und „seinem“ Hausarzt, gelingt es, Gesundheitskompetenz zu vermitteln. Vor allem die Themenbereiche Gesundheits-förderung, Primärprävention und Therapie-treue (Compliance/Adherence) werden dadurch – und ganz offenbar erfolgreich – vermittelt.
Die quantitativ überwiegende Zahl gesundheitlicher Probleme, die einer medizinischen „Erst-Betreuung“ bedürfen, sind allgemeiner Natur, die durch einen Allgemeinmediziner abgearbeitet werden können. Mehr noch, auf Grund der Ausbildung eines Allgemeinmediziners (in anderen Ländern wohlgemerkt), ist dieser besser geeignet, diese allgemeinen gesundheitlichen Problemen, die nicht durch Selbstversorgung gelöst werden können, zu behandeln.
Der Grund dafür ist, dass es in der Primärversorgungsstufe um ein Bio-Psycho-Soziales Krankheitsmodell geht. Krankheiten werden also nicht in einem biologistischen Ursache-Wirkungs-Prinzip gedacht, sondern im Rahmen eines ganzheitlichen Bildes. Denken wir an eine 75-jährige Witwe, die mit ihren gesundheitlichen Problemen mehrmals pro Monat den Arzt aufsucht. Sicher sind diese Probleme auch medizinisch zu erklären, die Bedeutung der Krankheit im Leben der Witwe liegt jedoch eher in der möglicherweise vorliegenden sozialen Vereinsamung und den damit verbundenen psychischen Reaktionen. Wird nur die Krankheit behandelt, wird trotzdem keine Heilung erfolgen. Die Allgemeinmedizin reagiert auf diese Situation wegen des langfristigen Vertrauensverhältnisses besser als ein Spezialist. Zudem wird in einem funktionierenden PHC die Schnittstelle zur Pflege und Sozialarbeit besser moderiert – zwei Bereiche, die für den dargestellten Fall viel wesentlicher sein dürften, als die Verschreibung von Medikamenten.
Werden Spezialisten als „Erst-Betreuer“ angesprochen, kann in der Regel dieses langfristige Verhältnis nicht vorausgesetzt werden. Zudem werden Spezialisten – und das ist auch ihre Aufgabe – ihrem Tun ein biologisches Krankheitsmodell zu Grunde legen. Die Folge ist eine detaillierte und teure Diagnostik und Therapie, ohne jedoch die psychologischen und sozialen Aspekte der Krankheit zu berücksichtigen. Nicht selten landen in Österreich solche Patienten dann in Spitalsambulanzen und in der stationären Versorgung – inter-national wird von vermeidbaren Auf-nahmen von Patienten mit Krankheits-bildern, die bei einem funktionierenden PHC ambulant zu versorgen wären, gesprochen (avoidable hopsitalisation of ambulatory care sensitive conditions ACSC). Diese Aufnahmen gelten als Maßzahlen für das Funktionieren des PHC. Wie das bei unserer Hospitalisierungsrate, die drei Mal so hoch liegt wie in den Niederlanden, ist, muss wohl nicht erklärt werden.
d. Wie misst man „ambulante Versorgung“?
Um PHC zu messen, wurde ein Assessment entwickelt, das weltweit eingesetzt wird. Als Österreich 2011 das erste Mal damit gemessen wurde, war das Ergebnis mit sieben von 30 erreichbaren Punkten sehr schlecht. Damit wurde die absolute „Stärke“ der österreichischen Primärversorgung als „low“ eingestuft, genauso wie das belgische, französische und deutsche (und US-amerikanische).
Abb. 16: „Assessing primary care in Austria: room for improvement“ Florian L .Stigler et al: 2012; Family Practice doi:10.1093/fampra/cms067
Das Ergebnis wurde 2015 durch die WHO („Building primary care in a changing Europe“) bestätigt. Während wir weiterhin „low“ sind, konnten andere jedoch aufholen.
Abb. 17
Um die Versorgungswirksamkeit der ambulanten Versorgung zu messen, wird die Krankenhaushäufigkeit vom Patienten mit „Ambulatory Care Sensitive Conditions (ACSC)“ gemessen. Als ACSC gelten Krankheitsbilder, bei denen Krankenhaus-aufenthalte durch eine zeitgerechte und effektive ambulante Versorgung potenziell verhindert werden können.
(1) Impfpräventive ACSC: durch Präventiv-maßnahmen vermeidbare Krankheiten (z. B. Influenza und Pneumonie), wobei die Krankheit selbst und nicht die Krankenhausaufnahme als vermeidbar gilt
(2) Akute ACSC: akute Krankheitszustände, bei denen durch adäquate und recht-zeitige ambulante Versorgung eine Hospitalisierung hätte vermieden werden können
(3) Chronische ACSC: chronische Krankheitszustände, welche mit konti-nuierlicher ambulanter Versorgung zu weniger stationären Einweisungen führen würden
In Österreich ist diese Messung – wie wenn auch seit etwa 20 Jahren Standard und Inhalt der Versorgungsforschung – nicht üblich. Aktuell liegen einige wenige Publikationen vor, die dieses Thema bearbeiten, zuletzt durch das IHS. Hintergrund war die Gesundheitsreform 2013. Dort findet man (aufbauend auf dem Art. 6 Abs. 2 Z 6 der Vereinbarung gemäß Art. 15a B-VG Zielsteuerung im Bundeszielsteuerungsvertrag) das strategische Ziel: „Akutstationären Bereich entlasten durch Sicherstellung entsprechender Versorgung in Bezug auf ausgewählte medizinisch begründete vermeidbare Aufenthalte“.
Ein Blick in die Statistik zeigt, warum endlich auch Österreich beginnt, sich diesem Thema zu widmen (Bundesziel-steuerungsvertrag: Operatives Ziel 6.2.6.: Akutstationären Bereich entlasten durch Sicherstellung entsprechender Versorgung in Bezug auf ausgewählte medizinisch begründete vermeidbare Aufenthalte). Bei mindestens 470.000 oder 35% aller Spitalsaufnahmen von Patienten über 65, mit einer Belagsdauer von weit über vier Millionen Spitalstagen (das sind mehr als 25% aller Spitalstage) sind die Entlassungsdiagnosen wohl nicht gerade die, die man bei einer höchstspezialisierten stationären Versorgung in einem Akut-Spital erwartet – Rücken- oder Gelenks-schmerzen, Dehydrierung, Kreislauf-schwäche, kleine Verletzungen etc. Allesamt wohl Spitalsaufnahmen, die sehr leicht durch ambulante Versorgungsmaßnahmen hätten verhindert werden können.
Aber auch chronische Krankheiten führen bei uns zu sehr hoher Krankenhau-häufigkeit (KHH). Als Beispiel sei hier Diabetes genannt.
Abb. 18: Health at a Glance; Europe 2012; OECD: S. 96ff; 4.2. Avoidable admissions uncontrolled diabetes; Werte aus 2009 oder letztes verfügbares Jahr; eigene Darstellung
Betrachtet man die Situation von einer Metaebene aus und vergleicht mit Dänemark, das seit den 1990ern eine langfristig angelegte und große Reform durchführt, so erkennt man, wie wenig versorgungswirksam der ambulante Bereich ist, und wie viel vermeidbarer Schaden abgewendet werden könnte, wenn er besser funktionierte.
e. Warum gibt es bei uns kein PHC?
Objektiv und aus Patientensicht ist es unverständlich, warum es bei uns kein PHC gibt – das hat aber wohl historische Gründe. Wesentlich dabei dürfte gewesen sein, dass PHC als Instrument gedacht war, um die Effizienz der Gesamt-versorgung zu erhöhen. Bis heute werden Studien durchgeführt, die zeigen wollen, mit welchem Modell man Inanspruch-nahmen der Sekundärversorgung (SHC; ambulante fachärztliche Versorgung) und der Tertiärversorgung (THC; stationäre fachärztliche Versorgung) vermeiden kann. Womit alles bereits klar ist: Anders als in anderen Länder kämpfen wegen fehlender Gesamtsteuerung die Anbieter des SHC (v.a. Kassenfachärzte) bzw. THC (Spitäler) um ihre Existenz – und das sehr erfolgreich.
Da das ASVG nie als ein ernstzunehmendes Steuerungsgesetz erarbeitet wurde, sondern eher als eine Art Geldverteilungsinstrument, wurden die Kassen nie zu „Versorgern“, sondern blieben Verwalter. Andererseits wurden sie immer mehr zu (politisch durchdrungenen) Systemanbietern („Kassensystem“).
Als Systemanbieter sind Kassen jedoch nicht geeignet, weil sie nicht für den ganzen Bereich des Gesundheitswesens – von der Primär-Prävention bis zur Hospizversorgung – zuständig sind, wie etwa die französische Sozialversicherung. Andererseits sind sie eben als Versorger nicht geeignet, weil sie in der verpflichtenden Verhandlungssituation mit den Ärztekammern (den Vertretern der „Behandlungsebene“) stecken – also dort praktisch weder bedarfsorientiert planen können, noch Anreizsysteme so setzen können, dass Ziele erreicht werden könnten. Ganz abgesehen davon, dass die Kassen ja keine versorgungs-wissenschaftlich vernünftigen Ziele entwickeln oder gar festsetzen können.
Das Ziel der Versorgungsforschung, Wege zu finden, die Versorgung so wohnortnah wie möglich zu erbringen, konnte also nie Teil des Selbstbildes der Kassen werden, denn die Verhandlungen mit der Ärztekammer funktionierten im Grunde so, dass die Kassen eine Prognose abgaben, wie viel Geld im nächsten Jahr MEHR zur Verfügung steht. Dieser Betrag wurde dann zuerst auf die einzelnen Fächer aufgeteilt und dann anhand des historischen Honorarkatalogs aufgeschlüsselt. Und je nachdem, welche Arztgruppe in der Ärztekammer gerade die „Macht“ hatte, wurden diese in den Verhandlungen besser bedient. Einmal waren es die Hausärzte, dann wieder einzelne Fachärzte. Logik findet man hier nicht.
Das geschah und geschieht seit 1955 jährlich für mehr als 20 Krankenkassen in neun Bundesländern anhand von heute „nur mehr“ 14 Honorarkatalogen, die jeweils unterteilt sind in 15 bis 20 Sonder-fächer. Es ist also eine sehr komplizierte, und wegen der begrenzten Ressourcen auch eine komplexe Situation, die hier jährlich hunderte Male stattfand und stattfindet. Eine Bedarfsorientierung hat nie stattgefunden – und demnach konnte die Idee eines PHC, das ja versucht, Patientenpfade zu koordinieren, nie Fuß fassen.
Zudem ist die „freie Arzt-Wahl“, die hier nur vorgeschoben wurde, immer stärker als goldenes Kalb der Gesundheitspolitik stilisiert worden – etwas, dass gar nicht in das das Konzept der primären (PHC), sekundären (SHC) und tertiären (THC) Versorgung passt. Der freie und unkontrollierte Zugang auf allen Versorgungsebenen gilt nirgends als erstrebenswert – da ein Patient kein Studium hat, kann er nicht richtig ent-scheiden, welchen Spezialisten er braucht. Je mehr Patienten mit Problemen, die eigentlich durch ein PHC gelöst werden sollten, zu einem Spezialisten des SHC kommen, desto mehr wird diese Ebene auch Leistungen des PHC erbringen müssen – wofür sie aber eigentlich nicht geeignet ist. Ein Patient mit Brust-schmerzen, der zu einem Neurologen geht, wird tendenziell ein neurologisches Problem haben, ginge derselbe Patient jedoch zum Orthopäden, wäre das Problem orthopädisch, beim Internisten internistisch und so weiter. Und in Wirklichkeit war es ein Schluckauf, den der Hausarzt schon seit Jahren kennt und mit kaltem Wasser behandelt. Patienten werden im SHC durch den behandelnden Arzt auf eine fachärztliche Schiene gesetzt, die objektiv nicht stimmen muss. Und sehr viele, vor allem psychosomatische Gesundheitsprobleme, werden wegen des stark biologisch orientierten Krankheitsmodells (PHC verwendet ein Bio-Psycho-Soziales Krankheitsmodell) oft sehr lange „falsch“ behandelt. Durch die fehlende klare Abgrenzung des PHC vom SHC und den völlig ungesteuerten Zugang kommt es also sehr oft dazu, dass Patienten nicht zu richtigen Zeit beim richtigen Arzt landen, wodurch natürlich auch keine gute Behandlung stattfinden kann. Ein Nebeneinander von Über- und Unter-therapie ist die Folge – von der jedoch sehr viele profitieren.
Endgültig begraben war die Idee des PHC in Österreich spätestens 1997. Seitdem zahlen Kassen nur mehr eine leistungs-unabhängige Pauschale an die Spitäler, sowohl für die Ambulanzen als auch die stationäre Versorgung (grosso modo einen Prozentsatz der Kasseneinnahmen – was Reformen sehr schwierig macht). Vor 1997 zahlten die Kassen für jeden ambulanten Fall eine Ambulanzgebühr, und für jeden Spitalstag einen Tagsatz. Diese Sätze waren zwar damals bereits nicht mehr kostendeckend, aber sie stellten ein Anreizsystem dar, um zu überlegen, wie Patienten möglichst ambulant vor stationär, wohnortnah (durch Vertrags-ärzte) statt wohnortfern (Spitalsambulanzen) versorgt werden können – das fiel danach weg, mit der Folge, dass sowohl die Zahl der Ambulanzfälle als auch der stationären Fälle massiv anstieg. Die kurzzeitig 2001 eingeführte Ambulanz-gebühr hat daran nichts ändern können. Verschlimmert wurde das Problem 2005 durch die e-card, die den Zugang zu Fachärzten weiter erleichterte: War die Krankenscheingebühr bis dahin nur im Falle einer Überweisung durch den Hausarzt weggefallen, so muss nunmehr ein Facharzt-Krankenschein gar nicht mehr ausgestellt werden – womit also auch die Krankenscheingebühr von vornherein wegfällt.
Damit wurden dermaßen viele und kaum beherrschbare Anreizsysteme geschaffen, dass die Lenkung der Patienten praktisch nicht mehr möglich ist. Die Folge dieser fehlenden Strategie, Patienten zur richtigen Zeit zum richtigen Arzt zu lenken, führt zu einer Fülle von eigeninteressen-gesteuerten Subsystemen. Es kommt zu einer Art Konkurrenz um Patienten – allerdings eben nicht um diese zu heilen, sondern durch die „eigene“ Institution zu schleusen, und an der Weiterleitung zu verdienen. Dahinter steht keine böse Absicht der GDA, sondern dies stellt schlicht die logische Reaktion auf die vorhandenen Anreizsysteme dar.
Verglichen mit den USA, die ja ebenfalls über kein gut funktionierendes PHC verfügen, aber durch Marktdruck eine Überinanspruchnahme behindern, kommt es dann zu erstaunlichen Phänomenen: Österreicher gehen 60% häufiger zu einem Arzt und erhalten dabei doppelt so viele Behandlungen. Dabei frequentieren sie dreimal häufiger einen Hausarzt, zweimal häufiger einen niedergelassenen Facharzt, 2,3-mal häufiger eine Spitalambulanz und werden gleich 4,4-mal häufiger stationär behandelt.
Das ist umso erstaunlicher, weil eben unsere finanziellen Ressourcen deutlich geringer sind, wir damit aber deutlich mehr Leistungen finanzieren – womit eigentlich festgehalten werden kann, dass Österreich sich in einem desaströsen „Preis-Kampf“ befindet, den es eigentlich nicht geben sollte. Unsere Ärzte verdienen also eher durch Masse denn durch Qualität. Durch die Fragmentierung ist es jedoch kaum mehr möglich, über die Interessen-gruppen hinweg eine Strukturierung der Versorgung (wie sie ein starkes PHC ermöglichen würde) zu erzeugen, die eigentlich eine Win-Win-Situation herstellen könnte.
PHC ist daher bei uns schlicht nicht gewollt. So hat der Kurienobmann Dr. Johannes Steinhart in einem Interview mit der kammereigenen Österreichischen Ärztezeitung (ÖÄZ 11 – 10.06.2014) bezweifelt, dass ein Modell aus den 1970ern, gemacht für die „Finnische Tundra“ überhaupt noch unserer Zeit entspricht.
(2) Welche Organisationsformen gibt es in der ambulanten Versorgung?
Das Fehlen eine gesamthaften Strategie und viele politische Streitereien, die seit 1955 existieren (etwa die Ambulatoriums-frage) haben dazu geführt, dass sich mehrere ambulante Versorgungsschienen praktisch unabhängig voneinander ent-wickelt haben.
Kassenärzte – Wahlärzte – Spitalsambulanzen – Kasseneigene Ambulatorien – Selbständige Ambulatorien – Privatärzte
Jede dieser Schienen wird anders reguliert (kaum gesteuert).
a. Kassenärzte:
Wo welcher Arzt eine Kassenordination eröffnen darf, ist Sache der Verhandlungen zwischen einer Krankenkasse und der zuständigen Ärztekammer: Dabei sind die Gebietskrankenkassen jedenfalls Sache der Landesärztekammern, ebenso die Krankenfürsorgeanstalten in den jeweiligen Städten. Bei den Betriebs-krankenkassen ist das nicht so und auch nicht leicht nachzuvollziehen, vermutlich wird ein Teil durch die Österreichische Ärztekammer, ein Teil durch Landesärzte-kammern verhandelt. Bei den bundesweit agierenden Krankenkassen, wie etwa der SVA, verhandelt die Österreichische Ärztekammer. Das Verhandlungsergebnis wird in Anhängen zum Gesamtvertrag samt Stellenplan jedes Jahr veröffentlicht.
Anders ausgedrückt, es ist in Österreich nicht möglich, sich einfach als Kassenarzt niederzulassen und eine Nachfrage zu bedienen. Wer was arbeitet ist vielmehr abhängig davon, dass eine Kammer (Pflichtmitgliedschaft für Ärzte) mit einer Kasse (Pflichtmitgliedschaft für Bürger) eine Planstelle vorsieht. In Deutschland, das ja auch sehr viele Krankenkassen hat, war es im Gegensatz dazu jedem Arzt möglich, sich überall niederzulassen, weil die Kassen einen Kontrahierungszwang hatten, also jedem Arzt einen Kassen-vertrag geben mussten.
Die Kassenplanstellen werden seit der Einführung taxativ im Stellenplan aufgezählt. Und da Dinge, die verhandelt wurden nur sehr schwer wegverhandelt werden können, hat es seither keine großen Änderungen gegeben. Dass bis heute Ballungszentren besser versorgt sind als periphere Regionen hängt damit zusammen, dass 1956 einfach die vorhandenen Kassenordinationen im Stellenplan (Teil des Gesamtvertrages zwischen Ärztekammern und Kranken-kassen) eingetragen wurden – und weil sich Ärzte nach dem Krieg hauptsächlich in Ballungszentren niedergelassen haben, besteht bis heute ein Ungleichgewicht.
Abb. 21
Zwar sieht das ASVG laut § 342. (1) Abs. 1 vor, dass in der Regel die Auswahl zwischen mindestens zwei in angemessener Zeit erreichbaren Vertragsärzten oder einem Vertragsarzt und einer Vertrags-Gruppenpraxis den Versicherten zur Verfügung stehen soll – alleine, das Gesetz wurde nie umgesetzt. Und so verwundert es nicht, dass die Verteilung der Ärzte sehr inhomogen ist. Eine ernstzunehmende, versorgungswissenschaftlich gestützte Bedarfsorientierung hat nie stattgefunden.
Interessanterweise genießen die Kassenärzte durch diesen Kassenstellenplan einen Konkurrenzschutz. Weder darf gegen ihren Willen im zugeordneten Einzugsgebiet eine weitere Kassenstelle eröffnet, noch ein Ambulatorium errichtet werden. Dieser Konkurrenzschutz endet allerdings dort, wo Kassen quasi ex cathedra festlegen, dass sie ein eigenes Ambulatorium brauchen, oder Länder meinen, eine Spitalsambulanz verbessere die Versorgung. Der Kassenstellenplan ist heutzutage also nur ein sehr eingeschränkter Konkurrenzschutz.
Honoriert werden die Ärzte nach Honorarkatalogen, die ebenfalls der Verhandlung der entsprechenden Krankenkasse und der zugehörigen Ärztekammer unterliegen. Das zur Verfügung stehende Geld wird anhand von heute „nur mehr“ 14 Honorarkatalogen verteilt, die jeweils unterteilt sind in 15 – 20 Sonderfächer. Die Honorarpositionen sind praktisch allesamt nicht so definiert, dass dahinter eine betriebswirtschaftliche Kalkulation möglich wäre, also beispielsweise, wie hoch der Anteil an welchen Sachkosten ist, wie hoch die Personalkosten, von der Administration bis zur Befundung. Ja, in den Katalogen wird noch nicht einmal eine einheitliche Terminologie verwendet. Es geht bei diesen Positionen nur darum, das vorhandene Geld durch die Monopolverhandlungspartner auf die verschiedenen Arztgruppen (Fachärzte und Allgemein-mediziner) aufzuteilen. Eine Bedarfs-orientierung oder eine Steuerung von Patientenströmen ist nicht angedacht. Die Folge davon sind völlig uneinheitliche Tarife (KEINE Preise) für die „gleiche“ Leistung, die natürlich ihre Anreizwirkungen erzielen:
Nehmen wir das EKG mit 12 Ableitungen (I, II, III, aVR, aVL, aVF, V1-V6) als Beispiel. Mehr als diese Überschrift findet man meist nicht, oft fehlen sogar die in der Klammer dargestellten Spezifizierungen, die jedoch jedem Arzt klar sind.
Für die Kalkulation wichtige Angaben fehlen gänzlich: vom Raumbedarf, über die Untersuchungsliege zum EKG-Gerät und die Verbrauchsmaterialien, wie Gel, Einwegrasierer und Papierauflagen für die Untersuchungsliege, bis hin zum Zeitbedarf für Administration und Behandlung. Angegeben wird eben nur ein Geldbetrag für eine Überschrift.
Allerdings findet man dafür bei einigen Honorarkatalogen Festlegungen über die Qualifikation des Arztes und die Form der Dokumentation und Archivierung, aller-dings ohne zu verraten, was das kostet. Hier ein Beispiel der StGKK.
Abb. 22
Ob solche extra ausgewiesenen Forderungen darauf hindeuten, dass sie überall gelten oder wirklich nur bei der StGKK, ist unbekannt. Spannend in dem Zusammenhang jedoch, dass es gerade die StGKK ist, die solche Bestimmung erlässt, da sie die Kasse ist, die das geringste Honorar für diese Leistung ausbezahlt, wie man an den Tarifen sieht
Abb. 23
Bedenken wir also, dass ein Hausarzt ein EKG am Krankenbett, also bei einem Hausbesuch v.a. bei alten Menschen schreiben sollte, dann stellen wir fest, dass dies bei einem NÖGKK-Versicherten zu einem Umsatz von etwa 53€, bei einem StGKK-Patienten zu 13,44€ führt. Das heißt jetzt nicht, dass der Hausarzt in der Steiermark weniger Umsatz macht, weil eben andere Honorarpositionen durchaus deutlich höher ausfallen können. Es zeigt aber, dass eben die Leistung „EKG mit 12 Ableitungen ( I, II, III, aVR, aVL, aVF, V1-V6)“ unterschiedlich definiert sein muss – obwohl diese Definition nirgends zu finden ist, weil sie über Jahrzehnte mündlich während der Verhandlungen tradiert wurde.
Die Darstellung bis zur teilweise vierten Kommastelle ist übrigens die Folge der sehr komplizierten Verhandlungen, in denen manche Leistungen bepunktet sind und die Verhandlungen nur über den Punktewert geführt werden, der eben dann auf bis zu vier Kommastellen ausge-wiesen wird.
Wie wenig der Bedarf in den Honorar-katalogen mitgedacht wird, zeigt das Beispiel Langzeit(24h)-EKG:
Ein Langzeit(24h)-EKG dient dazu, Herz-rhythmusstörungen bei Patienten mit einer bekannten Herzerkrankung oder mit Symptomen, die durch Rhythmus-störungen verursacht sein könnten, zu diagnostizieren. Es sollte also so etwas wie eine epidemiologisch hergeleitete Zahl an wahrscheinlich nötigen Untersuchun-gen pro Einwohner geben.
Die Leistung ist Fachärzten der inneren Medizin vorbehalten. Die StGKK bezahlt dafür 43,18€, aber nur in 20% der Behandlungsfälle – daher meint die StGKK, dass pro 100 Einwohner nicht mehr 20 Langzeit-EKGs nötig sind, um sicherzustellen, dass jedem, der es braucht, eine entsprechende Diagnostik zukommen kann. Rein statistisch kommen auf einen Vertrags-Internisten in der Steiermark etwa 15.000 Einwohner.
Die NÖGKK bezahlt hingegen 87,1572€, allerdings nur in maximal 5% der Fälle – daher meint die NÖGKK, dass pro 100 Einwohner nicht mehr fünf Langzeit-EKGs ausreichen, um sicherzustellen, dass jedem, der es braucht, eine ent-sprechende Diagnostik zukommen kann. In NÖ kommen statistisch auf einen Vertrags-Internisten etwa 26.500 Einwohner.
Die Honorare liegen also über 100% auseinander, was als solches schon völlig unterschiedliche Versorgungssituationen anreizen würde. Die hochkomplexe Situation wird weiter irritiert, indem die Positionen unterschiedlichen Deckelungen unterworfen werden, die keinesfalls am Bedarf orientiert sind, sondern wohl einer eigenartigen Zahlenmystik der „runden“ Zahlen (5 – 10 – 15 – 20 etc.) folgen.
In einer sehr groben Rechnung werden daher in NÖ die Internisten, weil sie ein größeres Einzugsgebiet haben, und weil das Doppelte bezahlt wird, aber eben nur in 5% verrechnet werden darf, in etwa gleich viel mit dem 24 Stunden-EKG umsetzen können, wie die steirischen Kollegen, auch wenn in NÖ weniger als die Hälfte der Patienten untersucht werden muss als in der Steiermark, also auch deutlich weniger für den Umsatz gear-beitet werden muss.
Aber was verleitet die steirischen Ver-sorgungsverantwortlichen dazu, Anreize zu setzen, das Langzeit-EKG häufiger anzuwenden, oder welche Annahmen führen die niederösterreichischen Versorgungsverantwortlichen dazu, die Zahl der untersuchten Patienten gering zu halten? Es ist nicht unbegründet anzunehmen, dass es genau diese Umsatzgedanken sind, die zu diesen völlig unterschiedlichen Honoraren und Deckelungen geführt haben, anstatt patientenorientierter, versorgungs-wissenschaftlicher Überlegungen.
Liegen dermaßen merkwürdige Situa-tionen vor, die in den 14 Honorarkatalogen beinah systematisch sind, stellt sich versorgungswissenschaftlich natürlich die Frage: Führt dieses Honorarsystem (inklusive der Deckelung) in einem Bundesland zur Unterversorgung, oder im anderen zur Überversorgung? – Klar ist, dass die ambulante Versorgungsituation in den Bundesländern völlig unterschiedlich sein wird, da es neben den unterschiedlichen Umsätzen pro Leistung auch unterschiedliche Deckelungen und Degressionsmodelle gibt. Allesamt haben sie Auswirkung auf die Versorgungs-situation, auch wenn diese nicht evaluiert wurde.
Aber – und das ist ja der Schluss aus dem Katalogwahnsinn – vielleicht sind beide gerade dargestellten Bundesländer richtig versorgt und wir wissen es einfach nicht. Und sie sind deswegen richtig versorgt, weil eben die Einkommenssituation der Kassenärzte situationselastisch gelöst, also ausgemauschelt wird. Und solange niemand genau schaut oder sogar wegschaut, funktioniert alles bestens.
Wenn jedoch dann Informationen entstünden, die zeigen, dass etwa die Versorgung gerade chronisch Kranker schlecht funktioniert, dann ist es praktisch nicht möglich herauszufinden, woran das liegt, oder wie man es verbessern könnte, da eben die Anreize völlig ziellos gesetzt werden. Lösen könnte man das nur, wenn die Kataloge einheitlich wären – doch die Einführung eines solchen Katalogs würde genau die Versorgungsschwächen trans-parent gestalten, die aktuell nicht bekannt sind. Und weil niemand an irgendetwas schuld sein will, ist es politisch besser, alles so zu belassen wie es ist, und in eventu einzelne Ärzte zu diskeditieren.
Neben diesen völlig unklaren Steuerungsmechanismen kommt es jedoch zu einer weiteren komplexitätstreibenden Situation, der Quersubventionierung zwischen den Kassen:
Natürlich erhalten Patienten im überwiegenden Fall auch dann ein EKG, wenn es für den Kassenarzt ein Verlustgeschäft ist. Dass die Ordination dabei nicht Konkurs geht, hängt maßgeblich damit zusammen, dass es Patienten gibt, die auf Grund ihrer Krankenkassen einen sehr hohen Deckungsbeitrag liefern (etwa die BVA, die nicht nur sehr hohe Honorare auszahlt, sondern deren Patienten auf Grund der durchschnittlich viel höheren Bildung schneller behandelt werden können). Dieser wird dazu verwendet, „defizitäre“ Patienten mitzufinanzieren. Diese Quer-subventionierung von Patienten der einen durch Patienten der anderen Kasse führte in dieser unübersichtlichen Situation dazu, dass sich jeder einzelne Kassenarzt an „seinen“ Kassen-Mix angepasst hat. Jeder wird danach trachten, Patienten der „kleinen Kassen“ (das sind in der Regel eben jene, die gut bezahlen) stärker an sich zu ziehen und tendenziell GKK-Patienten so rasch wie möglich durchzuschleusen. Dort, wo es möglich ist werden diese Patienten zunehmend in die Ambulanzen verdrängt.
Und damit der Komplexität nicht weniger wird, werden immer mehr „gute“ Patienten von Wahlärzten abgeworben und irritieren dadurch das ohnehin schlecht funktionierende finanzielle Anreizsystem der Krankenkassen noch mehr. Und nachdem jeder Kassenarzt selbst entscheiden darf, welche Leistungen er aus dem Katalog erbringt (es gibt also keine Verpflichtung), weiß praktisch niemand mehr, was wo wie passiert.
b. Wahlärzte:
Wahlärzte sind Ärzte, die bis zu zwei Ordinationen völlig unabhängig vom Stellenplan der Krankenkassen eröffnen, dort jene Leistungen anbieten, die sie wollen, dafür frei Preise festlegen können, jedoch verpflichtet sind, den Patienten eine Rechnung auszustellen, die sich an die Terminologie des Leistungskataloges jener Pflichtversicherung hält, der der Patient angehört. Diese Rechnung muss der Patient bar begleichen, kann diese aber dann bei seiner Pflichtversicherung einreichen. Er erhält dann bis zu 80% (wegen der Deckelungs- und Regressions-regeln kann der Prozentsatz niedriger ausfallen) jenes Betrages erstattet, den ein Kassenarzt für die gleiche Leistung erhielte.
Nehmen wir an, ein Wahlarzt verlangt für ein EKG 50€ (wie oben beschrieben), dann erhält ein BVA-Patient etwa 31€, ein StGKK-Patient 11€ zurück. Wie bereits oben erwähnt, ziehen also die Wahlärzte v.a. Patienten der „kleinen Kassen“ stärker an, weil ihre Ersätze höher sind.
Da es keinerlei Planungsvorschriften gibt, stehen Wahlärzte in Konkurrenz zu allen Anbietern und genießen den geringsten rechtlichen und politischen Schutz – sie sind also praktisch echte Unternehmer auf einem regulierten Markt und können, anders als etwa kasseneigene Ambulatorien oder Spitäler, nicht mit einer Defizitdeckung durch die öffentliche Hand rechnen.
Wahlärzte gibt es NUR in Österreich, und das hat keinen rationalen Grund, sondern einen handfesten machtpolitischen.
Im Rahmen der EU-Beitrittsverhandlungen wurde seitens der EU festgestellt, dass wir zu viele Pflicht-Krankenkassen haben, die das Monopolrecht besitzen festzulegen, was eine ausreichende medizinische Versorgung für ihre Pflicht-Versicherten ist, und zur Deckung dieses festgelegten Bedarfs exklusiv mit der Ärztekammer verhandeln, wie denn dieser zu decken sei. Das Verhandlungsergebnis wird in Anhängen zum Gesamtvertrag samt Stellenplan jedes Jahr veröffentlicht.
Anders ausgedrückt, es ist in Österreich nicht möglich, sich einfach als Kassenarzt niederzulassen und eine Nachfrage zu bedienen, sondern wer was arbeitet ist abhängig davon, dass die Kammer (Pflichtmitgliedschaft für Ärzte) mit den Kassen (Pflichtmitgliedschaft für Bürger) eine Planstelle vorsieht. In Deutschland, das ja auch sehr viele Krankenkassen hat, und zum Zeitpunkt unseres EU-Beitritts ebenfalls noch ein Pflichtversicherungs-system hatte, war es im Gegensatz dazu jedem Arzt möglich, sich überall niederzu-lassen, weil die Kassen einen Kontra-hierungszwang hatten, also jedem Arzt einen Kassenvertrag geben mussten. Der fiel erst, als vom Pfichtversicherungs-system ins Versicherungspflicht-System gewechselt wurde, seither wird darauf geachtet, dass Stellen in überversorgten Regionen ab- und in unterversorgten aufgebaut werden.
Unser System, das weder Patienten noch Ärzten „(Wahl-)Freiheit“ gibt (auch wenn das immer wieder behauptet wird, denn in den meisten Regionen Österreichs ist die Freiheit einfach durch das Angebot eingeschränkt) passte nicht ins liberale EU-Bild, daher sollten wir entweder die 21 Kassen zusammenlegen (max. neun, also pro Bundesland eine), oder aber die Wahlfreiheit bei den Kassen zulassen (also die Pflichtversicherung abschaffen), oder aber das Kassenplanstellenwesen liberalisieren.
Dieses Ansinnen hat Chaos ausgelöst, schließlich darf sich in diesem Bereich nichts ändern. Am österreichischen Pflicht-Pflicht-System, das allen Bürokraten ein konkurrenzloses Leben ermöglicht zu rütteln, kam nicht in Frage – eine Lösung musste gefunden werden.
In der Folge hat man dann die EU überzeugt, dass unser System ja gar nicht so vermonopolisiert und verpflichtend ist, weil ja die Wahlfreiheit durch Wahlärzte garantiert sei.
Dank des Wahlarztsystems können Patienten sich die Ärzte unabhängig des Stellenplans aussuchen, und Ärzte ohne Kassenvertrag überall niederlassen. Wahlärzte gab es zwar schon seit Einführung des ASVG 1956, allerdings eben immer nur als Randphänomen (ihre Rolle war auf Leistungen außerhalb des öffentlichen Systems ausgelegt – anfangs durchaus mit Schulmedizin, da die Kassen sehr restriktiv mit der Erstattung moderner Medikamente waren, später dann zuneh-mend für komplementärmedizinische Leistungen, die nicht erstattet wurden). Auf sie wurde nun zurückgegriffen. Damit gab sich die EU vorerst zufrieden.
Das Problem mit den Wahlärzten war jedoch, dass sie, sollten die Kassen ihre gesetzliche Verpflichtung wahrnehmen, kaum einen Markt gehabt hätten. Das Gesetz sieht ja vor, dass jedem Versicherten wenigsten zwei Kassenärzte (und zwar für jede der 21 Krankenkassen und für jede Facharztrichtung) in akzep-tabler Entfernung zur Verfügung stehen muss. Gäbe es tatsächlich so viele niedergelassene Kassenärzte, hätten Wahlärzte keine Chance gehabt, und die EU wäre wohl früher oder später der Meinung gewesen, die Pflichtsysteme müssten reformiert werden.
Wie also schafft man den für die EU dringend nötigen „Markt“ für Wahlärzte? Nun, die Folge war, dass die Kassen-stellen konsequent verringert wurden (d.h. statt mit dem demographischen Bedarf mitzuwachsen, blieb die Zahl der Kassenstellen gleich), ohne jedoch zuzugeben, dass es dabei zu einer Unterversorgung gekommen ist – einmal ganz abgesehen davon, dass dem gesetzlichen Auftrag von zwei Kassenärzten in der Nähe ohnehin nie entsprochen wurde.
Abb. 24
Damit waren die einzigen berufsausübenden Ärzte, die seit dem EU-Beitritt nicht mehr wurden, die Vertragsärzte. Und es ist ganz klar, dass in der Folge Wahlärzte immer häufiger neben den zugedachten Aufgaben, nämlich die Nachfrage für nicht durch das System gedeckte Leistungen zu decken, auch für die öffentliche Versorgung wichtig wurden. Und dass sie das taten, kann man auch daran erkennen, dass sich die Zahl der Wahlärzte seit Mitte der 1990er mehr als verdreifacht hat und heute deutlich über 10.000 (inkl. Zahnärzten und neben-beruflicher Ordinationen spitalsangestellter Ärzte) liegen dürfte (öffentliche Statistiken werden dazu nicht geführt – die Zahlen werden mit Jahren Verspätung in Ärztebedarfsstudien der GÖG/OBIG auftauchen). Außerdem gab 2012 etwa ein Drittel der Österreicher an, im vergangenen Jahr einen Wahlarzt aufgesucht zu haben – bedenkt man, dass nur etwa drei Viertel der Österreicher mindestens einmal pro Jahr zum Arzt gehen, und weiter, dass viele diese Besuche der Krankschreibung oder Rezeptverlängerung dienen, ist davon auszugehen, dass ein Großteil der Patienten bereits regelmäßig einen Wahlarzt aufsucht – und meist aus dem Grund, rasch einen Termin zu kriegen.
Eine Unterversorgung, die durch Wahlärzte gedeckt wird, ist aber gesetzlich nicht vorgesehen. Mehr noch, sollten diese tatsächlich und öffentlich anerkannt einen wesentlichen Teil der Versorgung übernehmen, würde das klar bedeuten, dass es zu wenige Vertragsärzte gäbe.
Um diese Feststellung zu verhindern, wurde daher darauf geachtet, die Versorgungswirksamkeit der Wahlärzte nicht zu erheben. Mehr noch, in den offiziellen Bedarfsprüfungen wurden Wahlärzte, um deren Bedeutungslosigkeit für das öffentliche Versorgungssystem „beweisen“ zu können, willkürlich mit etwa 5% der Versorgungswirksamkeit ange-setzt, die ein Kassenarzt für das öffentliche System erbringt. Das bedeutet, dass es 20 Wahlärzte bräuchte, um die Arbeit eines Kassenarztes zu erbringen. Später (2012) wurde dieser Wert dann auf 8%, und für einige Fachärzte sogar auf 17% erhöht – willkürlich, denn valide Zahlen über die reale Versorgungs-wirksamkeit gibt es nicht und darf es natürlich auch nicht geben! Offiziell versorgten die 7.000 bis 8.000 niedergelassenen Ärzte (ohne Zahnärzte), die 2010 keinen Kassenvertag hatten nur so viele Patienten, wie dies durch ganze 411,6 Kassenärzte hätte abgearbeitet werden können (bei den Zahnärzten wäre das Verhältnis ca. 1.000 zu 176,8).
Es ist anzunehmen, dass dies in der Realität anders war und ist, da die Zahl der Kassenärzte absolut und relativ sinkt und die Arbeitsbelastung der Kassenärzte wegen der demographischen Entwicklung (Alterung und damit höhere Morbidität) zudem steigen muss. Eine Verdrängung in den deutlich patientenorientierteren Wahl-arztsektor ist also logisch. Unlogisch wäre es anzunehmen, dass tausende Wahlärzte arbeitslos und untätig in der Ärzteliste als berufsausübende Ärzte geführt werden und diese Zahl immer weiter steigt, ohne dass dies bekannt würde.
Nichtsdestotrotz rechnet das offizielle Österreich 2010 mit 411,6 versorgungsrelevanten Wahlärzten und 176,8 Wahlzahnärzten österreichweit. Bedenkt man, dass in OÖ alleine etwa 700 haupt-berufliche Wahlärzte gemeldet sind, stellt sich schon die Frage, was die Rechnung aussagen soll.
Abb. 25
c. Spitalsambulanzen:
Bis ins Jahr 2012 waren Spitalsambulanzen eigentlich nicht dazu da, reguläre ambulante Versorgung anzubieten. Gesetzlich (KAKuG § 26. (1)) galt (im Wesentlichen seit den frühen 1970ern, wie meine Recherche ergab), dass Akut-spitäler für Patienten, die einer Aufnahme in Anstaltspflege nicht bedürfen, notwendige Vorhaltungen für die ambulante Versorgung treffen müssen:
Die Ambulanzen waren also nicht dazu gedacht, eine fachärztliche, oder gar allgemeinmedizinische Versorgungs-schiene darzustellen.
Nichtsdestotrotz ist die Zahl an ambulanten Patienten seit 2000 von 2,9 Mio. auf 5,7 Mio. gestiegen (geht man davon aus, dass jeder stationäre Patient „im Interesse des Behandelten“ in derselben Krankenanstalt ambulant weiterversorgt wurde und ziehen daher von der Zahl der ambulanten Patienten die Zahl der stationären ab – ein etwas arbiträrer Weg, aber mangels besserer Aufzeichnungen ist diese Zahl nicht anders abzuschätzen). Jeder Patient wird etwa zweimal gesehen, womit knapp 13 Mio. ambulante (Fach)Arzt-Patienten-Kontakte stattgefunden haben. Zum Vergleich werden aktuell durch Kassen-fachärzte etwa 28 Mio. e-Card-Kontakte (inkl. etwaiger Rezeptverlängerungen etc.) gezählt, womit die fachärztliche Versor-gung etwa zu einem Drittel durch Spitals-ambulanzen, und zu zwei Dritteln durch Kassenfachärzte erfolgt.
Die Honorare der Kassenfachärzte betragen in etwa 1,4 Mrd. €, die Kosten der Spitalsambulanzen etwa 1,9 Mrd. € (Basis 2013) – die fachärztliche ambulante Versorgung kostet daher über 3 Mrd. €. Man kann aus den Kostenverhältnissen herleiten, dass Spitalsambulanzen teuer sind, oder aber, dass im niedergelassenen Bereich durch das Kassensystem mittlerweile viele Kassen-Fachärzte an Infrastruktur und Ausstattung sparen und diese den Spitälern überlassen – derartige Rückschlüsse sind mangels Daten nicht gesichert zu ziehen, wohl aber zu vermuten.
Allerdings müssen eben bei weitem nicht alle der in Spitalsambulanzen behandelten 5,7 Mio. Patienten durch einen Facharzt behandelt werden, jedoch stellen Spitäler theoretisch eine rein fachärztliche Versor-gungsstruktur dar. Und da Allgemein-medizin (AM) kein eigenes Fach ist, und so auch keine Abteilungen für AM bestehen können, wurden dem Bedarf entsprechend zunehmend interdisziplinäre Notfallambu-lanzen eingerichtet, die auch AM beschäftigen. Diese organisatorisch sinn-vollen Maßnahmen waren jedoch rechtlich nicht klar abgesichert. Das führte dazu, dass 2012 im §6 (4) und (5) des KAKuG, der die Anstaltsordnung regelt, eine „Zentrale Aufnahme- und Erstversorgungs-einheit“ und eine „Ambulante Erstver-sorgungseinheit als interdisziplinäre Struktur“ zugelassen wurden. Damit war jedoch eine völlig neue, und auch allgemeinmedizinisch versorgungswirk-same Einrichtung zugelassen. Damit entstand in den ohnehin schon unübersichtlichen Strukturen eine weitere Versorgungsschiene.
Finanziert werden die Spitalsambulanzen aus zwei Töpfen: dem Pauschalbeitrag der Kassen und der Defizitdeckung durch die Spitalsträger.
Auf Basis der Ausgaben für die Ambulanzversorgung aus dem Jahr 1995 (für jeden ambulant behandelten Patienten musste bis dahin durch die Krankenkassen eine Ambulanzgebühr bezahlt werden, was einer Patientenzahl-Ausweitung entgegen-stand, da diese Zahlungen ja von der Honorarsumme der niedergelassenen Ärzte abgezogen wurden) wurde für jedes einzelne Spital eine Pauschale errechnet, die das Spital zukünftig für die Spitalsambulanz erhalten soll. Diese Pauschale wurde als Prozentsatz der Einnahmen der Kassen fixiert, wodurch sich dieser Betrag auch nur durch Veränderung der Einnahmen der Kassen verändern konnte. Diese Pauschale kannte also keine Leistungskomponente. Die Länder wiederum konnten diese Einnahmen so verwalten, wie es ihnen beliebte. Einige zahlten die Pauschale direkt an die Spitäler, andere legten Kataloge fest und honorierten Leistungen, andere schlugen die Pauschale der LKF-Finanzierung zu. Am Ende ist es jedoch unerheblich, wie diese Ambulanzgelder verteilt wurden, da rasch die Zahl der Patienten in den Ambulanzen anstieg und auch die Versorgung, wegen des medizinisch-technischen Fortschritts, der zunehmend nur mehr in den Spitälern stattfand, teurer wurde, und so die Pauschale einen immer kleineren Teil der wirklich entstandenen Kosten deckte. Wegen der fehlenden Kostenträger-rechnung der Spitäler ist es nicht klar zu belegen, wie hoch die Defizite der Ambulanzen sind, der Wert dürfte jedoch bei 60% bis 80% liegen, jedoch zwischen den Spitälern erheblich schwanken (von unter 20% bis zu über 80%). Warum nicht ganz klar ist, wie hoch die Ausgaben sind, hängt damit zusammen, dass es keine zentrale Zusammenführung der Überwei-sungen der 21 Krankenkassen an die Spitäler gibt und auf der Ebene des Hauptverbands die Ausgaben für die Spitalsambulanzen in der Globalzahl „Ärztliche Hilfe und gleichgestellte Leistungen“ unaufschlüsselbar enthalten sind.
Jedenfalls ist klar, dass in unterschiedlichem Ausmaß, aber doch in jedem Spital die Ambulanzen durch den stationären Bereich quersubventioniert werden müssen – womit klar der Anreiz gesetzt wurde, Patienten stationär statt ambulant zu versorgen, auch wenn das nun seit Jahren NICHT als Ziel der Reformen definiert wurde, gegen das Prinzip „ambulant vor stationär“ verstößt und insgesamt betrachtet viel teurer kommt.
Abb. 27
d. Kasseneigene Ambulatorien
Seit 1955 gibt es einen Streit darüber, welchen Versorgungsauftrag kassen-eigene Einrichtungen haben und bereits damals haben die Ärzte gegen diese protestiert. Es bestand, nicht zu Unrecht, der Verdacht, dass diese Ambulatorien dazu dienen sollten, eine direkte Konkurrenz zu den Kassenärzten darzu-stellen.
Das Ansinnen, solche Ambulatorien einzurichten, die bis heute keiner wirklichen Bedarfsprüfung unterworfen sind, sondern willkürlich durch die Krankenkassen errichtet werden können, hat dazu geführt, dass der Stellenplan eben dermaßen rigide eingeführt wurde.
Eigentlich dürfen kasseneigene Ambulatorien nur das anbieten, was im Honorarkatalog auch durch Kassenärzte angeboten werden darf. Zusätzliche Leistungen wären ausgeschlossen, allerdings wurde eine ASVG-Änderung eingebracht, die es kasseneigenen Zahnambulatorien ab 2013 erlaubt, auch Leistungen außerhalb des Katalogs anzubieten, und zwar zum kostendeckenden Satz (also OHNE Unternehmergewinn). Hier ging es um den Zahnersatz, also die Zahnkronen-Versorgung, die bis dato eine Privat-leistung war und nur durch Zahnärzte erbracht werden konnte. Mit dem Eintritt der Ambulatorien in diesen Markt wurde eine neue Konkurrenz geschaffen, die die Marktpreise drücken sollte.
Allein die Tatsache, dass Pflicht-Kassen solche Leistung zu Selbstkosten erbringen dürfen ist bereits eine sehr bedenkliche Marktregulierung, dass aber diese Selbst-kosten praktisch nirgends errechenbar sind, führt zu Intransparenz und Willkür.
Bedenkt man, dass die Rentabilität der Ambulatorien offenbar sehr schlecht ist – allerdings erfährt man das nur, wenn öffentliche Prüfungen stattfinden, da diese Einrichtungen keine Auskunft über ihre Defizite geben müssen – ist davon auszugehen, dass es zu einer erheblichen Quersubventionierung kommen wird. In der letzten öffentlich gewordenen Überprüfung der kasseneigenen Ambulatorien können nur 28% der Zahnambulatorien und gar nur 7% der Fachambulatorien ihre Gesamtkosten durch ihre Einnahmen decken. Selbst wenn man die Infrastruktur, die jeder Kassenarzt natürlich ebenfalls durch seine Einnahmen decken muss außer Acht lässt, also im Wesentlichen nur die Personal- und Sachkosten der Verbrauchsgüter berücksichtigt, können sich diese nur 50% der Ambulatorien und nur 84% der Zahnambulatorien durch ihre Einnahmen leisten. Anders ausgedrückt: Würden Ambulatorien unter den gleichen Bedingungen arbeiten wie Kassenärzte, wären sie im überwiegenden Fall pleite.
Abb. 28: Health System Watch II/2010 : Die Überprüfung der Rentabilität von 28 Fachambulatorien sowie 81 Zahnambulatorien der Krankenversicherungsträger durch das Bundesministerium für Gesundheit (BMG) zeigte für die Jahre 2006 bis 2008 erhebliche Defizite in der Rentabilität der Einrichtungen. Im Jahre 2008 konnten nur etwa 50 Prozent der Fachambulatorien ihre Personal-, Sach- und Verpflegungskosten sowie medizinischen Kosten durch Erlöse (Leistungswerte sowie Kostenbeiträge und -ersätze) decken (Rentabilitätsstufe 1), vgl. Abbildung 8. Eine positive Rentabilität der Stufe 4, also nach Abzug der kalkulatorischen Abschreibungen (Rentabilität 2), der Kosten für die zentrale Verwaltung (Rentabilität 3) und der außerordentlichen Kosten 34 wiesen 2008 sogar nur noch zwei Fachambulatorien auf. Während sich der Anteil der Einrichtungen mit positiver Rentabilität 1 gegenüber 2006 leicht verbesserte (plus sieben Prozentpunkte), musste in Stufe 4 ein Rückgang der positiven Rentabilität festgestellt werden.
Die Einnahmen der kasseneigenen Erlöse errechnen sich wie jene der Kassenärzte auf Basis der Honorarkataloge, wobei nicht klar ist, ob es hier zu den gleichen Deckelungen kommt. Rechenschaft müssen die Ambulatorien nur gegenüber dem Ministerium, und dann auch nur auf Verlangen, geben. Ansonsten beschränkt sich die Transparenz auf die Auflistung der Leistungen in den Jahresberichten.
Der ÖSG 2012 weist die Versorgungs-wirksamkeit der in den Ambulatorien tätigen Ärzte im Jahr 2010 aus, allerdings ohne Rehabilitationsmediziner und Ärzte der technischen Fächer wie Radiologen (2008 waren das in Österreich gesamt 29 ärztliche ambulante Versorgungseinheiten ÄAVE). Und auch hier zeigt sich wieder, wie inhomogen die Situation in den einzelnen Bundesländern ist; vom Burgenland, wo praktisch keine Ambu-latorien existieren, bis zu Wien, das nicht nur in der zahnärztlichen Versorgung, sondern auch durch andere Fach-ambulatorien erhebliche „Marktanteile“ versorgt.
Die Zahl der „versorgungswirksamen Ärzte“ (ärztliche ambulante Versorgungs-einheiten ÄAVE) wurde im Übrigen durch die Zahl der Leistungen gewichtet. Wie viele Köpfe hinter den Zahlen stehen, ist unbekannt.
Abb. 29
e. Selbständige Ambulatorien
Selbständige Ambulatorien sind Krankenanstalten („Krankenanstalt in der Betriebs-form eines selbstständigen Ambulatoriums“) und damit keine Ordinationen. Der Unterschied zur Ordination besteht in der Möglichkeit, durch angestellte Ärzte mehrere Patienten gleichzeitig zu behandeln. Vor der Einführung der Gruppenpraxen war dieses parallele Behandeln der wichtigste Unterschied zwischen Krankenanstalten und Ordinationen, weswegen auch nie Gruppenpraxen entstanden sind und auch immer durch die Ärztekammer verhindert wurden.
Rechtlich fallen nämlich Ambulatorien in das Krankenanstaltenrecht und unterliegen einem gänzlich anderen Regelwerk als Ordinationen. Zudem, und das führt seit Jahrzehnten zu Streitereien, werden selbständige Ambulatorien nicht durch die Ärztekammer, sondern durch die Wirtschaftskammer vertreten. Daher bilden diese eine Parallelwelt, die stets als (Macht)Konkurrenz zum Gesamtvertrag und dem Stellenplan gesehen wurde; was auch stimmt, da beispielsweise die Leistungen und auch die Honorare nicht durch die Ärztekammer verhandelt werden, sondern durch die Wirtschaftskammer. Selbständige Ambulatorien unterliegen nicht der Bindung an den Honorarkatalog, wie es die kasseneigenen Ambulatorien tun.
Anders als die kasseneigenen Ambula-torien oder auch die Spitalsambulanzen können selbständige Ambulatorien nicht einfach errichtet werden, wenn die öffentliche Hand das will, sondern müssen einem Bedarfsprüfungsverfahren unter-zogen werden, in dem beurteilt wird, ob durch die Einrichtung eine wesentliche Verbesserung des Versorgungsangebots im avisierten Einzugsgebiet erreicht werden kann.
Beurteilt wird nach folgenden Kriterien:
1. örtliche Verhältnisse (regionale, rurale oder urbane Bevölkerungsstruktur, Besiedlungsdichte),
2. für die Versorgung bedeutsame Verkehrsverbindungen,
3. das Inanspruchnahmeverhalten und die Auslastung von bestehenden Leistungs-anbietern, die sozialversicherungs-rechtlich erstattungsfähige Leistungen erbringen, durch Patienten,
4. die durchschnittliche Belastung bestehender Leistungsanbieter gemäß Z 3 und
5. die Entwicklungstendenzen in der Medizin bzw. Zahnmedizin,
Eine Bedarfsprüfung soll u.a. verhindern, dass neue Anbieter in Konkurrenz zu bestehenden öffentlichen Anbietern treten, wobei eben alle Anbieter, also auch Kassen-Ärzte und -Ambulatorien gemeint sind. Dieser, den freien Markt regulierende Konkurrenzschutz, ist unter bestimmten Umständen EU-rechtlich möglich, nämlich dann, wenn es darum geht, die öffentliche Versorgung in einer staatlich gewünschten Qualität und Quantität zu bestimmten Kosten aufrecht zu erhalten. Abgesehen davon, dass Wettbewerb in der Gesundheitssystemforschung mittlerweile als Steuerungsinstrument akzeptiert ist, wenn es darum geht, die Qualität zu verbessern und die Kosten zu senken, und die Idee, eine mögliche angebotsinduzierte Nachfrage durch Konkurrenzschutz-bestimmungen hintan zu halten, als überholt gilt, darf nach österreichischem Recht durch eine neue Einrichtung keine bestehende öffentlich (mit)finanzierte Einrichtung in ihrer Existenz bedroht werden, da postuliert wird, dass so die Versorgung gefährdet wäre.
Eigentlich müssten für alle, aber wenigstens für die Behörden ausreichend Informationen vorliegen, wie das Inanspruchnahmeverhalten und die Auslas-tung von bestehenden Leistungsanbietern, die sozialversicherungsrechtlich erstat-tungsfähige Leistungen erbringen, aber auch über deren durchschnittliche Belastung, durch Patienten ist. Es sollten also ausreichend Informationen über die Versorgungssituation in jedem beliebigen Einzugsgebiet vorliegen, um schnell abschätzen zu können, ob durch die Einrichtung eine wesentliche Verbesserung der Versorgung eintreten würde.
Weil aber diese Informationen weder den Behörden vorliegen, noch öffentlich zugänglich sind, muss ein, für den Antragsteller kostenpflichtiges Gutachten bei der Gesundheit Österreich GmbH (GÖG) oder einem vergleichbaren Planungsinstitut eingeholt werden. Die GÖG ist in diesem Zusammenhang ein Monopolist, da nur sie Zugang zu den Daten hat, die zentral im BMG gehortet werden. Es kann daher kein vergleichbares Institut geben. Doch selbst die GÖG verfügt über keinerlei Daten zu den Punkten (3) und (4), da diese nicht wirklich existieren. Jede einzelne Krankenkasse – und in dem Zusammenhang zusätzlich auch wichtig: die PVA – hat Abrechnungs-daten, die Rückschlüsse erlaubten, aber es gibt dazu eben keinerlei zentrale Datenbank, die eine aktuell Zusammen-schau erlaubte. Es weiß daher niemand, wie das Inanspruchnahmeverhalten, die Auslastung oder die Belastung ist – und trotzdem werden diese Informationen gefordert. Ausschließlich im ÖSG werden dazu Aussagen getroffen, die jedoch definitiv immer veraltet sind, da der ÖSG auf zwei Jahre alte Daten zurückgreifen muss (aktuellere Daten stellen die SV nicht zur Verfügung) und nur höchsten alle zwei Jahre überhaupt erstellt wird (der aktuelle wurde etwa nicht erstellt, weil man die Gesundheitsreform einbauen will, womit wir wohl mindestens bis 2016 warten müssen). Nichtsdestotrotz ist das GÖG-Gutachten verbindlich.
Dass die GÖG diese Monopolstellung hat, hängt mit der EU zusammen. 1999 wollte die Fotokette Hartlauer Zahnambulatorien einrichten, scheiterte aber an der damaligen Bedarfsprüfung. Daraufhin wurde ein Rechtstreit ausgelöst, der am 10. März 2009 in einer Verurteilung Österreichs durch den EuGH endete. Österreich wurde verurteilt, die Bedarfsprüfung willkürlich zu gestalten und Antragstellern nicht jene Informationen zur Verfügung zu stellen, die es ihm ermöglichen, im Vorhinein abzuschätzen, ob es einen Bedarf gibt oder nicht.
Daraufhin wurde eben das Gesetz umgeschrieben und in der aktuellen Form fixiert. In wie fern diese neue Form der Bedarfsprüfung, unter dem Eindruck des „Hartlauer-Urteils“ bei nicht öffentlichem Vorliegen versorgungswissenschaftlich relevanter, aber gesetzlich geforderter Daten über das Inanspruchnahme-verhalten, die Auslastung und die durchschnittliche Belastung von bestehen-den Leistungsanbietern, mit EU-Recht im Einklang steht, ist sehr fraglich, da der Ausgang einer Prüfung für einen Antragteller wieder nicht im Vorhinein absehbar, intransparent und so tendenziell willkürlich ist. Allerdings benötigt es erst Recht wieder ein EuGH-Urteil, um das festzustellen, und nur wenige können es sich leisten, einen dermaßen langen Rechtsstreit durchzustehen.
In dieser intransparenten und willkürlichen Situation hat sich seither ein Dickicht an politisch gut vernetzen Strukturen gebildet und der Markt für Ambulatorien wurde unter großen Anbietern wie der VAMED, der Humanocare bzw. Humanomed, der HealthCareCompany und anderen, die Ketten bildeten, aufgeteilt.
Interessant und vermutlich eine Folge des EuGH-Urteils vom 10. März 2009 ist, dass der ÖSG v.a. bei jenen Fächern, in denen oft selbständige Ambulatorien existieren keine Daten mehr publiziert. Damit sind die aktuellsten Zahlen, die Auskunft über die Versorgungswirksamkeit der Ambulatorien geben aus dem Jahr 2008 – und damit definitiv veraltet.
Abb. 30
Damit ist völlig unklar, welche Versorgungswirksamkeit diese Ambulatorien heute haben – und da zudem hier ein gewichtiger Partner nicht, oder wenigstens nicht klar nachvollziehbar berücksichtigt wird (die PVA ist in der Rehabilitation und damit in den Ambulatorien für physikalische Medizin und Rehabilitation (PMR) ein wesentlicher Auftraggeber), ist noch nicht einmal klar, ob hier nicht eine massive Unterschätzung vorliegt.
Andererseits könnte es auch sein, dass deswegen keinerlei Daten mehr angegeben werden, weil diese gar nicht vorliegen. Bedenkt man, dass 2015 etwa 900 selbständige Ambulatorien bestehen (wie viele es 2008 gab, lässt sich nicht leicht eruieren) scheint es doch seltsam, dass 2008 gesamt nur etwa 215 Vollzeit-äquivalente gearbeitet haben sollen. Entweder ist die Zahl der Ambulatorien, in denen ja mindestens zwei Ärzte arbeiten sollten (sonst wäre ja eine Ordination einfacher umzusetzen) explodiert, oder aber es ist schlicht nicht bekannt, wie viele Ärzte dort arbeiten.
f. Privatärzte
Für die Versorgung sind diese Ärzte praktisch irrelevant, wie wenn es durch sie immer wieder erhebliche Irritation gibt, da sehr viele dieser Privatärzte auch leitende Funktionen in öffentlichen Spitälern ein-nehmen und dort möglicherweise nicht jene Management-Kapazität entfalten, die nötig wäre.
(3) Welche Folgen hat diese Zersplitterung?
a. Welche Folgen hat das auf die Versorgung?
Es gibt also mehrere, völlig unabhängig voneinander agierende ambulante Versorgungsschienen. Bedenkt man, wie viele „Player“ regional zusammenspielen, wird das eine sehr komplexe Angelegenheit.
Nehmen wir OÖ (im Grunde könnte aber jedes Bundesland genommen werden) und beginnen mit dem extramuralen Bereich:
Seitens der Kassen gibt es hier neben der OÖGKK die BVA, die SVA, die SVB, die KFA der Landesbediensteten, die KFA der Gemeindebediensteten, die BKK der VÖST und vermutlich auch die BKK der Austria Tabak. Sie verfügen über mindestens vier, wahrscheinlich jedoch eher über fünf unterschiedliche Honorar-kataloge, die ihrerseits gegliedert sind in solche für die verschiedenen Fachärzte und die für Hausärzte, mit denen sie 413 allgemeine Kassenfachärzte und 685 Kassenhausärzte (222 davon mit Hausapotheke) und 392 Kassenzahnärzte „steuern“ sollten. Dazu kommen mindestens 23 kasseneigene Ambula-torien (darunter 15 Zahnambulatorien, sechs physikalisch, ein psychologische und eine Ambulatorium für Prävention), die dem jeweiligen Honorar-katalog folgen, und 67 selbständige Ambulatorien (darunter 28 PMR, 14 Radiologie), die wenigstens teilweise eigene Verträge haben. Zudem kommen 1.440 niedergelassene Ärzte, die keinen Kassenvertrag haben. Einige werden sogenannte Wohnsitzärzte sein, die meisten davon Vertretungs-, Schul- oder Betriebsärzte. Dazu kommen „Neben-erwerbs-Wahlärzte“, die eine Ordination eher als Hobby denn als Brotberuf betreiben. Aber etwa 700 dieser Ärzte sind hauptberufliche Wahlärzte (alle Rechnungen exklusive Zahnärzte).
Und schließlich versorgen in den Ambulanzen der 18 Spitäler, die zehn verschiedenen Trägern gehören und völlig unterschiedlich finanziert sind, weil jeder Träger die Ambulanzgebührenersätze global erhält und in seinen Ambulanzen unterschiedlich hohe Defizite einfährt, etwa 450 Fachärzte Patienten an 365 Tagen im Jahr, rund um die Uhr.
Abb. 31
Keiner der Anbieter hat eine Verpflichtung, jene Leistungen, die er erbringen dürfte, auch zu erbringen. Ein niedergelassener Arzt, ob nun Kassen-, oder Wahlarzt, kann aus dem Honorarkatalog jene Leistungen anbieten, die er will. Die, die er nicht anbieten will, bietet er auch nicht an. Sollte ein Patient eine Leistung brauchen, die er, weil sie etwa finanzielle Verluste versprechen, oder aber ein hohes Risiko in sich tragen, nicht durchführen will, kann er den Patienten einfach weiterschicken. Handelt es sich um einen Hausarzt, dann etwa zu einem Facharzt. Sollte dieser ebenfalls die Leistung nicht erbringen wollen, schickt er ihn in die Ambulanz weiter. Landet der Patient in der Spitalsambulanz, kann diese entweder die Leistung erbringen, den Patienten ein weiteres Mal in die Runde schicken oder stationär aufnehmen.
Aber es gibt auch andere Fälle. Da darf ein Arzt eine Leistung für die eine Krankenkasse erbringen, bei der anderen besteht jedoch entweder ein Fächervorbehalt, oder aber die Leistung wird nicht honoriert. So kann es dann sein, dass der eine Patient in einer Ordination untersucht werden kann, der andere jedoch nicht, oder nur gegen Bargeld.
Der Klassiker dieser Diskriminierung ist die Ultraschalluntersuchung durch den Gynäkologen in Wien. Während (wenigstens) BVA, SVA und KFA der Geemeindebediensteten die Unter-suchung honorieren, ist sie bei der WGKK nur durch den Radiologen erlaubt – der Patient muss also woanders hin oder selbst bezahlen.
Oder das Langzeit-EKG, das von praktisch alle Kassen (wenn auch unterschiedlich) honoriert wird, nur bei der SVA und der SVB handelt es sich um eine Privatleistung.
Laborleistungen werden bei einigen Kassen auch beim Hausarzt honoriert (der kann also ein kleines Labor unterhalten), bei anderen nicht, womit eine Überweisung zu einem Labormediziner nötig wird.
Diese unterschiedlichen Kataloge mit ihren unterschiedlichen finanziellen Anreizen führen also dazu, dass Patienten an unterschiedlichen Stellen versorgt werden. Die einzige Stelle, an der Patienten fast sicher sein können, alles gleich zu erhalten sind die Spitalsambulanzen. Und da immer mehr Patienten dieses „Spiel“ verstehen, beginnen sie von sich aus, diese immer häufiger direkt zu frequentieren. Das parallele Agieren mit unterschiedlichen, oft divergierenden Anreizen führt dazu, dass in Österreich bei gleichzeitig hoher Inanspruchnahme ambulanter Strukturen die Zahl der stationären Patienten ebenfalls atemberaubend hoch ist. Allerdings eben ohne damit mehr „Gesundheit“ zu erzielen.
b. Welche Folgen hat das für die Regionen?
Zu den Zielen eines solidarisch finanzierten Gesundheitssystems zählen u.a.
- Zugangsgerechtigkeit
- Verteilungsgerechtigkeit
In diesen beiden Zielen steckt, dass seitens der Politik (der Systemebene) darauf geachtet werden soll, dass es innerhalb der definierten Solidargemein-schaft nicht zu Ungerechtigkeiten kommt. Der Zugang soll für alle gleich leicht oder schwer sein und die Ressourcen sollen so verteilt sein, dass alle den gleichen Benefit (in dem Fall also das gleiche Outcome) haben. Dazu müssen aber möglichst alle zum „Best Point of Service“ gelenkt werden.
Am Ende sollte es also zu einer möglichst homogenen Versorgung kommen – auf dem Niveau, das durch die Systemebene definiert ist. In Österreich gibt es keine zieldefinierende Systemebene, dafür jedoch eine Unmenge unterschiedlichster Anreizsysteme. Wie irritiert das alles wegen der vielen unterschiedlichen Anreizsysteme ist, lässt sich an den Spitalsaufnahmen der einzelnen Versicherten zeigen.
Abb. 33
Eigentlich sollte das Durchschnittsalter direkt mit der Aufnahmerate in den Spitälern korrelieren. Je höher der Anteil der über 65-jährigen Versicherten ist, desto höher sollte auch die Spitalshäufigkeit sein. Auch die Kassen-Ausgaben pro Versichertem sollten mit dem Alter steigen. Zudem sollten die Ausgaben der Kassen in Relation zur Zahl der Spitalsaufnahmen stehen, da ja eigentlich hohe Ausgaben – wenigstens theoretisch – auch mit einer höheren Versorgungswirksamkeit der ambulanten Versorgung korrelieren, die dann zu einer geringeren Spitalshäufigkeit führen müsste.
Aber das ist alles nicht zu beobachten. Wie man erkennen kann, ist die Zahl der Spitalsaufnahmen und der Ausgaben pro Versichertem eher willkürlich verteilt. Ebenso findet man keine Korrelation zwischen den Ausgaben und der Spitalshäufigkeit. Ganz offenbar liegt der „Best Point of Service“ für jede Versicherung woanders – völlig unverständlich und wohl auch ungerecht.
Sortiert man die Spitalsaufnahmen und Ausgaben nach der Differenz und schränkt die Versicherungen auf die GKK ein, wird ein Trend erkennbar: je höher die Ausgaben pro Versichertem, desto geringer die Spitalshäufigkeit. Zwar wird der Trend stark von Wien beeinflusst, das als rein urbane Region sicher nicht einfach zu vergleichen ist. Rechnet man Wien raus, sinkt die Korrelation, trotzdem würde dieses Ergebnis theoretisch auch erklärbar sein.
Abb. 34
Allerdings sind keinerlei Korrelationen mit dem Alter zu finden und das müsste – wenigstens theoretisch – jedenfalls zu beobachten sein. Alternativ ist wiederum nur die Erklärung möglich, dass jede Versicherung, völlig unabhängig von der Morbidität der eignen Versicherten, einen anderen „Best Point of Service“ identifiziert und dann die Anreize so setzt, dass Patienten an unterschiedlichen Stellen versorgt werden. Oder aber das alles ist eben ein rein zufälliges und unbewusstes Produkt jahrzehntelanger Verhandlungen ohne Ziel.
Auch einige andere Indikatoren zeigen die Inhomogenität der Versorgung auf.
Bezieht man die Zahl der Kassenärzte, getrennt nach Fächärzten (ohne Zahn) und Hausärzten, und die gesamten Spitalsaufnahmen auf die Zahl der alten Bevölkerung (75+), um die demogra-phischen Unterschiede der Versorgungsregionen zu berücksichtigen, erkennt man, wie ungesteuert alles abläuft.
Die nebenstehende Grafik kann man sortieren nach welchem Parameter auch immer, es findet sich kein Trend. Die Zahl der Kassenärzte wirkt ebenso willkürlich wie die Zahl der Spitalsaufnahmen. Kaum ein Bundesland, das wenigstens innerhalb der eigenen Grenzen eine Homogenität aufweisen könnte. Was eben nicht verwundert, da weder der Stellenplan der Krankenkassen, noch die regionalen Strukturpläne der Länder (praktisch auschließlich der Spitäler) etwas mit EINEM gemeinsamen Plan zu tun haben, noch diese beiden Welten in der ambulanten Versorgung aufeinander abgstimmt sind, ja noch nicht einmal eine gemeinsame Terminologie verwendet wird (v.a. auch, weil viele Spitäler ja noch nicht einmal einen Leistungskatalog anwenden).
Abb. 35
c. Warum gibt es keinen einheitlichen Katalog?
Die wesentlichen, aber nicht zusammenarbeitenden ambulanten Versorgungsschienen (Kassenärzte, Wahlärzte, Spitalsambulanzen, kasseneigene und selbständige Ambulatorien) unterstehen unterschiedlichen politischen Einflusssphären. Rein quantitativ sind v.a. das Kassensystem und die Spitals-ambulanzen wesentlich.
14 Honorarkatloge werden durch 21 Krankenkassen in Verhandlungen mit zehn Ärztekammern festgelegt. Die Krankenkassen sind intern wenigstens so zerstritten wie die Ärztekammern, auch wenn es nach außen hin und wieder nicht danach aussieht.
Die meisten Krankenkassen „gehören“ informell einer Teilgewerkschaft und die besetzt sowohl die politischen, als auch die höheren Verwaltungs-Posten mit eigenen Leuten. Die OÖGKK ist beispielsweise traditionell in der Hand der Metallergewerkschaft – was der VÖST in Linz geschuldet ist. Einige der Kassen waren und werden immer durch die FSG geführt werden, andere (wie die VGKK) wohl immer vom AAB-FCG. Die „kleinen Kassen“ besitzen ebenfalls verschiedene Farben, die auch schon lange tradiert sind. Der Wirtschaftsbund wird wohl immer den Obmann der SVA stellen, und in der SVB ist es schwer vorstellbar, einen sozialistischen Bauern als Obmann zu finden; im Gegensatz dazu wird die Eisenbahnerkasse (VAEB) wohl niemals einen schwarzen Obmann sehen. Hintergrund ist eben, dass der Obmann von der Fraktion bestimmt werden darf, die in den verschiedenen Kammerwahlen siegt.
Dieser informellen Aufteilung des Kassensystems steht im Grunde ein ähnlich unterschiedlich koloriertes Ärztekammersystem gegenüber. Dort gibt es zwar in der Regel einen schwarzen Präsidenten, aber die „Partei-Loyalität“ bei Ärzten ist nicht stark entwickelt. Die politische Kammerführung unterliegt einem Flickwerk unterschiedlichster Fraktionen, von denen keine einzige österreichweit unter dem gleichen Namen antritt. Die österreichische Ärztekammer wird deswegen auch gerne als die Filiale der neun Zentralen tituliert. Die Eigeninteressen bzw. die Interessen der Kammern untereinander führen wenigstens zu einer ähnlich eifersüchtigen Situation wie in den Kassen.
Das Vertragswesen, also der Gesamt-vertrag samt Stellenplan und Honorar-ordnung, zwingt jede Krankenkasse und die dazugehörige Ärztekammer praktisch in ein Dasein (inoperabler) siamesischer Zwillinge, die sich zwar streiten können, aber nicht trennen. Und von diesen „Zwillingen“ gibt es eben sehr viele.
Jedes dieser Zwillingspaare hat es über die Jahrzehnte gelernt, einen Modus Vivendi zu finden, der in den Honorarkatalogen seinen Niederschlag findet. Über diese wird im Wesentlichen nur das zur Verfügung stehende Geld aufgeteilt. Diese Aufteilung erfolgt weder nach versorgungswissenschaftlichen noch nach gesundheitsökonomischen, ja noch nicht einmal nach ökonomischen Grundsätzen. Deswegen sind die Honorarpositionen auch nicht einheitlich benannt oder überall gleich viel wert. Innerhalb eines Honorarkatalogs und noch viel mehr zwischen den Katalogen bestehen viele Quersubventionierungs-mechanismen, die nie klar festgehalten wurden, sondern das mehr oder weniger bewusste Ergebnis jahrzehntelanger Verhandlungen hinter verschlossenen Türen sind.
Verhandelt wird in der Regel nur über jenes zusätzliche Geld, das durch höhere, also über der Inflationsrate liegende Beiträge zu erwarten ist, beispielsweise durch die kalte Progression, oder aber außertourliche Anhebungen der Höchst-bemessungsgrundlage. Wollte man in einer Verhandlung beispielsweise den Hausärzten einen größeren Anteil des neu zu verteilenden Kuchens geben, nahm man eine Honorarposition, die nur, oder hauptsächlich durch den Hausarzt verrechnet wurde, und ließ das Honorar für diese Position außertourlich stark steigen. Ob diese Position versorgungs-wissenschaftlich oder gesundheits-ökonomisch sinnvoll ist, wurde, wenn überhaupt, nur am Rande bedacht.
Würde ein einheitlicher Katalog eingeführt, entstünde eine Transparenz, die eine Vergleichbarkeit zwischen den Kassen ermöglichte. Man könnte also feststellen, welche Leistungen wirklich erbracht werden und auch, ob sie zu selten, zu oft oder vermutlich richtig oft erbracht würden, da ja mit einem einheitlichen Katalog eine epidemiologische Kontrolle möglich wäre – allerdings nur, wenn wirklich der gesamte Katalog vereinheitlicht würde und den Positionen auch einheitliche und betriebswirtschaftliche Kalkulationen zu Grunde lägen.
Wenn nur einzelne Leistungen vereinheitlicht werden, wird die Transparenz nicht verbessert, wie man am Beispiel Langzeit(24h)-EKG sehen kann, das eigentlich überall gleichlautend in den Katalogen existiert.
Ein Langzeit(24h)-EKG dient dazu, Herzrhythmusstörungen bei Patienten mit einer bekannten Herzerkrankung oder mit Symptomen, die durch Rhythmus-störungen verursacht sein könnten, zu diagnostizieren. Es sollte also so etwas wie eine epidemiologisch hergeleitete Zahl an wahrscheinlich nötigen Untersu-chungen pro Einwohner geben, da ja bekannt ist, wie oft und in welchem Alter diese Krankheiten auftreten.
Die Leistung ist Fachärzten der inneren Medizin vorbehalten. Die StGKK bezahlt dafür 43,18€ aber nur in 20% der Behandlungsfälle – daher meint die StGKK, dass pro 100 Einwohner nicht mehr 20 Langzeit-EKGs ausreichen, um sicherzustellen, dass jedem, der es braucht, eine entsprechende Diagnostik zukommen kann. Rein statistisch kommen auf einen Vertrags-Internisten etwa 15.000 Einwohner.
NÖGKK bezahlt hingegen 87,1572€, allerdings nur in maximal 5% der Fälle – daher meint die NÖGKK, dass pro 100 Einwohner nicht mehr fünf Langzeit-EKGs ausreichen, um sicherzustellen, dass jedem, der es braucht, eine ent-sprechende Diagnostik zukommen kann. In NÖ kommen statistisch auf einen Vertrags-Internisten (allerding alle Kassen zusammengefasst) etwa 26.500 Einwohner.
Die Honorare liegen also über 100% auseinander, was als solches schon völlig unterschiedliche Versorgungssituationen anreizen würde. Die hochkomplexe Situation wird weiter irritiert, indem die Positionen unterschiedlichen Deckelungen unterworfen werden, die keinesfalls am Bedarf orientiert sind, sondern einer eigenartigen Zahlenmystik der „runden“ Zahlen (5 – 10 – 15 – 20 etc.) folgen.
In einer sehr groben Rechnung werden daher in NÖ die Internisten, weil sie ein größeres Einzugsgebiet haben, und weil das Doppelte bezahlt wird, aber eben nur in 5% verrechnet werden darf, in etwa gleich viel mit dem 24 Stunden-EKG umsetzen können, wie die steirischen Kollegen, auch wenn in NÖ weniger als die Hälfte der Patienten untersucht werden, also auch deutlich weniger für den gleichen Umsatz gearbeitet werden muss.
Es ist also zu vermuten, dass aktuell das Langzeit(24h)-EKG eine jener Positionen ist, die andere Positionen quersubventionieren. Um das herauszufinden, müssten eben alle Leistungen gleich sein, dann könnte man jene Leistungen in NÖ höher bewerten, die aktuell entweder gar noch nicht im Katalog stehen, oder aber unterbewertet sind.
Aber genau an diesem Punkt beginnen die Widerstände (zurecht) massiv zu werden, da die Vergangenheit gezeigt hat, dass es bei den Honoraren in der Regel nur nach unten geht (in OÖ hat die SVB sich nun an den Honorarkatalog der GKK angeschlos-sen, jedoch ihre „alten Deckelungen“ beibehalten, womit dort Patienten sehr oft praktisch unentgeltlich behandelt werden).
Während Kassen wegen des fehlenden Plebiszits und ihrer sozialpartnerschaft-lichen Beziehungen in die Regierungen hinein von einem einheitlichen Katalog durchaus (politisch und betriebswirtschaftlich) profitieren könnten, sind die wesentlichen Opponenten der Einführung eines solchen Katalogs die Ärztekammern. Einer der Gründe, warum die Verhandler in den Ärztekammern praktisch keinerlei Spielraum haben, einer Vereinheitlichung der Kataloge zuzustimmen hängt mit der Eigenart der selbstoptimierenden Organisation zusammen.
Im Wesentlichen, und für das resistente Verhalten gegenüber einem einheitlichen Katalog auch wesentlich, vertritt die Ärztekammer Einzelordinationen. Diese können wegen ihrer Kleinheit und des fehlenden echten Marktdrucks als Systeme aufgefasst werden. Und wie jedes System optimieren sie sich selbst.
Für eine Ordination bedeutet das, dass sich jeder einzelne Arzt in seiner einzigartigen Situation so anpasst, dass er das Maximum von dem erzielt, was er erzielen will. Die fehlenden Definitionen in den Katalogen erlauben einen höheren Freiheitsgrad. Die fehlende Abstimmung zwischen den Katalogen und vor allem mit den Spitalambulanzen erhöht den Freiheitsgrad zusätzlich. Normalerweise bedeutet Freiheit Unsicherheit – nicht so jedoch im Kassenbereich, denn der Kassenvertrag ist gleichzeitig ein Konkurrenzschutz. Es entsteht daher eine Situation, in der Sicherheit und Freiheit gleichzeitig vorkommen. Vor allem jene Kassenordinationen, die besonders gut optimiert sind, erlauben es im Weiteren den Ordinationsbesitzern, sich politisch zu betätigen – was dazu führt, dass das System perpetuiert wird.
Die Lösung könnte ein komplett neuer und vernünftiger Katalog sein. Dazu aber müssten sich die dutzenden, wenn nicht hunderten „siamesischen Zwillingspaare“ einigen, sich operativ trennen zu lassen – und das, obwohl sie unter den bestehenden Rahmenbedingungen inoperabel sein dürften. Und weil eben existenzbedrohliche Reformen eher selten von denen durchgeführt werden, deren Existenz bedroht ist, gibt es weiterhin keinen einheitlichen Katalog.
d. Warum ist es sinnvoll, einheitliche Leistungen einheitlich zu honorieren und dafür über andere Modelle (P4P) Leistungsanreize zu schaffen, die sowohl regional als auch finanziell flexibel sind?
Über Honorierungsmodelle liegen seit vielen Jahren und Jahrzehnten Studien vor. Allen Studien liegt zu Grunde, dass die Art der Honorierung ein wichtiger Anreiz ist, der, falsch eingesetzt, zu Fehlversorgung oder Fehlbehandlung führt, also der richtige Patient nicht beim richtigen Arzt landet, oder der richtige Arzt nicht die richtige Maßnahme setzt. Es geht also darum, die Motivation der Ärzte zu betrachten, dass diese zur richtigen Zeit am richtigen Ort sind, und dort das Richtige tun.
Wirkung auf der Behandlungsebene
Wird beispielsweise nur die Einzelleistung honoriert, dann wird dadurch der Anreiz gesetzt, dass diese zu oft, oder aber auch zu selten durchgeführt wird.
Denken wir etwa an das EKG durch einen Hausarzt. Ist diese Leistung unterfinanziert, wird sie zu selten durchgeführt, da der Arzt damit Verluste erzeugt; ist sie überfinanziert, wird der Arzt EKGs schreiben, die nicht nötig sind. Die exakt richtige Finanzierung ist jedoch sehr komplex, denn ein EKG bei einem jungen Menschen, bei dem ein Herzfehler vermutet wird ist etwas anderes als ein EKG bei einem alten Menschen, bei dem man feststellen will, ob oder wie weit sich das Herz wegen einer bekannten Koronaren Herzkrankheit (KHK) verändert hat. Sollte das eine EKG nur durch einen Spezialisten durchgeführt werden, so ist das andere Routine. Und selbst das Routine-EKG hat nur in einer bestimmten Häufigkeit, die wiederum vom Patienten abhängt, einen diagnostischen Nutzen. Am Ende bedeutet es, ein so niedriges Einzelleistungshonorar zu finden, das einen Hausarzt davon abhält, ein EKG bei dem jungen durchzuführen, aber gleichzeitig nicht zu niedrig, um das EKG bei dem KHK-Patienten in der richtigen Frequenz durchzuführen. Es soll aber auch nicht so hoch sein, dass sowohl der junge Patienten (vor seiner danach sicher folgenden Überweisung zum Spezialisten) noch ein unnötiges EKG, und der KHK-Patient 12 EKGs pro Jahr erhält.
Weil es aber praktisch kaum einen solchen Betrag gibt, ist es eben nötig, diese Einzelleistung entweder in einer Pauschale untergehen zu lassen, oder aber mit einer Zusatzpauschale bei bestimmten Patienten besonders aufzuwerten.
Wenn andererseits, um eine Mengenausweitung zu unterbinden, das Honorarsystem zu sehr auf Pauschalen aufbaut, kann der Effekt entstehen, dass generell zu wenig gemacht wird. Zwar würde klar der junge Patient profitieren, weil er ohne unnötiges EKG weiterüberwiesen würde, aber der KHK-Patient würde wohl ebenfalls mehrfach pro Jahr überwiesen werden, damit der behandelnde Hausarzt sich kostengünstig absichert. Also auch Pauschalen haben Tücken.
Aus diesem Grund hat sich ein Honorierungssystem durchgesetzt, dass auf einem Mix unterschiedlicher Konzepte aufbaut.
Im Wesentlichen geht es darum, dass ein niedergelassener Arzt einen Teil seines Honorars als Pauschale (kontaktunabhängig, kontaktabhängig, „Performance“-Abhängig etc.), einen anderen Teil über abgerechnete Einzelleistungen erhält. Einige Berühmtheit in Österreich hat das Hausarztmodell aus Baden-Württemberg erlangt, das durch die Ärztekammer auch gerne als Beispiel gebracht wird, und dessen „Honorarordnung“ auf einen Bierdeckel passt (aus dem Jahr 2008):
Abb. 36
In welchem Verhältnis das Einkommen des Arztes sich aus Pauschalen und Einzelleistungshonoraren zusammen-setzt, ist wohl der Hebel, den finanziellen Anreiz so zu setzen, dass die Motivation des Arztes, das Richtige zu tun, am größten ist – wobei der finanzielle Anreiz nur ein Teil der Motivation des Arztes ist! Der Einfluss auf die Behandlungsebene über das Einkommen sollte jedoch nicht unterschätzt werden, da jeder Arzt ein „Zieleinkommen“ definiert und dieses jedenfalls erreichen wird.
Die Idee, Einzelleistungen so niedrig zu finanzieren, dass dem Arzt praktisch keine Zeit mehr bleibt, um mehr Leistungen als nötig zu erbringen, funktioniert nicht, da es nie einen Katalog geben wird, der so homogen definiert ist, dass es zu keinerlei Opportunitätskosten kommen wird, also der Arzt manche Leistungen zu oft, andere zu selten oder gar nicht erbringt. Man erreicht mit diesem Ansinnen im Grunde nur ein eingeschränktes Leistungsspektrum und eine Verdrängung der Patienten zu anderen Leistungserbringern – unabhängig davon, ob damit der Patient vom „Best Point of Service“ weggelenkt wird – oder in den privat zu finanzierenden Bereich.
Nehmen wir etwa die i.m Injektion: Sie wird als Einzelleistung geführt, und muss daher auch administriert werden. Die SVA honoriert das mit 70 Cent, die BVA mit 90 Cent, die StGKK mit 1,74€, die NÖGKK mit 2,70€. Da eine Impfung ebenfalls eine i.m. Injektion ist, hat das zur Folge, dass Ärzte dafür ein privates Honorar verlangen müssen (empfohlen sind 14€), da die Tarife definitiv nicht kostendeckend sind. Der Hintergrund liegt klar darin, dass Impfungen eben nicht durch das Kassensystem honoriert werden sollen, sondern durch das Schulsystem, wobei eben niemand sich darüber Gedanken macht, wo denn sinnvollerweise geimpft werden soll – es geht nur darum, die Impfkosten nicht im Kassensystem zu haben. Sinkt in der Schule jedoch die Impfrate (wie eben im Rahmen der Diskussion über die Haftung der Schulärzte zu beobachten war – ein Schularzt wurde wegen einer Komplikation, über die nicht ausreichend aufgeklärt wurde, verurteilt), impft praktisch niemand mehr, da 14€ für sehr viele Eltern, die ohnehin sehr oft Impfskeptiker sind, eine Eintrittshürde darstellen, die sie nicht nehmen wollen.
Wirkung auf der Versorgungsebene
Ein Honorarsystem hat neben seiner motivierenden Rolle auf der Behandlungsebene auch eine Funktion auf der Versorgungsebene. Soll der Versuch unternommen werden, über das Honorarsystem Einfluss auf die Versorgungs-wirksamkeit der ambulanten Dienstleister zu nehmen – es also darum geht, die vorhandenen Ressourcen sinnvoll aufeinander abzustimmen, damit der richtige Patient zur richtigen Zeit beim richtigen Arzt ist –, dann ist es nötig festzustellen, was wer wo machen soll. Die Basis einer solchen Abstimmung ist ein einheitlicher Katalog ambulanter Leistungen aller ambulanten Versorgungsstrukturen in einer definierten Versorgungsregion. Und damit wirklich alle die gleichen Voraussetzungen auf der Behandlungsebene haben, müssen die Tarife für eine Einzelleistung nach einem einheitlichen Kalku-lationsmodell berechnet werden. Der Tarif selbst darf also keine regionalen Bedingungen, wie etwa die unterschiedlichen Lebenshaltungskosten, berücksichtigen. Diese regionalen Bedingungen sollten durch Pauschalen abgegolten werden, die jedenfalls regional unterschiedlich gestaltet werden müssen, um sicher zu stellen, dass die Behandlungsebene nicht zu sehr von regionalen Bedingungen irritiert wird – Stichwort Verteilungs-gerechtigkeit, Zugangsgerechtigkeit.
Ein solcher Katalog hat mehrere Vorteile:
Einer ist, dass viele (v.a. spezialisierte, jedoch bei weitem nicht alle) Leistungen epidemiologisch abgesichert werden können. Es kann daher beobachtet werden, ob in einer definierten Versorgungsregion, über die soziodemo-graphische Informationen vorliegen müssen, zu oft, zu selten oder genau richtig oft eine Leistung erbracht wird, von der man annimmt, dass sie nötig ist. Wobei es hier definitiv nicht um scharfe Schwellenwerte gehen wird, sondern immer um Orientierungswerte, die es möglich machen, die Versorgungssituation zu beobachten. Es geht also darum, eine Leistungsangebotsplanung durchzuführen.
Um etwa sicherzustellen, dass Prostatakarzinome bei Patienten rechtzeitig entdeckt werden können, kann man abschätzen, wie viele Prostatabiopsien in einer Versorgungsregion nötig sind. Werden zu wenige Biopsien durchgeführt, muss man annehmen Prostatakarzinome bei Patienten zu übersehen, werden zu viele Biopsien durchgeführt, werden Patienten unnötig einer Prozedur unterzogen. Im einfachsten Fall stellt man fest, dass deswegen zu wenige Biopsien durchgeführt werden, weil es zu wenige Anbieter dieser Leistung gibt – oder eben umgekehrt, dass es zu viele Anbieter gibt, die zu einer angebots-induzierten Nachfrage führen. Im ersten Fall kann man dann regional über die Pauschalkomponente des Honorierungsmodells Anreize setzen, sodass sich mehr Anbieter niederlassen. Im zweiten Fall kann man – ebenfalls über Pauschalsätze – versuchen, die Anbieter zur Abwanderung zu bewegen. In Deutschland gibt es beispielsweise einen eigenen Fonds, der dazu dient, Ordinationen zu kaufen, um in überversorgten Regionen die Zahl der Anbieter zu reduzieren.
Eine andere Möglichkeit eines einheitlichen Katalogs ist, Leistung-en an bestimmten Patientengruppen festzumachen, von denen man im Rahmen von Versorgungskonzepten festgelegt hat, dass diese bestimmte Leistungen in bestimmten Abständen erhalten sollen. Kombiniert man die Leistungen mit der regionalen Verteilung, kann man feststellen, wie die Versorgungssituation der Patienten ist. In UK gibt es dazu den sogenannten „Atlas of Variations“, der diese Informationen geographisch darstellt.
Diabetiker etwa sollen jährlich neun Untersuchungen erhalten (z.B. HbA1c-Bestimmung, Augenuntersu-chung, Fußuntersuchung etc.). Grafisch wird dann dargestellt, in welcher Versorgungsregion wie viele der bekannten Diabetiker alle Untersuchungen erhalten haben. Diese Grafik sagt zwar nichts darüber aus, wie es den Diabetikern wirklich geht, aber sie kann als Orientierungspunkt dienen, wo etwa die Versorgung besser, wo schlechter klappt und die Regionen können voneinander lernen. Um diesen Lernprozess zu fördern, sind dann eben wieder Pauschalen einsetzbar.
Abb. 37: The nine key care processes: HbA1c measurement; Cholesterol measurement; Creatinine measurement; Micro-albuminuria measurement; Blood-pressure measurement; Body mass index (BMI) measured; Smoking status recorded; Eye examination; Foot examination.
Die Pauschalen (P4P)
Bei diesen Pauschalen, die zielgerichtet eingesetzt werden (also im weiten Sinne eben ein „Pay for Performance“ P4P darstellen), um Leistungsanreize zu setzen, OHNE jedoch eine unnötige Leistungsausweitung zu erzielen, ist es nötig genau festzulegen, was man erreichen will. In sehr vielen Programmen, die in den letzten Jahren international getestet wurden, wurde der Fokus stark auf die Behandlungsebene gelegt. Viele dieser Programme haben jedoch nicht zu einer Verbesserung der Gesundheit geführt, wenn sich auch die Versorgungs-situation verbessert hat. Der Grund dafür, dass die Erfolge nicht wie erhofft waren, liegt in der komplexen Situation, die niemals nur durch einen Hebel beeinflusst werden kann.
Wenn man also versucht, über P4P-Programme zu steuern, dann braucht man eine Entscheidungsebene, die reform-bereit und fähig ist, Programme zügig zu entwickeln, zügig zu implementieren und auch, wenn das Ziel nicht erreicht wird, diese zügig wieder einstellt. Nicht zu vergessen ist, dass es bei P4P-Programmen immer auch um eine Allokationsfrage geht, die ja die Aufgabe der Systemebene ist. Das bedeutet, dass P4P-Modelle einen strategischen Rahmen brauchen, um nicht zu populistischen regionalen Programmen zu mutieren, und nicht durch politische Interessen unkon-trollierbare Anreizsysteme setzen.
(4) • Warum gibt es in Österreich so viele Kassen?
Im Grunde gibt es heute gar nicht mehr so viele Kassen. Vor hundert Jahren gab es noch viel mehr. Das hängt damit zusammen, dass die Kassen grosso modo die Errungenschaften der Gewerkschaften waren, die anfangs auf betrieblicher Ebene organisiert waren. Zwar erkannte man bald, dass die Versichertenzahl für kleinere Betriebe zu klein war, um das gesundheitliche Risiko der Mitglieder abzudecken, weswegen auch die Leistungskraft vieler Kassen bis in die Nachkriegszeit schwach war (die Basis für die „wahlärztliche Versorgung“ im kassenfreien Raum), aber oft war das ein nicht ausreichender Vernunftgrund, die Errungenschaft einer Gewerkschaft aufzugeben.
Abb. 38
Im Laufe der Zeit wurden jedoch sehr viele kleine Kassen fusioniert, v.a. mit den gebietsbezogenen Kassen. Einige große Unternehmen jedoch hielten und halten bis heute ihre Betriebskassen. So betrachtet sind die heute bestehenden etwa 36 Sozialversicherungen, die im Gesundheitswesen tätig sind, sogar wenige.
a. Wie viele Kassen gibt es?
Neun Gebietskrankenkassen
- BGKK
- KGKK
- NÖGKK
- OÖGKK
- SGKK
- StGKK
- TGKK
- VGKK
- WGKK
Vier „kleine Kassen“
- Sozialversicherungsanstalt der gewerblichen Wirtschaft (SVA d. gew. W.)
- Sozialversicherungsanstalt der Bauern (SVB)
- Versicherungsanstalt für Eisenbahnen und Bergbau (VAEB)
- Versicherungsanstalt öffentlicher Bediensteter (BVA)
Sechs Betriebskrankenkassen
- Betriebskrankenkasse Austria Tabak
- Betriebskrankenkasse der Wiener Verkehrsbetriebe
- Betriebskrankenkasse Mondi
- Betriebskrankenkasse voestalpine Bahnsysteme
- Betriebskrankenkasse Zeltweg
- Betriebskrankenkasse Kapfenberg
15 Krankenfürsorgeanstalten
Sie gelten nicht einmal als SV und unterliegen damit auch keinerlei Regel. Interessant ist, dass die KFA der Bediensteten der Stadt Wien sogar ein eigenes Krankenhaus (Sanatorium Hera) besitzt, das als Privatkrankenhaus funktioniert.
Krankenfürsorgeanstalt der Bediensteten der Stadt Wien
Krankenfürsorge der Beamten der Stadtgemeinde Baden
Krankenfürsorge für die Beamten der Landeshauptstadt Linz
Krankenfürsorge für oberösterreichische Gemeindebeamte
Krankenfürsorge für oberösterreichische Landesbeamte
Oberösterreichische Lehrer-, Kranken- und Unfallfürsorge
Krankenfürsorgeanstalt für Beamte des Magistrates Steyr
Krankenfürsorge für die Beamten der Stadt Wels
Krankenfürsorgeanstalt für die Beamten der Landeshauptstadt Graz
Krankenfürsorgeanstalt der Beamten der Stadt Villach
Krankenfürsorgeanstalt der Magistratsbeamten der Landeshauptstadt Salzburg
Kranken- und Unfallfürsorge der Tiroler Landeslehrer
Kranken- und Unfallfürsorge der Tiroler Landesbeamten
Kranken- und Unfallfürsorge der Tiroler Gemeindebeamten
Krankenfürsorgeeinrichtung der Beamten der Stadtgemeinde Hallein
Ebenfalls für die Krankenversorgung zuständig, aber KEINE Krankenkassen sind dann noch die AUVA und die PVA:
Die AUVA betreibt mehrere Spitäler samt Ambulanzen, die nicht wie alle anderen Spitäler über das LKF-Modell finanziert sind. Dazu kommen Ambulatorien und Rehazentren.
Die PVA ist der wohl wichtigste Finanzier aller Reha-Einrichtungen bis hin zu den Physikalischen-Ambulatorien. Und da im Regierungsübereinkommen festgehalten wird, dass hinkünftig auch Pensionisten ihre Reha via PVA erhalten sollen, wird deren Rolle an Bedeutung zunehmen.
b. Woher haben die Krankenkassen ihr Geld?
Die Finanzierung der Krankenkassen erfolgt theoretisch über Beiträge von den Versicherten bzw. deren Arbeitgebern. Bei den Unselbständigen beträgt der Dienstnehmeranteil bei Arbeitern 3,95%, bei Angestellten 3,82% des Brutto-Lohns. Der Dienstnehmeranteil beträgt 3,7% bzw. 3,83%. Die Selbständigen zahlen 7,65% der Bemessungsgrundlage. Pensionisten zahlen 5,1% des Bruttobezugs. Allerdings decken die Einnahmen aus Beiträgen (2013 in Summe etwa 11 Mrd. €) längst nicht die Ausgaben von knapp 16 Mrd. €.
Die wichtigste zusätzliche Einnahmequelle der Krankenkassen sind längst Steuer-gelder geworden. In einem sehr undurchdringlichen und kaum zu durchschauenden System werden die Krankenkassen jährlich etwa mit 4 bis 5 Mrd. € subventioniert.
Beispielsweise über den Hebesatz für Pensionisten. Da diese ja keinen Arbeitgeber mehr haben, fällt die Kasse um den Dienstgeber-Anteil um. Um diese Zahlungen zu kompensieren, wird via PVA ein fiktiver Dienstgeber-Anteil an die Kassen bezahlt. Der beträgt allerdings nicht, wie zu vermuten wäre, etwa 2,55% (Pensionisten zahlen 5,1% KK-Beiträge, während alle anderen, Dienstgeber und Dienstnehmer zusammengerechnet, 7,65% bezahlen), sondern für den normalen Pensionisten 5,1% – der Staat verdoppelt also die Zahlungen. Aus diesem Titel werden etwa 2 Mrd. € Steuergeld zugeschossen.
Der Hauptverband erhält die Mehrwertsteuer bei den Medikamenten rückerstattet, und zwar als Pauschale, die bis 2008 etwa 70% der abgeführten Steuer ausmachte. Dann wurde 2009 die Mehrwertsteuer auf Medikamente von 20 auf 10% gesenkt, um die Kassen zu entlasten. Und das hat man derart gemacht, dass die Pauschale in alter Höhe weiter bezahlt wurde. Der damit entstandene „Überschuss“ ist damit eine beitragsunabhängige, steuerfinanzierte Einnahmequelle, die jährlich etwa 300 Mio. € bringt.
Unter „Ersätze für Leistungs-aufwendungen“ erhalten die Kassen Beträge von jenen Organisationen „rückerstattet“, für die sie Aufgaben übernehmen; etwa das Wochengeld, das sie für den Familienlastenausgleichsfonds, oder das Krankengeld, dass sie für das AMS verwalten. Auch die Ersätze aus der Mehrwertsteuer, die wirklich der Höhe der abgeführten Steuer entspricht, fallen hier herein (der Überschuss wie oben beschrieben fällt in „Sonstige Einnahmen“). Ebenfalls in dieser Summe enthalten sind der Pauschalbetrag der AUVA, den die Kassen für Leistungen erhalten, die eigentlich die AUVA bezahlen müsste, also etwa die Versorgung von kleinen Arbeitsunfällen durch Kassenärzte. Von der PVA erhält sie Geld dafür, dass ihre Vertragspartner Rehabilitationsmaß-nahmen erbringen, die eigentlich die PVA zahlen müsste. Eine Aufgliederung des Postens findet man nur in den Jahresberichten der einzelnen Kassen. Eine Zusammenschau gibt es nicht.
Hier ein Beispiel aus der KGKK im Jahresbericht 2012:
Abb. 39
Die Posten in dieser Sammelbezeichnung „Ersätze für Leistungsaufwendungen“ sind ausgesprochen intransparent, aber enthalten sind jedenfalls 300 Mio. €, die die Krankenkassen dafür erhalten, diese Aufgaben zu verwalten. Die Kassen sprechen hier von Brutto- und Netto-Verwaltungsausgaben, die Differenz dazwischen wird zu 100% durch Ersätze kompensiert – so zumindest stellt sich die Situation dar. Ebenso könnte es sein, dass hier retrograde Kalibrierungen vorgenommen werden, und die Ersätze nicht für Leistungen bezahlt, sondern ausverhandelt werden – wirklich überprüfen lässt sich hier nichts.
Immerhin soll, will man den Kassen glauben, 2013 die Verwaltung der übernommenen Aufgaben 300 Mio. € gekostet haben. Für die beschriebenen Aufgaben fallen also 41% der gesamten Verwaltungskosten an, womit diese Aufgaben offenbar mittlerweile fast so aufwendig sind wie die Kernaufgaben der Kassen – das ist die Verwaltung von etwa 10.000 Kassenärzten und etwa 8 Mio. Patienten, die etwa 100 Mio. Mal diese Kassenärzte frequentieren. Es ist schon schwer vorstellbar, dass die Kassen für die anderen Aufgaben dermaßen viele Ressourcen benötigen, umso mehr, als die Aufgaben ja deswegen den Kassen übertragen wurden, weil damit Synergie-effekte erzielt werden sollten, die die Verwaltung effizienter machen.
Die durchschnittlichen Personalkosten (Personalaufwand pro Personal in der KV) des Verwaltungs- und Verrechnungs-personals betrugen 63.721€ im Jahre 2008. Indiziert man diesen Wert mit den Lohnindizes der Statistik Austria, müsste das 2013 72.132€ ausgemacht haben. 2013 waren 7.382 Mitarbeiter für die Verwaltung und Verrechnung zuständig. Multipliziert man diese mit dem Durchschnittlohn, so sind alleine für die Personalkosten 565 Mio. € angefallen. Geht man davon aus, dass die Brutto-Verwaltungskosten (also inklusive der 300 Mio. €, die für die Verwaltung der Aufgaben anderer angefallen sein sollen) wirklich 740 Mio. € betragen haben, würde das einen Personalkostenanteil von 76% bedeuten. Das ist insofern sehr hoch, als im Dienstleistungssektor dieser Anteil normalerweise zwischen 50% bis 70% liegt.
Abb. 40
Wie man erkennt, sind die Ersätze für die Verwaltung „fremder“ Aufgaben in den letzten Jahren rasant angestiegen. Wäre die Rechnung der Kassen korrekt, so hätten sie v.a. zwischen 2005 und 2006 enorm personalintensive Aufgaben übernommen, also müsste auch der Personalstand der Versicherungen in dieser Zeit stark angestiegen sein. Nun, für die Verwaltung und Verrechnung der Kranken-, Pensions- und Unfallver-sicherung gemeinsam haben 2003 etwa 15.700 Personen gearbeitet (eine Aufschlüsselung liegt für damals nicht vor), 2013 waren es nur mehr 14.442. Wie es also dazu kam, dass trotz Personal-reduktion eine dermaßen personal-intensive Verwaltung zusätzlich über-nommen werden konnte, ist hierorts nicht zu klären. Vermutet muss jedoch eine Verwaltungsquersubventionierung werden. Es wurden also Aufgaben übertragen, deren Verwaltungskosten deutlich über-kompensiert werden, wohl um den in den Kassen bestehenden Verwaltungs-kostendeckel nicht „sprengen“ zu müssen. Wie viele Millionen damit einer Direkt-Subvention entsprechen und wie viel davon indirekt aus Steuergeldern kommt, könnte aber nur gemutmaßt werden.
c. Kostet die Verwaltung wirklich nur 3%?
Immer wieder wird behauptet, die Verwal-tung der Kassen sei enorm effizient. Angeblich betragen die Verwaltungskosten 2013 2,8%. Dieser Wert errechnet sich auf Basis der Gesamtausgaben, die etwa 16 Mrd. € ausmachen. 440 Mio. €, oder eben 2,8% werden als „Verwaltungs- und Verrechnungsaufwand“ angegeben.
Nun, diese 2,8% sind mehrfach zu bezweifeln:
Beginnen wir damit, zu fragen, warum als Basis 16 Mrd. € angenommen werden. In diesen 16 Mrd. € enthalten sind auch 4,1 Mrd. € für die stationären und mindestens 500 Mio. € für die ambulante Versorgung als Pauschalüberweisungen an die Landesfonds, die die eigentlichen Verwalter der Spitäler sind.
Bei den Beträgen für die Spitals-ambulanzen sind nur Schätzungen möglich, da darüber keine öffentlichen Zahlen vorliegen. Nehmen wir vorsichtig daher nur die sicher festzustellenden 4,1 Mrd. € für die stationäre Versorgung, dann würde, weil die Kassen ja dafür 2,8% Verwaltungskosten errechnen, die pauschalen Überweisungen 115 Mio,€ in der Verwaltung kosten. Ein doch sehr hoher Wert für ein paar Erlagschein, der nicht plausibel ist. Plausibler wäre es, die Basis zur Errechnung der Verwaltungskosten jedenfalls um die Pauschalen für die Spitäler zu verringern.
Wie schaut es aus mit den Leistungen für andere, die ja bereits einen mehr als kostendeckenden Verwaltungsaufwand beinhalten? Das sind 1,3 Mrd. € – diese sind aus der Basissumme ebenfalls abzuziehen.
Damit würden statt 16 Mrd. € nur etwa 10 Mrd. € als Basis bleiben. Und diese Zahl passt auch ganz gut zum Bundes-Zielsteuerungsvertrag, der den Kranken-kassen Gesundheitsausgaben von 9,3 Mrd. € zurechnet (und eben nicht 16 Mrd. €).
Kommen wir zu den 440 Mio. € Netto-Verwaltungskosten – wie logisch sind die?
Wie bereits beschrieben dürften die ausgewiesenen „Netto-Verwaltungs-kosten“ deutlich höher liegen, da offensichtlich eine Subventionierung via „Ersätze für Leistungsaufwendungen“ erfolgt. Wie hoch diese sind, ist nicht berechenbar. Bedenkt man, dass deutsche Kassen pro Versichertem für deutlich mehr Leistungen, die sie für andere Institutionen erbringen, pro Versichertem 27€ erhalten, unsere Kassen für weniger Leistungen jedoch 37€, sind also wenigstens und kaufmännisch vorsichtig gerechnet die „Netto-Verwaltungskosten“ um 83 Mio. € höher als angegeben – also quersubventioniert.
Zudem werden in den offiziellen Verwaltungsausgaben, die dann gerne international, aber auch mit Privatversicherungen verglichen werden, bestimmte Posten, die jedoch ganz klar der Verwaltung dienen, einfach weggelassen.
Es beginnt damit, dass hier beispielsweise 118 Mio. € für „sonstige betriebliche Aufwände“ nicht dazugezählt werden (da fällt beispielsweise die E-Card hinein). Zudem werden Abschreibungen ebenfalls ausgeklammert – eine doch eher unübliche Variante, die ja voraussetzt, dass Mitarbeiter weder einen Computer besitzen, noch in einem Büro arbeiten. Für diese Infrastruktur fallen etwa 45 Mio. € Abschreibung an.
Dazu kommt der vertrauensärztliche Dienst mit 75 Mio. €. Diese Chefärzte dienen praktisch nur der Verwaltung, da sie keinerlei Behandlungen durchführen, sondern ein Kontrollinstrument für Kassenärzte darstellen. Sie sind damit klar Teil der Verrechnung.
Nachdem offensichtlich die Zahl der Mitarbeiter seit 2003 gesunken ist, aber die Aufgaben gestiegen sind, wie man an den Ersätzen ablesen kann, ist anzunehmen, dass Verwaltungstätigkeiten und damit Verwaltungskosten im Laufe der Zeit „ausgelagert“ wurden – und zwar an die leistungserbringenden Kassenärzte. Anders ausgedrückt findet man in der Personalreduktion bei steigenden Aufgaben das Substrat der Beschwerden der Kassenärzte, dass die Verwaltung enorm zugenommen habe. Glaubt man der Ärztekammer, dann sind die Bürokratiekosten in den letzten Jahren deutlich gestiegen, angeblich auf einen zweistelligen Prozentsatz. Es ist jedenfalls plausibel, dass die Verwaltung größer geworden ist – und selbst wenn wir hier nur 1% annehmen, sind das bei einer Bruttohonorarsumme, die die Kassen an die Kassenärzte ausbezahlen, von etwa 3,6 Mrd. € gleich 36 Mio. €, die an Verwaltungskosten in einen anders titulierten Bereich verschoben wurden.
Wie geht man damit um, dass die Kassen einen Monopolverhandler in den Ärztekammern haben? Die Ärztekammern erhalten ein bis zwei Prozent der Bruttohonorarsumme, die die Kassen an die Kassenärzte ausbezahlen, als Kammerumlage, das sind 36 bis 72 Mio. €. Die dienen u.a. dazu, jenen Verwaltungs-apparat aufrecht zu erhalten, der in die Verwaltung der Kassenärzte (inklusive der Verhandlungen mit den Krankenkassen) fließen muss. Bedenkt man die vielen Verträge, die jährlich verhandelt werden, so kann man davon ausgehen, dass die Hälfte der Kammerumlage in diese Kassenarzt-Verwaltung fließt: Nehmen wir 1,5% Kammerumlage der Bruttohonorar-summe an, dann entstehen 27 Mio. € Verwaltungskosten des Kassensystems – Geld, das definitiv nicht beim Patienten ankommt.
Am Ende fallen also – und das ist jetzt nur eine grobe Rechnung – etwa 800 Mio. € (2013) Verwaltungskosten an, von denen nur die Hälfte offiziell gezählt wird, wohl um die Verwaltungskosten virtuell niedrig zu halten. Und diese 800 Mio. € dürfen nicht auf 16 Mrd. € aufgeteilt werden, sondern nur auf etwa 10 Mrd. €. Damit landen wir bei sehr viel realistischeren 8% Veraltungskosten, statt der gerne prokla-mierten 2,8% (es gibt meines Wissens keine Branche, die mit so einem niedrigen Satz durchkäme – und schon gar nicht kann das eine Branche, die dermaßen reguliert ist wie das Kassensystem).
Abb. 41
In diesen 8,4% nicht enthalten sind die Verwaltungskosten für die Medikamente, denn auch hier bestünde die Möglichkeit, diese herauszurechnen.
Die Kassen führen die Ausgaben für Medikamente so, als ob sie direkt dem Patienten zugute kämen. Die Verwaltung ist dabei größtenteils an Großhändler und Apotheker ausgelagert. Aber die Kassen erhalten Rezeptgebühren, die die Apotheker einheben und an die Kassen abführen müssen. Betrachtet man Rezeptgebühren als steuernden Selbst-behalt, dann spricht nichts dagegen, die Medikamentenausgaben und Rezeptgebühreinnahmen in der Rechnung zu lassen. Wenn jedoch, und so wurde es eigentlich seit jeher diskutiert, die Rezeptgebühren als Finanzierung der Medikamentenverwaltung betrachtet werden, müsste man die 3 Mrd. € Ausgaben für Medikamente wohl ebenfalls von den Gesamtausgaben abziehen, da die Kassen dafür ja 400 Mio. € (also 13%) Gebühren erhalten, die wohl ausreichen müssten, um die internen Medikamenten-verwaltungskosten zu decken. Damit würden sich die rund 800 Mio. € Verwaltungskosten auf nur mehr rund 7 Mrd. € Ausgaben beziehen und so die Verwaltungskosten auf fast 12% in die Höhe treiben.
Man sieht, dass die seitens der Kassen angegebenen Prozentsätze definitiv nicht stimmen können. Zweifel gibt es schon länger, aber die Berechnung von Veraltungskosten ist keine simple Sache, womit Vergleiche gerne zwischen Äpfeln und Birnen hergestellt werden.
Jetzt aber hat Florian Habersberger, ein Finanzer einer großen deutschen Kasse und geborener Österreicher, eine Vergleichsrechnung mit Deutschland angestellt und kam zu einem doch sehr deutlichen Ergebnis: In Österreich werden Verwaltungskosten klein- und Gesamt-ausgaben großgerechnet, damit die Quote schön niedrig wird. Realitätsnah und mit Deutschland vergleichbar kostete 2013 die interne (reine) Kassenverwaltung 682 Mio. € bei einem verwalteten Volumen von 11,2 Mrd. € und das macht nicht 2,8%, sondern 6,1% Verwaltungskosten. Die Deutschen brauchen / rechnen mit 5,7% (und rechnen sich die Welt auch schön).
Abb. 42a und Abb. 42b: Quelle: http://www.healthquanti.bplaced.net/wordpress/?p=173
d. Sind Pflichtsysteme wie in Österreich (Pflichtversicherung statt Versicherungspflicht und Kassenplanstellen statt Niederlassungs-freiheit) wirklich schlecht?
Ein solidarisch finanziertes Gesundheitssystem funktioniert ohne Verpflichtungen im ambulanten Versorgungsbereich nicht, da ja auch die Bevölkerung einer Zahlungsverpflichtung unterliegt.
Diese Pflichten stellen den Versuch dar, die komplexe Situation der Versorgung zu regeln bzw. zu steuern. In Österreich finden – gerechnet auf 365 Tage zu 18 Stunden – pro Minute etwa 330 ambulante Versorgungssituationen statt. Viele dieser Versorgungssituationen koppeln aufeinander und zueinander rück – wir haben es also mit einer unglaublich komplexen Situation zu tun.
Ähnlich komplexe Situationen werden üblicherweise durch Marktmechanismen (Wettbewerb und der „unsichtbaren Hand des Marktes“) gesteuert. In Gesundheitssystemen jedoch wird der Versuch unternommen, diese so wenig wie möglich eingreifen zu lassen.
Wenn jedoch nicht der Markt steuern soll, dann kann nur durch Planung gesteuert werden. In den meisten Ländern der Welt hat man erkannt, dass dies jedoch eigentlich unmöglich ist, und baut daher bewusst Wettbewerbssituationen ein. Sei es, dass Anbieter um öffentliche Versorgungsaufträge, oder aber Versorger (Versicherungspflicht statt Pflichtversicherung) um Patienten wetteifern.
In Österreich jedoch werden offiziell keine Wettbewerbskomponenten zugelassen. Die Krankenkassen müssen sich nicht darum kümmern, Versicherte an sich zu binden, da alle Österreicher einer Kasse verpflichtend zugeteilt werden, und Ärzte müssen sich nicht um Versorgungsaufträge bemühen, da sie, wenn sie einmal einen Kassenvertrag haben, diesen „ewig“ besitzen (erst seit kurzem können Ärzte dazu gezwungen werden, ihren Vertrag in einem bestimmten Alter zurückzugeben) und dann vor Konkurrenz geschützt sind. Und die Spitalsambulanzen, die als „Ausweich-Versorgungstruktur“ immer vorhanden ist, muss von einer anderen Stelle vorge-halten und größtenteils auch finanziert werden. Zwar bringen Wahlärzte und Spitalsambulanzen etwas Wettbewerb in das System hinein, der ist jedoch nur sehr virtuell, da diese die Honorarsumme der Kassenärzte nicht oder kaum schmälern.
Und da nun, wie beschrieben, kein einheitlicher Leistungskatalog besteht und keine Verpflichtung vorliegt, eine definierte Versorgungswirksamkeit zu entfalten, es also praktisch keine Versorgungspläne gibt, entsteht eine völlig ungesteuerte, wenn auch oft überregulierte Situation (denken wir an die Abgrenzung der Fächer), die zu Mehrgleisigkeiten und Reibungsverlusten führt. Daher ist eine Situation, wie sie in Österreich vorliegt – also mehrere Pflichtebenen, die nicht miteinander planen müssen und auch nicht im Wettbewerb stehen – tatsächlich schlecht. Und die WHO erklärt den jungen Demokratien des ehemaligen Ostblocks regelmäßig, dass sie solche Fehler nicht machen sollten.
(5) Was passiert, wenn die Kassen fusionieren?
e. Ist eine Kassenfusion eigentlich sinnvoll (Zentralisierung im Zeitalter der Dezentralisierung)?
Wie wir an der Finanzierung erkennen können, hat Österreich ein Alleinstellungs-merkmal (sieht man von Griechenland, dessen System undurchschaubar ist und Island, das eigentlich auch aus einer Hand finanziert wird, ab).
Abb. 43a und Abb. 43b
Nur bei uns gibt es zwei parallele Systeme, ein steuerfinanziertes Beveridge-System für die Spitals-versorgung (inkl. Spitalsambulanzen) und ein beitragsfinanziertes Bismarck-System für den niedergelassenen Bereich. Alle anderen Länder haben entweder das eine, oder das andere.
Steuerfinanzierte Systeme waren oft zentral organisiert. Etwa der NHS (National Health Service), der praktisch von London aus gesteuert wurde. Andererseits gab es aber auch steuerfinanzierte Systeme, die hochgradig dezentralisiert waren, wie Dänemark. Aktuell werden Reformen derart durchgeführt, dass hochspezialisierte Themen zentral bleiben/werden, aber die Basis-Versorgung dezentral bleibt/wird. Es entstehen definierte und weitgehend selbständige Versorgungsregionen, die die gesamte Versorgung organisieren und dabei auch Systemaufgaben, wie Ressourcenallokation oder sogar Ressourcenbeschaffung übernehmen.
Wenn also im Gesundheitswesen vom Trend zur Dezentralisierung gesprochen wird, bedeutet das, dass Versorgungs-regionen gegenüber der zentralen Systemebene gestärkt werden, da, so die Annahme, in kleingliedrigen Strukturen die Problemlösungskompetenz größer ist.
In Österreich liegt der Fall gänzlich und unvergleichlich anders. Hier haben wir ein Nebeneinander unterschiedlichster Versorger, deren eigene Planung entweder völlig insuffizient ist (Krankenkassen) oder von politischen Motiven irritiert wird (Länder). Wie sehr diese Planungen aneinander und am Patienteninteresse vorbeigehen, kann man daran erkennen, dass wir eben sehr viele Patienten im stationären Bereich versorgen, obwohl es eigentlich aus Patientensicht darum ginge, Spitalsaufenthalte zu vermeiden.
Abb. 44
Die Reformen, die allesamt dazu dienen sollten, die strikte Trennung zwischen dem stationären und dem ambulanten Bereich zu verkleinern, sind bis dato an den Bundesländern und Krankenkassen (Ärztekammern) gescheitert. Denken wir an die Reformpoolprojekte aus der Reform 2005, die Kassen und Länder zu Projekten der GEMEINSAMEN Versorgungsplanung angehalten hat; denken wir an die Steuerungsgremien, wie die Landes-gesundheitsplattformen oder jetzt die Landes-Zielsteuerungskommissionen, die gesetzlich eingerichtet wurden, um die strikte Trennung zu reduzieren.
Alleine, es hat bisher nie geklappt.
Einer der Gründe dafür ist, dass eben (analog zum „unechten Föderalismus“) keine echte Dezentralisierung besteht, und jede Krankenkasse, aber noch mehr jedes Bundesland über die Auswirkungen auf andere nachdenkt. Es kommt also im Vorfeld von Veränderungen bereits zu getrennten Vorverhandlungen zwischen den (großen) Kassen und zwischen den Bundesländern. Wird dort keine Einigung erzielt, so steht in der Regel bereits jeder Reformversuch still. Kommt es zu einer Einigung, bedeutet das in der Regel nur, dass man Verhandlungen beginnt, aus denen man jederzeit wieder austeigen kann – und auch tut. Und wenn dann die Verhandlungen sogar produktiv wären, stünden dann noch die Verhandlungen mit der Ärztekammer an, die ja wie ein siamesischer Zwilling an die Kranken-kassen gebunden ist. In diesem öster-reichischen Korporatismus ist praktisch bereits alles vorbei, bevor es beginnt.
Das Reformpoolprojekt „Präoperative Befundung“, das nur der Versuch ist, die präoperativen Befundungen zwischen Kassenbereich und Spitalsbereich aufei-nander abzustimmen, wurde zwischen 2005 und 2007 in Salzburg diskutiert, danach dort umgesetzt und positiv evaluiert. Und danach wurde weitere fünf Jahre diskutiert, ob das Projekt in den anderen Bundesländern ebenfalls eingeführt werden soll. In Bundesländern, die das Projekt kopieren wollten, stellten sich in der Regel die Kassen quer – man wollte, wenn überhaupt, eine Bundes-lösung. Und tatsächlich, mit etwas Glück wird so ein kleines Thema nach zehnjähriger Diskussion flächendeckend eingeführt werden können. Der Grund dafür, dass das so lange dauert, ist, weil wegen der Vielzahl an Zuständigen hunderte oder tausende Verhandlungs-runden nötig sind. Selbst wenn in einem Bundesland sich Land, Gebietskranken-kasse UND Ärztekammer einig wären, kann alles an einer bundesweiten Kasse wie der BVA oder der SVB scheitern. Ganz abgesehen davon, dass es ohnehin schon selten vorkommt, dass Land, GKK und Ärztekammer einig sind.
In genau diesem Kontext ist die Frage der Kassenfusion zu sehen. Es geht also faktisch nicht um eine Zentralisierung oder eine Dezentralisierung, sondern aus-schließlich um eine Reduktion der Komplexität. Zwar garantiert eine Kassen-fusion nicht, dass dann die Abstimmung mit den Ländern klappt, aber es erhöht deutlich die Wahrscheinlichkeit. Eine Kassenfusion ist also nicht eine zwingende Maßnahme, sondern eher eine Verzweiflungstat, weil eben die Geschichte zeigt, dass die derzeitigen, sklerosierten Entscheidungswege jegliches Reformvorhaben unterbinden.
f. Was bringt eine Fusion – Einsparungen?
In den Medien wird oft und gerne kolportiert, dass eine Kassenfusion sehr viel Geld in der Verwaltung einsparen könnte. Hier wird wohl eher polemisch argumentiert. Richtig ist, dass die etwa 8.000 Mitarbeiter der Kassen viele Doppelgleisigkeiten verwalten. Daraus kann jedoch noch nicht abgeleitet werden, dass die Ausgaben hier alleine durch eine Kassenfusion in relevanter Höhe sinken werden.
Um abzuschätzen, was eine Fusion langfristig an Verwaltungskosten sparen könnte, gibt es mehrere Herangehens-weisen, die allesamt aber als grobe Schätzungen zu betrachten sind, weil es eben praktisch unmöglich ist, festzustellen, was diese Doppelgleisigkeiten wirklich kosten. Deswegen vergleicht man die Kosten dann auch gerne international, aber bei Vergleichen mit anderen Ländern ist es immer sehr schwer, einen Vergleich von Äpfeln mit Birnen zu vermeiden, und das trifft vor allem bei den Verwaltungskosten zu.
Recherchiert man, findet man sehr oft die Angabe von 5% Verwaltungskosten am Gesamtumsatz. Würde man diesen Wert als Benchmark ansetzen, könnten bis zu 40% der Verwaltungskosten reduziert werden, also von etwa 8% auf 5% fallen. Umgerechnet wären das also etwa 300 Mio. €. Es ist jedoch zu vermuten, dass dieser einfache Vergleich nicht stimmig ist.
In einem direkten Vergleich mit Deutschland, das wegen seiner hohen Verwaltungskosten unter Druck steht, wurde errechnet, dass die vergleichbaren Verwaltungsausgaben-Quoten in Öster-reich 6,1%, in Deutschland 5,7% betragen.
Damit wäre Österreich im Vergleich zu Deutschland um 44,68 Mio. € zu teuer. Allerdings haben auch die Deutschen keine einheitlichen Kassen – dafür jedoch Wettbewerb und die Kassen sind größer als unsere. Geht man davon aus, dass Wettbewerbe und Größe Einflussfaktoren auf die Effizienz der Verwaltung sind, dann ist anzunehmen, dass die Veraltungs-kosten nicht viel günstiger als vielleicht 5% werden dürften – ein eigentlich sogar sehr guter Wert.
Denkt man an den Bereich, der wohl am ehesten Sparpotential im Falle einer Fusion aufweist, den Personalbereich, kann man folgende Überlegungen anstellen:
2012 sind an Personalkosten 565 Mio. € angefallen. Zwar ist nicht klar, wie hoch der Anteil ist, der für Verwaltungstätigkeiten für andere anfällt, aber wenn man (großzügig) annimmt, dass 70% der Personalkosten der Netto-Kassenverwaltung zuzuschreiben sind, dann sind als Basis der Verwaltungseinsparung etwa 400 Mio. € anzunehmen. Gehen wir davon aus, dass bis zu 20% eingespart werden können, dann brächte das am Ende 80 Mio. € – die zu realisieren jedoch wegen der Kostenremanenz viele Jahre dauern würde. Eine im Vergleich doch eher geringe Summe, wenn man bedenkt, welchen politischen Kraftakt eine Auflösung aller Kassen bedeutete.
Allerdings würden durch die Kassenfusion auch externe Kosten reduziert werden können, nämlich (Teile) der Verwaltungskosten, die bei den Ärztekammern und den Ärzte anfallen.
Die administrativen Erleichterungen in den Ordinationen würden wohl nicht mehr als 10 bis 20 Mio. € betragen, die im Rahmen geringerer Honorarsteigerungen im Laufe einiger Jahre realisierbar sind. Und in den Ärztekammern könnten langfristig, wenn überhaupt, Strukturen in der Größenordnung von 15 Mio. € abgebaut werden, die dann zu einer Reduktion der Kammerbeiträge führen könnten. Passierte das, könnte man auch das möglicherweise über schwächer wachsende Steigerungen bei den Honoraren realisieren. In dieser Rechnung stecken jedoch sehr viele „Wenns“. Am Ende sind, im glücklichsten Fall, vielleicht weitere 30 Mio. € bis dato ausgelagerte Kosten realisierbar.
Schlussendlich bleiben wohl direkt erzielbare Einsparungen im zweistelligen Millionenbereich, eventuell in niedrigen dreistelligen übrig – das ist im Vergleich zu den 10 Mrd. €, die verwaltet werden, eine meiner Meinung nach vernachlässigbare Größe. Mehr noch, der politische Kampf um so eine Fusion ist definitiv zu groß, um diese Beträge zu gewinnen. Und im Grunde sind 6% Verwaltungskosten nicht wirklich viel. Selbst die oben errechneten 8% wären eine tolerable Größe, wenn die Ergebnisse passten.
Der wahre Grund jedoch, warum eine Kassenfusion sinnvoll ist, ist die Möglich-keit, das Gesundheitswesen straffer zu organisieren. Wenn es weniger Verhand-lungspartner gibt, sinkt die Komplexität und es steigt die Möglichkeit, die einzelnen Subsysteme wieder aufeinander abzu-stimmen.
Wie die WHO-Studie „Building primary care in a changing Europe“ 2015 zeigt, ist die Koordination durch PHC in Österreich massiv unterentwickelt. Gelänge es hier besser zu werden, könnte sehr viel erreicht werden.
Abb. 45
Bedenken wir, dass aktuell etwa 900.000 Spitalsaufnahmen vermieden werden könnten, wenn die ambulante Versorgung besser funktionierte, so ist auch leicht zu erkennen, welches Potential dahinter steckt.
Pro Aufenthalt könnten netto (also nach Abzug der Kosten durch Behandlung in einem anderen, meist ambulanten Setting) wohl etwa 1.000€ gespart werden, und das wohl mit einer Steigerung des Patienten-nutzens.
Die Honorare der Fachärzte betragen in etwa 1,4 Mrd. €, die Kosten der Spitals-ambulanzen etwa 1,9 Mrd. € (Basis 2013) – die fachärztliche ambulante Versorgung kostet daher über 3 Mrd. €. Es ist nicht unseriös anzunehmen, dass hier netto 500-1.000 Mio. € eingespart (bzw. umgeschichtet) werden könnten.
Alleine dieser Überschlag würde etwa 10% der öffentlichen Gesundheitsausgaben für Akutbehandlung betragen.
Dazu kommen positive Effekte, jedoch ist es aktuell nicht seriös möglich, diese in € zu bewerten. Länder, in denen das Gesundheitswesen straffer organisiert ist, erreichen für ihre Bevölkerung mehr gesunde Lebensjahre und weniger chronische Erkrankungen. Ein Patienten-nutzen, der auch dazu führt, dass die Belastung im Pflegebereich deutlich sinkt.
Um das zu erreichen wird man kaum auf die Mitarbeiter der Kassen verzichten können, da wir dann zwar weniger Verwalter, aber mehr „Versorger“ bräuchten.
Wenn die 8.000 Kassenmitarbeiter nicht mehr dafür eingesetzt würden, die 10.000 Kassenärzte zu kontrollieren, sondern dafür, darauf zu achten, dass in definierten Versorgungsregionen (wenn es nur mehr eine Krankenkasse gäbe, könnten diese ohne Rücksicht auf politische Grenzen und ausschließlich nach Versorgungswissenschaftlichen Kriterien definiert werden) die Patienten zu ihrer Versorgung kommen, dann wird die Arbeit nicht weniger, aber anders.
Natürlich stellt sich die Frage, wie die Spitäler reagieren würden – aber nicht die Spitäler erzeugen ihre Patienten, es sind ihre Zuweiser – wenn dort Patienten ambulant vor stationär behandelt würden, dann können die Spitäler nicht anders reagieren, als ihre Kapazitäten zu redimensionieren.
Diese Erkenntnisse sind auch auf politischer Ebene nicht unbekannt, weswegen auch der Widerstand gegen solche Entwicklungen besteht. Und so ist neben der Ärztekammer vor allem die Landespolitik gegen die Entwicklung eines einheitlichen Leistungskatalogs. Und es ist beinah zynisch, dass es nach 1996, 2005, 2008 nun auch wieder politische Willensbekundungen gibt, einen solchen Katalog ambulanter Leistungen (KAL) einzuführen (Bundeszielsteuerungsvertrag: „Operatives Ziel: 7.2.1.: Sektorenüber-greifende einheitliche Diagnosen- und Leistungsdokumentation (standardisiert und codiert) sicherstellen und schrittweise umsetzen“). Auch wenn seit 2004 eine ständige Arbeitsgruppe im Ministerium sich mit der Entwicklung eines KAL beschäftigt, und daher eigentlich genug Know-How für die Umsetzung da wäre – wollen (wie die Landeszielsteuerungsverträge zeigen) Wien, Tirol, Salzburg, Oberösterreich, Niederösterreich und das Burgenland in nächster Zeit nichts, Vorarlberg will es in einer Spitalsambulanz, die Steiermark in sechs Spitalsambulanzen und Kärnten gar in ganzen vier Spitälern (alle Ambu-lanzen?) pilotieren. Für den Kassenbereich gibt es keinerlei Aktivitäten, und ob Ärztekammern mitmachen, darüber gibt es keine Aussagen.
g. Welche Voraussetzungen sind nötig, um die Kassen zu fusionieren (rechtlich und kulturell)?
Rechtlich und verfassungsrechtlich ist eine Kassenfusion aller Kassen der Unselbständigen, bzw. der Selbständigen (SVA und SVB) möglicherweise sogar durch eine Weisung, jedenfalls durch eine einfachgesetzliche Regelung möglich. In wie weit die BVA bei den Unselbständigen einzuschließen ist, ist nicht ganz so leicht zu beantworten, aber wahrscheinlich auch möglich. Hintergrund dessen ist, dass das Risikoprofil der BVA-Versicherten sich von dem der Unselbständigen unterscheidet, aber das (Verfassungs)Recht vorsieht, dass Berufsgruppen, die über eine eigene Krankenversicherung verfügen, nicht mit einer anderen Berufsgruppe mit einem ungleichen Risiko und einer anderen Versicherung zusammen versichert werden können.
Definitiv schlagend wird dieses Verfassungsrecht, sollte man Selbständige und Unselbständige gemeinsam in einer KV versichern.
Zudem ist nicht klar, in wie weit es möglich ist, alle KV zu fusionieren, da das Bismarck-System damit indirekt ausgehebelt würde, und im Grunde durch eine solche Fusion ein staatliches Gesundheitssystem durch die Hintertür eintreten könnte.
Aus diesem Grund werden, wenn von Kassenfusionen die Rede ist, in der Regel zwei Modelle erwähnt:
- Die Fusion der Betriebskrankenkassen mit den neun Gebietskrankenkassen, ansonsten alles wie bisher (SPÖ); oder
- die Reduktion auf drei Krankenkassen (BVA, SVA, eine allgemeine KK), wie Christoph Leitl vorschlägt.
Anhand der Vorschläge ist bereits erkennbar, dass gerade die SPÖ hier kein Interesse hat, da die GKK zum überwiegenden Teil durch die FSG dominiert sind. Eine Fusion würde genau in den Bereichen Einsparungen bringen, die heute als Personalreserve für höhere politisch Weihen dienen.
Zudem würde klarerweise der regionale Einfluss des FSG auf die Länderpolitik schwinden – und in nicht SPÖ-dominierten Ländern sind es in der Regel die GKK, über die politischer Einfluss geltend gemacht wird, etwa in NÖ oder OÖ. Eine einheitliche Kasse mit zentraler Führung könnte nicht mehr all jene Interessen auswägen, die eben die GKK heute sehr wohl machen.
Zudem wäre damit zu rechnen, dass die Sozialpartnerschaft deutlich an Einfluss verliert, da die Gremien kleiner und die Transparenz größer würde.
In Summe stellt daher eine Kassenfusion eine Bedrohung der heutigen Macht-konstellation dar – das ist meiner Meinung nach der einzige Grund, warum dieses Thema seit Jahrzehnten schwelt und trotz schlechter Outcome-Ergebnisse für die Versicherten ungelöst bleibt.
h. Wie geht man bei einer Kassenfusion mit den Spitalsambulanzen um?
Eine Kassenfusion ist nur sinnvoll, wenn damit die Möglichkeit steigt, einen einheitlichen Leistungskatalog für ALLE ambulanten Dienstleister durchzusetzen. Ob es zu einer Honorierung der Ambulanzen kommt oder nicht, ist dann weniger wichtig, wenn sichergestellt wird, dass die Daten transparent sind, also die Versorgungswirksamkeit der Anbieter für alle überprüfbar wird und festgestellt werden kann, wo Patienten welche Leistung erhalten. Vorausgesetzt, die Kassen schaffen die Verwandlung zu echten Versorgern, werden sie das Angebot flächendeckend anbieten wollen und müssen. Eine „insgeheime“ Verlagerung der Leistungen in die Spitalsambulanzen kann dann nicht mehr stattfinden. Wenn zudem die Spitalsambulanzen keine eigene Finanzierungsschiene erhalten, dann werden sie danach trachten, die auslagerbaren Leistungen auch wirklich auszulagern, weil die dort tätigen Ärzte dann auch sicher sein können, dass es die Leistungen gibt. Der Druck auf jene Anbieter, die versuchen, Leistungen nicht anzubieten wird steigen, da es zu einer Wettbewerbskomponente kommt und Patienten mit den Füßen abstimmen werden. Dadurch werden die ambulanten Leistungen zunehmen am „Best Point of Service“ erbracht werden – und das wird in einem Fall eben eine Spitalsambulanz, in einem anderen Fall ein niedergelassener Arzt sein (Bundes-zielsteuerungsvertrag: „Strategisches Ziel 7.1.: Behandlungs- und Versorgungs-prozesse sektorenübergreifend am Patientenbedarf und am ‚Best Point of Service‘ orientieren“). Die Angebote werden sich zunehmend dermaßen dimensionieren, wie es dem Bedarf entspricht und Doppelgleisigkeiten werden abgebaut (Bundeszielsteuerungsvertrag: „Strategisches Ziel 6.2.: Versorgungs-dichte in allen Versorgungsstufen bedarfs-orientiert anpassen, insbesondere durch die Reduktion der Krankenhaushäufigkeit und den Abbau bzw. die Verhinderung von Parallelstrukturen“).
Allerdings spricht nichts dagegen, auch in den Spitalsambulanzen jene Leistungshonorare zu bezahlen, die den Kassenärzten ausbezahlt werden – allerdings nur die Leistungshonorare. Die Pauschalbeträge, die ja dann Teil des Einkommens der Kassenärzte sein würden, dürften in dem Fall jedoch den Ambulanzen nicht zuerkannt werden. Sollten diese doch angedacht werden, dann muss sicher-gestellt werden, dass Spitalsambulanzen unter den gleichen wirtschaftlichen Bedingungen arbeiten wie Kassenärzte, damit es hier nicht über (Quer)Subventionen zu unlauteren Wettbewerbs-bedingungen kommt und Spitalsambulanzen als unbezwingbare Konkurrenz-struktur entstehen.
Realistisch betrachtet ist die Umlenkung der Patientenströme eine langfristige Angelegenheit. Mit einer Übergangszeit von zehn Jahren NACH verpflichtendem Einführen des Katalogs ist zu rechnen.
j. Wie geht man bei einer Kassenfusion mit den Wahlärzten um?
Eine Kassenfusion ist nur sinnvoll, wenn damit die Möglichkeit steigt, einen einheitlichen Leistungskatalog für ALLE ambulanten Dienstleister durchzusetzen. Besteht dann ein solcher Katalog, der einheitlich kalkulierte Leistungstarife ausweist, würden Wahlärzte eine Art Preisliste für alle Patienten erhalten, und Patienten würden österreichweit wissen, was sie rückerstattet erhielten.
Da diese Tarife jedoch nur mehr einen Teil des Einkommens der Kassenärzte darstellen – ein sicher nicht unwesentlicher Teil würde ja durch leistungs-unabhängige Pauschalen entstehen –, würde der Prozentsatz der Rückerstattung sinken. In der Folge würden die heute bestehenden Wahlärzte einen noch deutlicheren Wettbewerbsnachteil haben, da die heute gültige 80%-Regel nur mehr auf die Leistungshonorare bezogen wäre. Daher muss in einem ersten Schritt jedenfalls die Rückerstattung 100% betragen. Da die Honorare betriebswirtschaftlich kalkuliert sind, können Wahlärzte ihre Leistungen damit weiterhin jedenfalls kostendeckend erbringen. Allerdings wird trotzdem die Attraktivität, als Wahlarzt zu arbeiten deutlich sinken. Damit würden die Patienten wieder stärker in das Kassensystem zurückgeholt werden – ein meiner Meinung nach erstrebens-wertes Ziel.
Angeblich arbeiten heute (ohne Zahnärzte) etwa 4.000 Wahlärzte hauptberuflich. Gehen wir davon aus, dass deren Versorgungswirksamkeit derjenigen der Kassenärzte entspricht (diese Annahme ist deswegen zulässig, da Wahlärzte zwar weniger Patienten behandeln, diese jedoch sicher öfter zu Ende behandeln, also nicht weiterüberweisen; denn ein Kassenarzt, der zwar Patientenkontakt hat und auch Umsätze mit dem Patienten erzeugt (daran wird heute die Versorgungswirksamkeit des Kassenarztes gemessen), aber den Patienten NICHT zu Ende behandelt, obwohl er es könnte, sondern weiter-überweist, ist aus Sicht der Versorgungsebene NICHT versorgungswirksam).
Wenn also Wahlärzte und Kassenärzte gleich versorgungswirksam sind, sind Wahlärzte für etwa ein Drittel der Versorgung verantwortlich. Diese dürfen daher nicht plötzlich aus der Versorgung gedrängt werden. Entweder bietet man diesen Ärzten Kassenverträge an (v.a. dort, wo auf Grund der Bedarfslage und der Versorgung mit Kassenärzten Lücken bestehen), oder aber löst diese Ordinationen ab, oder man wird für eine fünf- bis zehnjährige Übergangsphase auch für Wahlärzte P4P-Pauschalen entwickeln.
Alternativ zu dieser Vorgangsweise wäre es möglich, alle Kassenverträge zu streichen, und alle niedergelassenen Ärzte zu Wahlärzten zu machen. Diese, von mir präferierte Variante würde die Ärzte zwar aus der konkurrenzgeschützten Komfortzone herausholen und in einen Wettbewerb stürzen, auf Grund unserer Ärzte-dichte gehe ich jedoch davon aus, dass so ein Vorgehen mit einer erheblich besseren Patientenorientierung einhergehen würde.
Literatur:
„Ambulatory Care Sensitive Conditions: Einflussmöglichkeiten und Ansätze zur Reduktion –internationale Evidenz“ “ T. Czypionka et al.; Health System Watch II / 2014
„Assessing primary care in Austria: room for improvement“ Florian L Stigler et.al; Family Practice; doi:10.1093/fampra/cms067; 2012
„Bismarck, Beveridge oder was sonst?“ Vortrag Prof. Rothgang“ 1. Linzer Gesundheitspolitisches Gespräch 2009
„Die kleinräumige Versorgungsforschung in Österreich“; Bachelor-Arbeit II Evelyn Angerer; FH OÖ 2014
„Die Verurteilung einer Schulärztin und die Rückkehr der Masern“ R. Barazon; Salzburger Nachrichten; 30.3.2015
„Effects of Pay for Performance on the Quality of Primary Care in England“ Stephen M. Campbell et al:; N Engl J Med 2009;361:368-78. 2009
„Einzugsbereiche von Arztpraxen und die Rolle der räumlichen Distanz für die Arztwahl der Patienten“ Gerhard FÜLÖP et al. http://www.agit.at/php_files/myAGIT/papers/2009/7539.pdf; 2009
„Finanzierung und Kosten von Leistungen in Spitalsambulanzen und Ordinationen“ Rechnungshof; Niederösterreich 2011/5; 2011
„From Volume To Value: Better Ways To Pay For Health Care“ Health Aff (Millwood). 2009;28(5):1418–28; 10.1377/hlthaff.28.5 .1418]; 2009
„Gesetzliche Krankenversicherung. – Kennzahlen und Faustformeln“ BMG – Deuschland;, Stand März 2015
„Gesundheit 2020: Das IV-Konzept für ein exzellentes und nachhaltig finanzierbares Gesundheitswesen“ Industriellenvereinigung 2008
„Herzkathetereingriffe in Österreich im Jahr 2013 (mit Audit bis 2014)“ V. Mühlberger et al.: J Kardiol 2015; 22 (1–2_Online); 2015
„Incentive payments are not related to expected health gain in the pay for performance scheme for UK primary care: cross-sectional analysis „;Fleetcroft et al . BMC Health Services Research; 2012, 12:94 http://www.biomedcentral.com/1472-6963/12/94
„It’s about more than money: financial incentives and internal motivation“ M Marshall et al.; Qual Saf Health Care 2005;14:4–5.;doi: 10.1136/qshc.2004.013193
„Krankenanstalten in Zahlen: Überregionale Auswertung der Dokumentation der landesgesundheitsfondsfinanzierten Krankenanstalten 2013“ BMG 2014
„Krankenversicherung in Österreich – Struktur, Finanzierungsprobleme und Reformansätze“ Magisterarbeit Erwin Eckhart 2009
„Patientenströme Methodenentwicklung und Beschreibung der Versorgungsrealität an exemplarischen Beispielen“ W. DORDA et.al; Publikationen des Hauptverbandes: http://www.hauptverband.at/portal27/portal/hvbportal/content/contentWindow?contentid=10007.731761&action=2 ; 2014;
„Primary Health Care ist keine Lösung“ Interview Johannes Steinhart; ÖÄZ 11-10.06.2014
„Problemanalyse GESUNDHEIT UND PFLEGE „ARBEITSGRUPPE VERWALTUNG NEU Arbeitspaket 10 ; STAND: 31.05.2010
„Problemanalyse: EFFIZIENZ DER VERWALTUNG“ ARBEITSGRUPPE VERWALTUNG NEU Arbeitspaket 7; 2009
„Teilbereiche der Gesundheitsreform 2005 mit Länderaspekten in Tirol und Wien“ Rechnungshof; Bund 2010/5; 2010
„Unregulated access to health-care services is associated with overutilization—lessons from Austria“ O. Pichlhöfer et al.; European Journal of Public Health, 1–3; doi:10.1093/eurpub/cku189; 2014
„Verfassungsfragen der Zusammenlegung von Trägern der Krankenversicherung und der Steuerung der Ressourcen im Gesundheitsbereich“ M.Höllbacher et al.; http://www.vol.at/2011/05/Gutachten_Modellregion_Verfassungsfragen_Sozialversicherungsrecht.pdf ; 2011
„Verwaltung im Gesundheitssystem: Bestandsaufnahme und Einsparungs-potenziale in Österreich Reformen im Vereinigten Königreich“ T. Czypionka et al.; Health System Watch II / 2010
„Wahlärzte sichern Gesundheitsversorgung! C.Reisner ; Consilium 10/12; 2012
„What Is Value in Health Care?“ Michael E. Porter, n engl j med 363;26 nejm.org december 23, 2010
„Zukunftssicherung für die soziale Krankenversicherung“ Sozialpartnerpapier 2008
Ärztekosten – Jahresstatistik Berichtsjahr 2013
European Centre for Disease Prevention and Control. Point prevalence survey of healthcareassociated infections and antimicrobial use in European acute care hospitals. Stockholm: ECDC; 2013
Evaluierungsbericht: Leistungsorientierte Krankenhausfinanzierung 1997 – 2007: GÖG Nov. 2010
Kärntner Gebietskrankenkasse: Jahresbericht 2012
Liste Reformpoolprojekte Stand 30.06.2014
LKF Modell 2015
Statistisches Handbuch der österreichischen Sozialversicherung 2014
„Building primary care in a changing Europe“ WHO 2005
„Primary care in the driver’s seat? Organizational reform in European primary care“ WHO 2006
„Decentralization in Health Care – Strategies and outcomes“ WHO 2007
„Caring for people with chronic conditions- A health system perspective“ WHO 2008
„Investing in hospitals of the future“ WHO 2009
„Assuring the quality of health care in the European Union“ WHO 2008
„How does satisfaction with the health-care system relate to patient experience?“ Sara N Bleich et al.: WHO 2009
Analysen von Florian Habersbergers Blog „Gesundheitswesen in Zahlen“ http://www.healthquanti.bplaced.net/wordpress/
Abkürzungen:
_GKK Gebietkrankenkasse; in der Regel steht davor auch noch ein Bundeslandkürzel, etwa WGKK für wiener GKK
ÄAVE ärztliche ambulante Versorgungs-einheiten
ACSC ambulatory care sensitive conditions (Krankheitskomplexe, die ambulant behandelt werden könnten und so ein Krankenhausaufenthalt potentiell vermeidbar wäre
AM Allgemein-medizin
ASVG Allgem. Sozialversicherungsgesetzt
DMP Disease Management-Programme
DRG Diagnosis Related Groups; deutsch: diagnosebezogene Fallgruppen
FCG AAB Fraktion christlicher Gewerkschafter / Arbeitnehmerinnen- und Arbeitnehmerbund
FSG Fraktion sozialistischer Gewerkschafter
HDG Gruppe verschiedener Hauptdiagnosen gemäß LKF-Modell
KAL Katalog ambulanter Leistungen
KHH Krankenhaus-häufigkeit
LKF Leistungsorientierte Krankenanstaltenfinanzierung
MEL Gruppe Medizinische Einzelleistung gemäß LKF-Modell
MHG Oberbegriff für MEL- bzw. HDG
NHS National Health Service
ÖKAP Österreichischer Krankenanstalten Plan
ÖSG Österr eichischer Strukturplan Gesundheit
P4P Pay for Performance;
PHC Primary Health Care; deutsch Primärversorgung (etwa Hausarztversorgung)
PMR physikalische Medizin und Rehabilitation
SHC Secundary Health Care; deutsch Sekundärversorgung (etwa ambulante Facharztversorgung)
THC Tertiary Health Care; deutsch Tertiärversorgung (etwa stationäre Versorgung)
VMMHG in der Versorgungsmatrix VM des ÖSG verwendete homogene Obergruppen der